基于格林模式的运动疗法在护士职业性腰痛预防中的作用效果
职业性腰痛(occupational low back pain, OLBP)是指因职业因素所引起的腰部疼痛
。护士因长时间的限制性工作体位姿势以及较大的工作强度和负荷承载,具有较高的OLBP患病风险
。研究表明,我国护士OLBP的患病率约为67.5%~81.2%
,是护士身体功能受限、工作效率下降、出勤率降低、离职率增加的重要原因,严重影响其生活质量和职业生涯
。预防护士OLBP的最佳策略尚不清楚,但由于OLBP是受社会、行为、环境等多因素影响的健康问题,基于适宜模型设计综合干预措施或可起到更加有效的预防作用
。格林模型作为健康教育促进中最为常用的框架,将教育诊断和评估中的倾向、促成和强化因素与教育和环境干预中的政策、管理和组织策略相结合,旨在通过综合分析健康行为影响因素并依此制定全面的干预措施,促进知识和行为改变,使个体获得最大程度健康教育促进效果,在职业防护中正逐步得到应用
。本研究采用基于格林模式的运动疗法预防护士OLBP,取得良好效果。现报告如下。
1 资料与方法
1.1 一般资料 本研究于2020年9月~2021年5月在青岛市某三级甲等综合医院收集受试者81名,纳入标准:临床在职注册女性护士,年龄22~35岁,从事临床护理工作≥1年;符合OLBP相关诊断标准
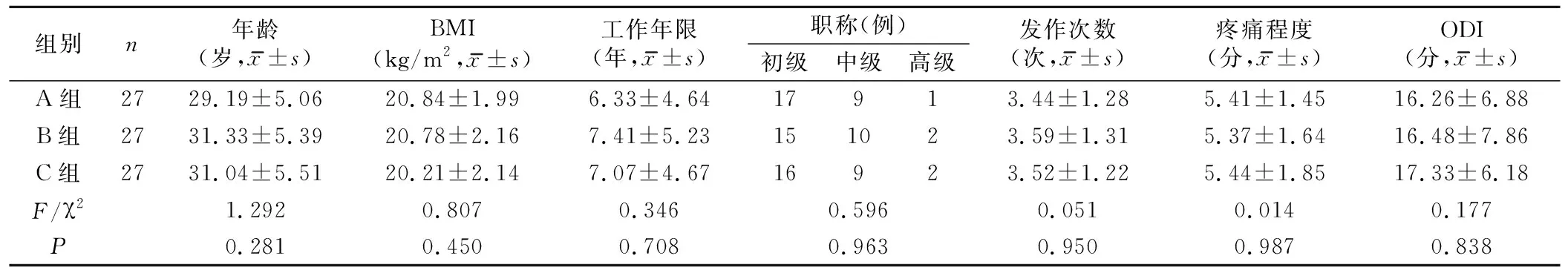
,并经康复医学科医生确诊,过去1年OLBP发作≥1次,病程<3个月;自愿参与本研究。排除标准:近1年内有明确的肌肉骨骼系统外伤史或手术史;实习护士、进修护士以及非临床一线护士;因休假、外出学习或进修超过3个月者。脱落标准:依从性差,难以严格执行本研究方案;研究期间出现不良反应或意外事件;由于各种原因自行退出。根据随机数字表法将受试者分为A、B、C组3组,每组27名。3组受试者年龄、身体质量指数(Body Mass Index, BMI)、工作年限、职称、过去1年OLBP发作次数、疼痛程度及Oswestry功能障碍指数(Oswestry Disability Index, ODI)等一般资料比较,差异无统计学意义,具有可比性。见表1。本研究使用信封法进行了随机方案隐匿,并对评估和数据分析人员设盲。
通过调查施工图和竣工图文件,目前,季家坡隧道路面起拱路段集中在YK13+800及YK14+290附近,对应段落为S5-1W和S5-aW衬砌形式,均为带仰拱的钢筋混凝土封闭结构。因仰拱结构缺失、破坏或不能达到原设计要求,可对现有二衬拱脚设置注浆小导管压注水泥浆,改善拱脚处围岩力学参数,并对二衬起到锁脚作用,保证施工安全。二衬结构增设钢筋混凝土仰拱,可从根本解决原结构不能成环的缺陷,避免后期路面再次发生病害。
1.2 方法 A组不做干预,研究期间保持既往工作及生活规律。研究结束后根据受试者意愿进行OLBP预防的相关指导。B组进行运动疗法,运动方式有两种,强化运动:腹壁收缩、仰卧屈膝举腿、侧斜卷腹、桥式、鸟狗式(6s/次,10次/组,重复3组);伸展运动:膝碰胸式,猫骆驼式,仰卧位腰大肌拉伸、仰卧位腘绳肌拉伸、站立位股四头肌拉伸(10s/次,重复3次)。运动强度为中等强度(40%~60%最大心率),每次运动30min,5次/周,共12周。C组进行基于格林模式的运动疗法,为期12周。基于该模式组建OLBP健康行为干预小组,包含2名医生、3名物理治疗师以及2名护士,所有成员经过统一培训,实施过程主要包括系统评估和干预两部分。系统评估部分:OLBP健康行为干预小组根据格林理论框架制定涉及社会学与流行病学、行为环境、教育生态和管理政策等方面评估的调查问卷,对C组受试者OLBP的预防水平进行系统评估。在了解受试者OLBP预防中所存在的问题后,将影响因素进行归纳分类为倾向因素、促成因素和强化因素3个方面,倾向因素:不能正确认识OLBP预防的重要性,OLBP预防相关知识获取途径单一且欠缺专业性,在工作方式及自我管理中存在误区等;促成因素:有关OLBP的健康教育不够到位,工作压力及负面心理,缺乏进行运动疗法的专业指导和场地支持,依从性较差等;强化因素:来自周围环境支持力度不足,缺乏具体指导、定期反馈及行为督促等。并依此制定针对性的OLBP预防方案。干预部分主要针对以下三方面进行。①针对倾向因素:进行OLBP培训工作, 以提高受试者对OLBP预防的相关知识了解程度,转变受试者在OLBP预防特别是运动疗法干预过程中知识、信念及行为的消极认知,充分发挥受试者的主观能动性。培训内容包括OLBP定义、危险因素、预防与治疗等,强调通过运动疗法、人体工效学应用等措施进行自我防护的重要性以及必要性,鼓励受试者将所学习和掌握的相关内容应用至工作中,共计6次,12学时。提前通知培训时间、地点,对不能参加的受试者发放录制版培训内容。②针对促成因素:为受试者提供运动疗法所需资源和环境支持,并通过编制OLBP预防手册、填写运动疗法记录表等方式,提高运动疗法的干预质量,以达到提高受试者对OLBP预防能力掌握和落实的目的。a.编制OLBP预防手册:手册内容包括OLBP的基本概念、危险因素控制、运动疗法方案等内容,使受试者更加便捷地查阅OLBP预防知识,规范临床护理行为,执行运动疗法方案;b.填写运动疗法记录表:由受试者根据自己完成运动疗法的实际情况填写,主要包括单次运动疗法的开始时间、结束时间、持续时间,以及每周完成的总次数等,以提高受试者依从性。此外,对受试者所存在的工作压力与负面心理采取相应的方法进行心理疏导。③针对强化因素: 通过定期随访、召开座谈会、巡回监督等方式建立沟通、评价、反馈机制,形成良好的参与氛围。a.定期随访:每周1次,每次通过电话形式进行随访,时间约为15min,重点询问日常护理工作中是否注意防护,运动疗法是否按时继续,并根据受试者执行情况对受试者进行反馈;b.召开座谈会:每4周1次,每次座谈时间约为60min,主要包括OLBP预防意识的强化、运动疗法动作的演示与指导、受试者参与过程中的心得体会及当前所存在的问题、专业人员的评价与问题解答等方面;c.巡回监督:采用不定期方式对受试者常规护理工作进行监督与指导,及时纠正不良的工作姿势或习惯。
1.3 评定标准 分别于干预前、干预12周后进行评估。观察指标包括以下项目。①干预期间受试者OLBP的发生率以及病假天数。②工作能力:采用芬兰职业卫生研究所制定的工作能力指数(Work Ability Index,WAI)量表,包括工作能力自我评价、与体力和脑力相关的工作能力、病伤情况等7个方面,最低分7分,最高分49分,数值越高表明工作能力越高
。③生活质量:使用健康调查简表 (the MOS 36-Item Short-Form Health Survey,SF-36)进行生活质量评估,量表共计36个条目,涉及生理机能、生理职能、躯体疼痛等8个维度,其中每个维度最高得分为100分,各维度相加后取平均值作为最后得分,分数越高表明身体健康状况及生活质量越高。
音乐课程资源库在构建完成之后是需要不断补充更新的,所以可以说资源库始终处于一种动态的状态。有效的管理资源库对于发挥其价值具有重要的意义,因此,在整个构建的过程中都需要充分地融入服务与管理的环节。那些已经在局域网上上传的资源可以由信息技术教师来对其进行专业的管理,同时,在上传的时候要设置链接功能,这样能够更加方便教师使用。对于那些还没有进行上传的资源,如DVD、CD以及文本等,可以直接储存到资料库来进行相应的管理。
2 结果
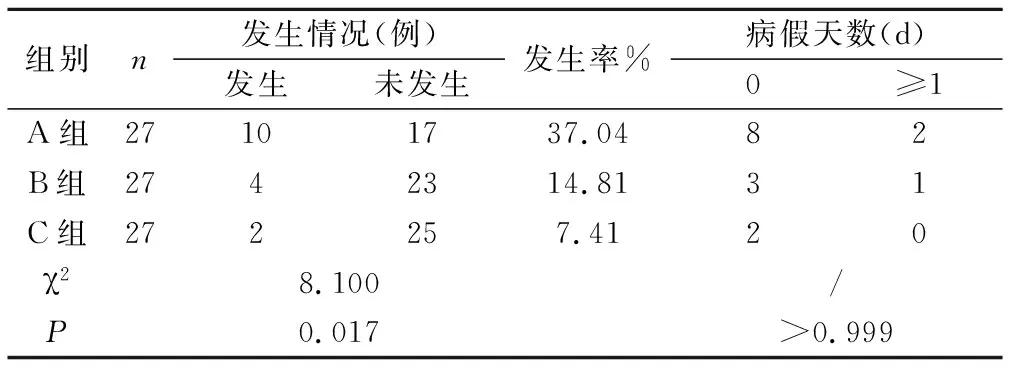
2.1 3组OLBP发生率及病假天数比较 干预12周后,A组OLBP发生率为37.04%,B组OLBP发生率为14.81%,C组OLBP发生率为7.41%。B组OLBP发生率与A组相比,差异无统计学意义(χ
=3.471,
=0.062);C组OLBP发生率明显低于A组,差异具有统计学意义(χ
=6.857,
=0.009);C组OLBP发生率与B组相比,差异无统计学意义(
=0.669)。3组病假天数差异无统计学意义。见表2。
2.3 3组干预前后生活质量比较 治疗前,3组患者SF-36评分比较,组间差异均无统计学意义。干预12周后,A组、B组SF-36评分与干预前比较,差异均无统计学意义(
=0.981,
=0.336;
=-1.961,
=0.061),C组SF-36评分与干预前相比较明显提高(
=-3.346,
=0.003)。干预12周后,B组SF-36评分与A组比较,差异均无统计学意义(LSD-t= -1.568,
=0.121);C组SF-36评分与A组相比较明显提高(LSD-t= -3.523,
=0.001);C组SF-36评分与B组相比较,差异无统计学意义(LSD-t= 1.956,
=0.054)。见表4。

2.2 3组干预前后工作能力评分比较 治疗前,3组患者WAI评分比较,组间差异均无统计学意义。干预12周后,A组WAI评分与干预前比较,差异无统计学意义(
=1.752,
=0.092);B组、C组WAI评分与干预前相比较均明显提高(
=-6.396,
=0.092;
=-11.625,
=0.092)。干预12周后,B组、C组WAI评分与A组相比较均明显提高(LSD-t=-2.084,
=0.040;LSD-t=-4.089,
<0.001),C组WAI评分明显高于B组(LSD-t=-2.005,
=0.048)。见表3。


3 讨论
OLBP是一种以腰部疼痛、运动功能受限和反复出现为特征、与工作相关的肌肉骨骼疾病,给个人、家庭和社会带来了极大的医疗和经济负担
。OLBP在护理行业中发病率高,不仅会降低护士工作效率,产生职业倦怠,对职业生涯影响巨大,还会导致慢性病风险增加,生活质量下降
。目前OLBP的治疗手段的日趋多样,但以预防OLBP为目的的最佳干预方案尚不清楚。本研究发现基于格林模式的运动疗法相比于常规运动疗法,在降低护士OLBP的发生率,提升护士工作能力,改善生活质量等方面起到更为积极的作用效果。
管理者的领导风格对于团队成员的工作状态有着直接作用,打造高效的赋能型组织,需要高度重视领导力建设。我们常说的领导者是指领导个体本身,而领导力则指的是领导者带领下属共同发展,统率团队完成目标的能力。只能创造自身价值的领导者不是一个优秀的领导,让他人获得这种价值的领导才是赋能型组织所需要的领导。
注2 本节针对时延条件下的异构多智能体编队系统,设计合理的脉冲控制协议ui(t),同时考虑切换有向拓扑,整理得到脉冲控制条件下的编队系统式(3),下一步将对系统式(3)获得编队控制一致性的基本条件进行分析和探讨.
OLBP的干预方式差异很大,但运动疗法一直在OLBP的预防和治疗中扮演重要角色
,通过运动干预可以有效预防OLBP的发生或复发,减少与OLBP相关的工作时间损失
。本研究发现,B组相比于A组,在OLBP发生率、生活质量评分指标方面产生了改善趋势,而在工作能力方面,则表现出明显提高。这表明运动疗法一定程度上有助于避免护士OLBP的发生,提高工作能力,其原因可能与增加腰背部力量和躯干灵活性;提高脊柱稳定度、纠正腰椎力学变化;促进脊柱肌肉、关节和椎间盘的血液供应;改善情绪以及对疼痛的感知等有关
。然而,本研究显示运动疗法在减少因OLBP所导致的病假天数、改善生活质量等方面优势似乎并不突出。需要考虑到的是肌肉骨骼系统疾病往往受多重因素之间复杂而动态的相互作用,与仅进行身体力学纠正或与运动相关的计划相比,多个干预措施组成的方案可能具有更高的效率
。
OLBP作为典型的肌肉骨骼系统疾病,同时受到职业相关的行为因素影响,所以更为需要合理的综合性预防干预手段
。既往研究表明,当运动计划与教育相结合时可减少OLBP发生的风险
,而当多学科措施以基于模型的方法进行计划和实施时将更加有效
。本研究结果显示干预后12周后相比于A组和B组,C组具有更低的OLBP发生率和病假天数,其中C组OLBP发生率与A组相比差异具有统计学意义,这说明基于PRECEDE-PROCEED模式的康复训练对护士OLBP的预防更为有效。此外,干预12周后,C组WAI评分、SF-36评分与A组相比得到明显改善,且WAI评分明显高于B组,这表明基于格林模式的运动疗法可以更好地提升护士工作能力,改善生活质量。
格林模式最早由Green等
人提出,通过对社会、流行病学、行为和环境领域等方面进行评估,从倾向、促成和强化等多视角分析影响健康行为的因素并制定系统的干预规划,以信念改变和行为督导为特点,是一种有效的健康教育干预模式
。C组相比于B组表现出多方面优势的原因可能在于基于格林模式的运动疗法从护士OLBP的影响因素以及预防现状等角度进行评估分析,将结果归纳分类为倾向因素、促成因素和强化因素三个方面,并依此制定实施了针对性强的OLBP预防方案。其中,针对倾向因素,一方面运用多模式讲授手段进行宣教,弥补了传统教育的不足之处,能很好地调动护士的积极性;另一方面丰富了OLBP健康教育的内容,强调遵循人体功效学原理搬运患者及弯腰操作、纠正不良的工作姿势或习惯、针对性的运动训练等重要性,加强自我防护,从多方面促使护士产生信念、行为的改变,为促进护士腰部健康,改善生活质量提供保证。针对促成和强化因素,通过编制OLBP预防手册、填写运动疗法记录表、定期随访、召开座谈会、巡回监督等方式,提高其行为、信念改变的主动性,建立有效的促进和反馈机制,营造了良好的参与氛围,从而有效改善护士对OLBP的认知、预防态度和行为。此外,个体行为的改变受到多重因素影响,由于长时间处于紧张高压的临床护理工作中而产生的负性心理同样会抑制护士在运动疗法过程中的主观能动性,导致难以达到理想的OLBP预防效果。因此,在执行基于格林模式的运动疗法过程中,研究者根据心理特点予以心理疏导,增强护士的工作抗压能力和心理素质,从而进一步促进了护士OLBP的预防行为水平。
综上所述,基于格林模式的运动疗法可有效降低护士OLBP的发生率,提升护士工作能力,改善生活质量,在护士OLBP预防中起到积极的作用效果。但由于研究时间相对较短,长期预防效果尚不明确,下一步研究中还需开展大样本、随机对照试验,为护士OLBP的预防提供更可靠的依据。
[1]Helfenstein Junior M, Goldenfum M A, Siena C. Occupational low back pain[J]. Rev Assoc Med Bras, 2010, 56(5): 583-589.
[2]Cavdar I, Karaman A, Ozhanli Y, et al. Low Back Pain in Operating Room Nurses and Its Associated Factors[J]. Pak J Med Sci, 2020, 36(6):1291-1296.
[3]Richardson A, McNoe B, Derrett S, et al. Interventions to prevent and reduce the impact of musculoskeletal injuries among nurses: A systematic review[J]. Int J Nurs Stud, 2018, 82(1): 58-67.
[4]粟亚男,田凌云,李莞,等.护士腰背痛现状及干预研究进展[J].中国护理管理,2021,21(5):770-774.
[5]孔燕,于桂玲,于晶,等.护理人员职业性腰痛防护的研究现状[J].中华护理杂志,2014,49(9):1112-1115.
[6]Yoshimoto T, Oka H, Ochiai H, et al. Presenteeism and Associated Factors Among Nursing Personnel with Low Back Pain: A Cross-Sectional Study[J]. J Pain Res, 2020, 13(1): 2979-2986.
[7]Gielen A C, McDonald E M, Gary T L, et al. Using the precede-proceed model to apply health behavior theories[M]. San Francisco: Jossey-Bass, 2008: 407-429.
[8]Fertman C I, Allensworth D D. Health Promotion Programs: from Theory to Practice[M]. Hoboken: John Wiley & Sons, 2016: 1-15.
[9]王筱筱,段宏为,林航,等.格林模式在健康教育中的应用进展[J].中国护理管理,2018,18(4):570-574.
[10]Kazemi S, Tavafian S, Hidarnia A, et al. Development and validation of an instrument of occupational low back pain prevention behaviours of nurse[J]. J Adv Nurs, 2020, 76(10): 2747-2756.

[12]Guo F, Liu L, Lv W, et al. A bibliometric analysis of occupational low back pain studies from 2000 to 2020[J]. Arch Environ Occup Health, 2021, 3(1): 1-10.
[13]Van Hoof W, O'Sullivan K, O'Keeffe M, et al. The efficacy of interventions for low back pain in nurses: A systematic review[J]. Int J Nurs Stud, 2018, 77(1): 222-231.
[14]王瑞,王雪强.基于循证实践的腰痛康复治疗国际指南解读与启示[J].中国康复医学杂志,2019,34(12):1464-1469.
[15]Campos T F, Maher C G, Fuller J T, et al. Prevention strategies to reduce future impact of low back pain: a systematic review and meta-analysis[J]. Br J Sports Med, 2021, 55(9): 468-476.
[16]Sowah D, Boyko R, Antle D, et al. Occupational interventions for the prevention of back pain: Overview of systematic reviews[J]. J Safety Res, 2018, 66(1): 39-59.
[17]Sezgin D, Esin M N. Effects of a PRECEDE-PROCEED model based ergonomic risk management programme to reduce musculoskeletal symptoms of ICU nurses[J]. Intensive Crit Care Nurs, 2018, 47(1): 89-97.
[18]Soler-Font M, Ramada J M, van Zon S K R, et al. Multifaceted intervention for the prevention and management of musculoskeletal pain in nursing staff: Results of a cluster randomized controlled trial[J]. PLoS One, 2019, 14(11): e0225198- e0225213.
[19]李定艮,汪华琼,陈凤,等.健康教育对腰痛干预疗效的系统评价和Meta分析[J].中国康复,2020, 35(5):262-268.
[20]Harcombe H, McBride D, Derrett S, et al, Physical and psychosocial risk factors for musculoskeletal disorders in New Zealand nurses, postal workers and office workers[J]. Inj Prev, 2010, 16 (2): 96-100.
[21]Steffens D, Maher C G, Pereira L S, et al. Prevention of Low Back Pain: A Systematic Review and Meta-analysis[J]. JAMA Intern Med. 2016, 176(2): 199-208.
[22]Baumann A, Holness D L, Norman P, et al, The Ergonomic Program Implementation Continuum (EPIC): integration of health and safety - a process evaluation in the healthcare sector[J]. J Safety Res, 2012, 43 (3): 205-213.
[23]Gree L W, Kreuter M W. Health Promotion Planning: An Educational and Environmental Approach[M]. New York: McGraw-Hill, 2005: 1-8.
[24]Hatami F, Kakavand R. The effect of educational intervention on promoting safe behaviors in textile workers[J]. Int J Occup Saf Ergon, 2021, 3(1): 1-7.
[25]Kim H J, Choo J. Effects of an Integrated Physical Activity Program for Physically Inactive Workers: Based on the PRECEDE-PROCEED Model[J]. J Korean Acad Nurs, 2018, 48(6): 692-707.

