自拟清热消癜汤联合甲泼尼龙治疗小儿过敏性紫癜疗效及对T细胞亚群、血清免疫球蛋白的影响
王笑宇,祁 旬,叶秀春,杨 柳
(1. 河北燕达医院,河北 廊坊 065201;2. 辛集市第一医院,河北 辛集 052300;3. 临西县人民医院,河北 临西 054900;4. 巨鹿县医院,河北 巨鹿 055250)
过敏性紫癜是一种常见的免疫变态反应性疾病,病理特征为肾脏、胃肠道、皮肤及关节等处的小血管壁内沉积大量IgA免疫复合物,导致毛细血管组织受损,进而发展成全身性小血管炎症反应[1]。该病多发生于儿童及青少年,主要发病群体为3~9岁儿童,罕见1周岁以内婴儿,男童患病概率高于女童[2]。小儿过敏性紫癜的临床分型主要包括混合型、关节型、皮肤型、腹型、肾型,反复发作是其主要特点,部分患儿可能于一年内复发多次,导致患儿肾脏和胃肠道负担过重,严重者可导致紫癜性肾炎,预后较差。目前该疾病的发生机制不明,多数认为其发生与病毒感染、遗传、接触过敏源、过度劳累等因素有关[3-5]。临床至今仍然没有研制出特效药,西医多采用自我常规调理与糖皮质激素等药物对症治疗,但易反复发作,长期激素反复应用不良反应较多。近年来,中医药治疗小儿过敏性紫癜的研究增多,显示出中西医结合治疗效果比单纯西医治疗显著,且有减少复发潜力,但对免疫功能的影响研究较少[6-7]。本研究观察了自拟清热消癜汤联合甲泼尼龙治疗小儿过敏性紫癜的疗效及对机体免疫功能的影响,现将结果报道如下。
1 资料与方法
1.1入选标准 ①符合《实用儿科学》[8]中小儿过敏性紫癜西医诊断标准;②中医辨证参照《中医病证诊断疗效标准》[9]中紫癜分型,属于血热妄行证;③年龄3~12岁,且依从性好,能全程配合完成研究;④其法定监护人知情并同意。
1.2排除标准 ①年龄小于3岁或大于12岁者;②对该研究中所用中药、西药成分过敏者;③患有先天性免疫功能缺陷或其他慢性病者;④治疗过程中自行停止使用药品,或自主更换其他药物进行治疗者。
1.3一般资料 在符合《赫尔辛基宣言》伦理学要求前提下,根据上述标准,最终从2018年1月—2020年6月于河北燕达医院儿科和辛集市第一医院血液科住院治疗的过敏性紫癜患儿中选取240例进行研究。将其随机分为2组:对照组120例,男58例,女62例;年龄3~12(8.0±1.9)岁;病情持续6~11(8.3±2.2)d。研究组120例,男59例,女61例;年龄3~12(9.0±0.8)岁;病情持续7~11(8.7±1.5)d。2组患儿一般情况比较差异无统计学意义(P均>0.05),具有可比性。
1.4治疗方法
1.4.1对照组 给予甲泼尼龙片(天津天药药业集团股份有限公司,国药准字H20020214)口服,1 mg/(kg·d),服用10 d后停药。治疗过程中确保患儿有充足的睡眠,合理健康的饮食,避免接触一切过敏原。
1.4.2研究组 在对照组治疗基础上加用自拟清热消癜汤治疗,组成:丹参、生地黄、牡丹皮、苍术、黄柏、三七、紫草、茯苓、防风、金银花、薏苡仁、山栀、通草、黄芪、黄连、大青叶、牛膝、白豆蔻。由医院统一煎煮,患儿年龄3~5岁,1.5 d服1剂,剂量为100 mL,分3次饭后服;患儿年龄5岁以上,1 d服1剂,剂量为100 mL,分3次饭后服。连续服用10 d。
1.5观察指标
1.5.1中医症状积分 治疗前后参照文献[10-11]对紫癜、关节肿痛、腹痛、口渴、便秘症状进行评分,无症状0分、轻度2分、中度4分、重度6分。
1.5.2临床疗效 参照《中药新药临床研究指导原则》[10]和《中医内科学》[11]制定疗效评定标准。痊愈:临床症状体征消失,血液学指标恢复正常,中医症状积分下降大于90%;显效:临床症状体征、血液学指标明显改善,中医症状积分下降70%~90%;有效:临床症状体征、血液学指标部分改善,中医症状积分下降30%~70%;无效:临床症状体征、血液学指标无明显改变,甚至恶化,中医症状积分下降小于30%。中医症状积分:对患儿紫癜、关节肿痛、腹痛、口渴、便秘等症状按无=0分,轻度=2分,中度=4分,重度=6分分别进行评分。
1.5.3症状消失时间 统计2组治疗后皮疹紫癜、关节肿痛、消化道症状消失时间。
1.5.4T细胞亚群及血清免疫球蛋白水平 于治疗前后采集空腹静脉血,采用流式细胞仪检测T细胞亚群各因子水平,采用免疫比浊法检测血清免疫球蛋白IgA、IgM、IgE水平。
1.5.5安全性 记录2组患儿治疗期间不良反应发生情况。

2 结 果
2.12组中医症状积分比较 治疗后,2组患儿中医症状总积分均明显降低(P均<0.05),且研究组明显低于对照组(P<0.05)。见表1。

表1 2组过敏性紫癜患儿治疗前后中医症状积分比较分)
2.22组临床疗效比较 治疗10 d后,研究组总有效率明显高于对照组(P<0.05)。见表2。
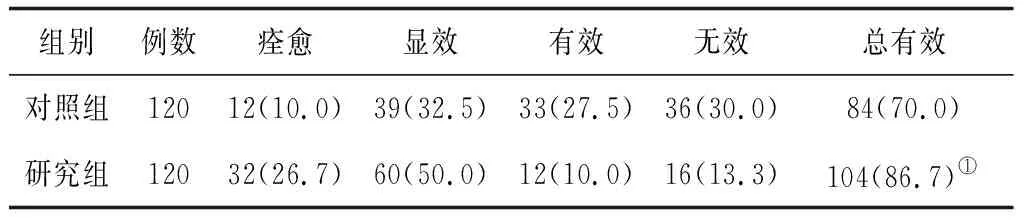
表2 2组过敏性紫癜患儿治疗10 d后临床疗效比较 例(%)
2.32组临床症状消失时间比较 研究组患儿皮疹紫癜、关节肿痛、消化道症状消失时间均明显短于对照组(P均<0.05)。见表3。

表3 2组过敏性紫癜患儿临床症状消失时间比较
2.42组治疗前后T细胞亚群指标比较 治疗后,2组患儿CD4+、CD4+/CD8+均明显升高,CD8+均明显降低,且研究组CD4+、CD4+/CD8+均明显高于对照组,CD8+明显低于对照组,差异均有统计学意义(P均<0.05)。见表4。

表4 2组过敏性紫癜患儿治疗前后T细胞亚群指标比较
2.52组治疗前后血清免疫球蛋白水平比较 治疗后,2组患儿血清IgA、IgM、IgE水平均明显降低(P均<0.05),且研究组均明显低于对照组(P均<0.05)。见表5。
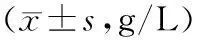
表5 2组过敏性紫癜患儿治疗前后血清免疫球蛋白水平比较
2.62组安全性比较 2组患儿在接受药物治疗期间均未发生不良反应。
3 讨 论
过敏性紫癜是一种以广泛的小血管炎症为病理基础的变态反应性疾病,病变部位多累及皮肤、黏膜、胃肠、关节及肾脏等,增加该部位毛细血管壁的渗透性和脆性,易发生出血,形成紫色斑疹[12]。临床主要采用糖皮质激素治疗过敏性紫癜。糖皮质激素具有较强的抗过敏、抗感染、免疫抑制功效,能显著缓解患者炎症反应,主要用于免疫性疾病及炎症疾病的治疗[13]。甲泼尼龙作为一种人工合成的中效肾上腺皮质激素,具有起效快、半衰期短、抗炎性较强的特点,其抗炎作用强于氢化可的松与泼尼松。该药可以减轻组织充血,降低毛细血管壁的脆性及渗透性,减轻炎症反应,剂量较大时可以快速发挥高效的抗炎及免疫抑制作用,从而减轻疼痛及抑制组织出血[14],故本研究选择该药作为对照。
中医学认为小儿过敏性紫癜初期多属于外感风热或由于热毒内蕴,迫血妄行所导致,日久累积,热盛则可能会导致阴伤,阴伤则气耗,气虚则血瘀,发展到后期即会出现脾肾气虚、气不摄血、脾不统血或肝肾阴虚、内热扰动,血液中的精微运行失调,出现血尿、蛋白尿甚至肾功能损害的症状[4]。古籍《医宗金鉴》中亦记载:“感受疫疠之气,郁于皮肤,凝结成大小青紫斑点,色状若葡萄,发于遍身,惟腿胫居多。” 由此可得知,紫癜多数是由于外感热邪,热毒内伏,化火灼伤血络,迫血妄行,奔出管道而发病,疾病的关键在于“热毒”“血热”“血瘀”。故其医治原则应该是清热解毒、凉血活血消癜。本课题组依据该病的病机特点,自拟清热消癜汤用于该病的治疗。方中丹参活血以祛瘀,通经络以止痛,清心火以除烦,凉血热消痈肿;生地黄清热以生津液,滋养阴血;牡丹皮清热活血而使体内瘀化;茯苓利水渗湿、健脾胃、安心神;白豆蔻行气化湿、温中消痞;三七散瘀止血、消肿定痛;薏苡仁利水渗湿、养脾胃止泄泻、解毒消痈;山栀子泻火除烦、清热利湿、消肿止痛;紫草有解毒祛斑、清热消肿之功效;防风能祛风解表、胜湿止痛、止痉;黄芪为补气要药,可补气固表、托毒排脓、利尿生肌;苍术燥湿健脾、祛风散寒;黄连味苦能清热燥湿、泻火解毒;通草清热利尿;黄柏清热燥湿、泻火除蒸、解毒疗疮;大青叶清热解毒、凉血消斑;牛膝补益肝肾、逐瘀通经、利尿通淋;金银花清热解毒、消炎退肿。方中各药合用则热清、毒解、癜消。本研究结果显示,研究组临床总有效率明显高于对照组,皮疹紫癜、关节肿痛、消化道症状消失时间明显短于对照组。提示西医联合清热消癜汤治疗小儿过敏性紫癜更有利于症状体征消退,疗效更好。
目前研究认为,过敏性紫癜的发生与机体免疫功能密切相关。周力音等[15]报道,过敏性紫癜患儿IgG、IgM水平明显高于健康对照组,T细胞亚群CD4+、CD4+/CD8+明显低于健康对照组。张敏[16]报道,急性期过敏性紫癜患儿存在T淋巴细胞亚群功能和体液免疫功能紊乱,表现为外周血中CD4+、CD4+/CD8+降低,CD8+和免疫球蛋白IgA升高,且这些指标的变化与过敏性紫癜的临床类型无关。张健鸿等[17]报道,过敏性紫癜患儿免疫球蛋白IgA、IgE水平升高,采用中西医结合方法治疗后IgG、IgM明显降低。这些研究虽然证实过敏性紫癜患儿存在细胞免疫和体液免疫功能紊乱,但仍缺乏大样本可靠研究。本研究结果显示,研究组治疗后CD4+、CD4+/CD8+均明显高于对照组,CD8+及IgA、IgM、IgE水平均明显低于对照组。说明过敏性紫癜患儿确实存在免疫功能紊乱,中西医结合治疗较单纯西医治疗可更明显调节机体免疫功能,与上述研究结果相似,但本研究显示治疗后IgM有明显变化,其原因有待大样本研究证实。
综上所述,甲泼尼龙联合清热解毒、凉血活血消癜的中药汤剂治疗小儿过敏性紫癜,能促进患儿症状快速消退,调节T细胞亚群及免疫球蛋白水平,进而调节机体免疫功能,这可能是清热消癜汤治疗小儿过敏性紫癜血热妄行证的作用机制之一。
利益冲突:所有作者均声明不存在利益冲突。

