计划-实施-确认-处置程序对腹腔镜胃穿孔修补术后患者的影响
朱荣胜,高颖
(周口市第一人民医院 a.护理部;b.普通外科,河南 周口 466700)
胃穿孔是临床常见急腹症,具有发病急骤、进展迅速等特点,严重威胁患者生命健康。腹腔镜胃穿孔修补术治疗胃穿孔效果得到临床认可,但手术作为创伤性疗法会对组织造成一定程度损伤,产生术后疼痛,且术后需一段时间禁食禁饮,患者营养状态可能不佳,影响术后康复[1]。计划-实施-确认-处置(plan-do-check-action,PDCA)程序是临床常用的持续质量改进模式,对提高护理质量有积极作用。本研究选取87例腹腔镜胃穿孔修补术后患者,旨在分析PDCA程序的临床价值。
1 资料与方法
1.1 一般资料选取2018年4月至2020年6月周口市第一人民医院收治的87例腹腔镜胃穿孔修补术后患者。纳入标准:经腹腔穿刺、X线、B超检查结合临床症状确诊为胃穿孔;符合手术指征,均接受腹腔镜胃穿孔修补术;认知功能、交流沟通能力正常,可配合完成本研究;对本研究知情并签署知情同意书。排除标准:免疫功能、血液循环系统功能障碍;合并恶性肿瘤;临床资料不完善;术前合并休克、急性腹膜炎等严重并发症。根据建档时间分为两组。对照组(43例)接受常规护理,观察组(44例)在常规护理基础上结合PDCA程序。对照组:男21例,女22例;年龄46~67(56.82±5.37)岁;受教育程度大专以下19例,大专及以上24例。观察组:男18例,女26例;年龄45~69(57.46±5.52)岁;受教育程度大专以下21例,大专及以上23例。两组患者基线资料均衡可比(P>0.05)。
1.2 护理方法
1.2.1对照组 接受常规护理,术后行常规健康宣教,指导术后注意事项,给予常规抗感染、镇痛管理,遵医嘱拔除胃管,进行饮食干预,由流质食物逐渐过渡至普通食物,指导术后康复训练。
1.2.2观察组 在常规护理基础上结合PDCA程序。(1)计划阶段(P):成立腹腔镜胃穿孔修补术后护理小组,选取临床经验丰富的护理人员及主治医生作为成员,由护士长担任组长,邀请外科护理专家讨论制定腹腔镜胃穿孔修补术后护理方案,由护士长指导护理人员落实。(2)实施阶段(D):心理干预,积极与患者沟通交流,强调手术效果,讲述既往手术成功病例,提高患者治疗及术后康复信心,通过放松疗法缓解患者不良心理状态,邀请术后恢复良好患者分享经验;健康宣教,根据患者受教育程度及学习新知识能力针对性选择健康宣教方式,可通过图谱、视频、幻灯片等方式促使患者了解术后康复的要点及重要性,向患者明确护理的预期效果,纠正患者错误的认知观念,提高护理配合度,树立正确治疗观念;饮食干预,在常规饮食干预基础上加强对禁忌食物的控制,结合患者喜好制定营养膳食食谱,确保饮食结构合理、营养搭配均衡,饮食过程中护理人员可讲解饮用食物的营养成分,增加患者兴趣;镇痛管理,在常规药物镇痛基础上,采用药物镇痛与非药物镇痛相结合的方式处理,对疼痛较轻微者以非药物镇痛为主,包括转移注意力、按摩等,对疼痛明显者再结合药物镇痛,通过减少镇痛药物使用剂量提高安全性。(3)确认阶段(C):护士长定期检查,确认护理措施落实情况及护理质量,采纳护理人员及患者反馈,分析护理过程中出现的问题或不足之处;对护理人员进行定期考核,评估护理技能;定期填写护理情况记录表并核实,确保护理方案高效、准确落实;定期开展小组会议,讨论护理干预过程中出现的问题并分析干预措施。(4)处置阶段(A):对临床护理过程中出现的问题加以重视,由全组人员共同讨论制定解决措施,并严格执行;对护理人员专业技能考核不合格者进行再次培训,确保护理质量。两组均以患者出院时间为停止干预时间。
1.3 观察指标(1)疼痛程度。采用视觉模拟评分法(visual analogue scale,VAS)评估两组术后1、3、7、14 d的疼痛程度,分值0~10分,分值越高表明疼痛越明显。(2)营养状态。术前及术后14 d,分别抽取患者空腹静脉血4 mL,检测血浆总蛋白(total protein,TP)、血红蛋白(hemoglobin,Hb)、白蛋白(albumin,Alb)水平。(3)术后并发症发生情况。(4)干预前后睡眠质量。采用睡眠自测表进行评估,包括早睡、白天睡意、睡眠中断、总睡眠时间、自我睡眠评估等方面,共32分,分值越高表明睡眠质量越差。(5)干预前后生活质量。采用生活质量评定量表(quality of life questionnaire,QLQ-C30)进行评估,分值0~100分,分值越高表明生活质量越好。(6)护理满意度。干预结束后采用纽卡斯尔护理服务满意度量表评估两组护理满意度,共19个条目,每项1~5分,总分19~95分,可分为非常不满意(19~37分)、不满意(38~56分)、一般(57~75分)、满意(76~94分)及非常满意(95分)。总满意度为非常满意、满意例数之和占总例数的百分比。
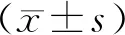
2 结果
2.1 术后疼痛程度术后3、7、14 d,观察组VAS评分较对照组低(P<0.05)。见表1。
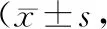
表1 术后疼痛程度分)
2.2 营养状态术后14 d,两组血浆TP、Hb、Alb水平均高于术前(P<0.05),且观察组血浆TP、Hb、Alb水平高于对照组(P<0.05)。见表2。
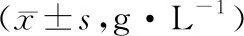
表2 营养状态
2.3 术后并发症发生情况观察组术后出现感染1例,腹腔脓肿1例;对照组术后出现感染3例,腹腔脓肿3例,压力性损伤3例。观察组术后并发症发生率[4.55%(2/44)]低于对照组[20.93%(9/43)](χ2=5.286,P=0.022)。
2.4 睡眠质量干预后,两组睡眠质量评分均降低,且观察组低于对照组(P<0.05)。见表3。

表3 睡眠质量分)
2.5 生活质量干预后,两组QLQ-C30评分均有所提高,且观察组高于对照组(P<0.05)。见表4。

表4 生活质量分)
2.6 护理满意度观察组护理满意度高于对照组(P<0.05)。见表5。

表5 护理满意度[n(%)]
3 讨论
腹腔镜胃穿孔修补术是治疗胃穿孔的常用术式,具有创伤小、术后恢复快、预后良好等特点,治疗效果确切[2]。相关研究指出,腹腔镜胃穿孔修补术可对急性胃穿孔患者进行有效修补,且能改善患者胃肠功能,术后并发症发生率较低[3]。手术为创伤性疗法,术后护理与患者术后康复关系密切,是预防术后并发症、促进术后康复的重要措施。
PDCA程序是持续质量改进的护理模式,其核心在于以患者为中心,通过科学管理改进护理过程中存在的问题,并不断提高护理质量[4-5]。PDCA程序护理包括计划、实施、检查、处理等阶段,通过多维度、系统化干预措施加强各科室分工合作,提高护理效率[6-7]。本研究结果显示,术后3、7、14 d,观察组VAS评分较对照组低,说明PDCA程序护理有助于缓解腹腔镜胃穿孔修补术后疼痛程度。术后疼痛是影响患者术后康复的重要因素,PDCA程序护理在常规药物镇痛基础上结合非药物镇痛方式,通过转移注意力、按摩等措施提高患者疼痛阈值,达到缓解疼痛的目的[8-9]。腹腔镜胃穿孔修补术后患者易出现胃肠功能紊乱,影响胃肠吸收营养,导致患者术后营养状态不佳。有研究证实,腹腔镜胃穿孔修补术虽具有创伤小、术后恢复快等微创优势,但其术后仍会对患者血清消化功能指标、胃电参数造成一定影响,且术后易出现肠梗阻、腹腔感染等并发症[2]。本研究实施PDCA程序护理时注重患者营养摄入,在常规饮食干预基础上加强对禁忌食物的控制,避免由于饮食不当影响术后康复;同时结合患者喜好制定营养膳食食谱,既能提高患者食欲,又可确保营养搭配均衡,从而改善患者营养状况。本研究中,术后14 d观察组血浆TP、Hb、Alb水平高于对照组,表明PDCA程序有助于改善患者营养状态。腹腔镜胃穿孔修补术后患者易出现感染、腹腔脓肿等并发症,且由于需卧床休息,存在压力性损伤发生风险[10]。本研究中观察组术后并发症发生率较对照组低,与PDCA程序护理加强临床检查、持续质量改进有关。PDCA程序可通过不断评估围手术期护理过程中患者各阶段情况,把握护理细节,补充护理不足,保留优点,从而持续改进并提高护理质量,对促进术后恢复及生活质量改善有积极作用[11-12]。相关研究指出,PDCA循环管理护理可提高胃穿孔患者术后生活质量,缓解术后疼痛,提高患者护理满意度,具有重要临床价值[13-14]。干预后观察组睡眠质量评分低于对照组,提示PDCA程序有助于改善患者睡眠质量,其原因与PDCA程序缓解术后疼痛、减少术后并发症、改善营养状态有关。另外,干预后观察组QLQ-C30评分高于对照组,说明PDCA程序对腹腔镜胃穿孔修补术后患者生活质量改善效果较好。护理满意度是衡量护理工作质量和可行性的重要指标,本研究结果显示,观察组护理满意度高于对照组,可见PDCA程序应用于腹腔镜胃穿孔修补术后护理可提高患者的护理满意度,在临床应用中具有一定可行性。
综上,PDCA程序应用于腹腔镜胃穿孔修补术后护理,可缓解患者术后疼痛,优化营养状态,降低术后并发症发生率,提高患者睡眠质量及生活质量,且护理满意度高。

