消腺散结汤联合推拿治疗儿童病毒性急性扁桃体炎伴腺样体肥大的临床研究*
董 玲 赵雪晴 陈启雄 曹 霞 周 瑜 韩晓花
(重庆市中医院,重庆 400021)
急性扁桃体炎合并腺样体肥大为儿科常见病之 一,扁桃体和腺样体是人体呼吸道第一道免疫防线,是咽淋巴环内环的重要组成部分,彼此通过淋巴管相互通连[1]。病毒、细菌和炎症介质通过淋巴管或咽部黏膜蔓延,诱发炎症反应促使扁桃体和腺样体增生肥大[2],因此,临床上急性扁桃体炎与腺样体肥大常合并存在。患儿在扁桃体炎伴腺样体肥大的状态下会出现睡眠期间打鼾、张口呼吸、呼吸暂停等表现,经久不愈可能会引起“腺样体面容”、发育迟缓、注意力不集中、记忆力下降[3]等症状,严重影响患儿的正常学习与生活。目前西医治疗为抗病毒、抗细菌、吸入激素、白三烯受体拮抗剂等对症治疗,严重者行手术治疗,但存在着无特效抗病毒药物、药物副作用、停药复发及手术风险等问题。中医疗法在临床实践中受到患者的广泛认可。本研究运用消腺散结汤联合推拿治疗病毒性急性扁桃体炎伴腺样体肥大(肺胃热盛证),取得满意疗效。现报告如下。
1 资料与方法
1.1 病例选择 诊断标准:西医诊断标准参照《诸福棠实用儿科学》[4]病毒性急性扁桃体炎及《小儿耳鼻咽喉科学》[5]腺样体肥大的诊断标准;中医证候诊断标准参照《中医耳鼻咽喉科常见病诊疗指南》[6]及《中医耳鼻咽喉科学》[7]肺胃热盛证辨证标准。纳入标准:符合上述诊断标准;年龄3~10岁;能接受口服中药及推拿治疗,对本研究知情同意,依从性高;发病至就诊期间未接受其他治疗。排除标准:因猩红热、传染性单核细胞增多症等引起急性扁桃体炎者;年龄在3岁以下或10岁以上者;合并其他严重的心、肝、肾、造血系统等疾病者;单纯由于鼻息肉、鼻中隔偏曲、鼻窦炎、咽喉或气管疾患导致的呼吸不畅者;对试验用药过敏者。
1.2 临床资料 选择2019年3月至2021年6月期间在重庆市中医院儿科门诊就诊的病毒性急性扁桃体炎,且既往患有腺样体肥大的患儿60例,经过医院伦理委员会批准同意[批件号:2019-KY-59],按照随机数字表法分为治疗组与对照组各30例。对照组男性20例,女性10例;年龄3~10岁,平均(4.68±1.19)岁;病程2~24 h,平均(7.26±2.07)h。治疗组男性18例,女性12例;年龄3~10岁,平均(4.52±1.27)岁;病程2~24 h,平均(7.32±2.12)h。两组患儿临床资料比较,差异无统计学意义(P>0.05)。
1.3 治疗方法 治疗组给予消腺散结汤口服联合推拿治疗。1)消腺散结汤口服。药物组成:生麻黄6 g,苦杏仁 9 g,生石膏30 g,炙甘草 5 g,柴胡 9 g,法半夏6 g,党参9 g,黄芩9 g,生姜6 g,大枣9 g,苍耳子9 g,白芷 9 g,辛夷9 g,赤芍 9 g,桂枝 6 g,桃仁 6 g,茯苓9 g。此为6岁以上患儿用量,6岁以下患儿酌量减半。随症加减:鼻塞明显者,酌加路路通;咽痛明显者,酌加射干、山豆根;大便干结眠差者,酌加枳实、柏子仁。用法:每日1剂,上药加水500 mL煎煮至150 mL,分早晚2次温服。2)推拿疗法。基础选穴:天突、迎香、喉结两旁部、列缺、鱼际、合谷。配穴:清肺经、清胃经、清大肠、揉板门、运内八卦、清天河水、退六腑。手法:缠法、揉法、按法、拿法、小儿特定穴推拿手法。操作:先用缠法在喉结两旁操作5~10 min;再揉天突、迎香,按列缺、鱼际,拿合谷穴5~10 min。最后选择患儿左手分别清肺经、清胃经、清大肠各200~300次,揉板门、运内八卦、清天河水、退六腑各100~200次。以上治疗每日1次。对照组给予蒲地蓝消炎口服液(济川药业有限公司,规格10 mL×10支,国药准字Z20030095),每日3次,3~5岁每次2/3支,5~10岁每次1支;孟鲁司特钠咀嚼片(默沙东公司生产,规格4 mg、5 mg两类,国药准字分别为J20130047或J20130054),每日1次,3~5岁患儿用量为4 mg,6~10岁患儿用量为5 mg,睡前口服。两组均治疗1周,治疗期间根据病情给予相应的对症治疗:发热患儿给予口服退热药或物理降温等处理。
1.4 观察指标 1)复常时间。体温退至正常时间、咽痛、鼻塞、打鼾、张口呼吸症状消失时间。2)实验室指标。检测治疗前后外周静脉血血清淀粉样蛋白A(SAA)及C反应蛋白(CRP)水平。3)单项症状积分及总积分。参照《中药新药临床研究指导原则(试行)》[8]评价患儿鼻塞、打鼾、张口呼吸单项症状积分,按照无、轻、中、重4个等级分为0、1、2、3分,对扁桃体肿大、扁桃体充血、咽痛症状进行量化评分,按照症状严重程度从无、轻、中、重依次计为0、2、4、6分。总积分越高,症状越重。4)OSA-18量表评分。包括睡眠障碍、身体症状、情绪症状、白天功能及监护人关心的问题5个维度,总分值为18~126分,评分越高,表明生活质量受到的影响越严重。
1.5 疗效标准 参照《中药新药临床研究指导原则》[9]中医证候积分法判定。临床治愈:中医临床症状、体征消失或基本消失,证候积分减少≥95%。显效:中医临床症状、体征均有改善,证候积分减少≥70%且<95%。有效:中医临床症状、体征均有好转,证候积分减少≥30%且<70%。无效:中医临床症状、体征无明显改善,甚或加重,证候减少<30%。证候积分减少率=[(治疗前积分-治疗后积分)÷治疗前积分]×100%。
1.6 统计学处理 应用SPSS25.0统计软件。计量资料以()表示,计数资料用百分率(%)表示,组间比较采取χ2检验,等级资料采用秩和检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较 见表1。治疗组总有效率明显高于对照组(P<0.05)。
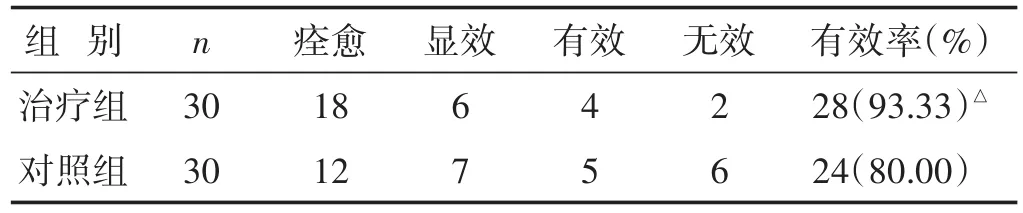
表1 两组临床疗效比较(n)
2.2 两组治疗前后证候积分比较 见表2。两组治疗后单项症状积分及症状总积分均较治疗前显著下降(P<0.01),且治疗组各单项症状积分、症状总积分均显著低于对照组(P<0.05)。
表2 两组治疗前后单项症状积分及症状总积分比较(分,±s)
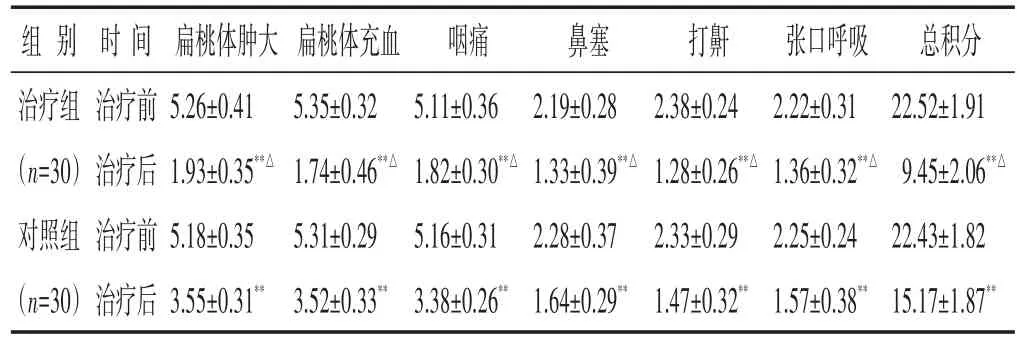
表2 两组治疗前后单项症状积分及症状总积分比较(分,±s)
注:与本组治疗前比较,*P<0.05,**P<0.01;与对照组治疗后比较,△P<0.05,△△P<0.01。下同。
组别治疗组(n=30)对照组(n=30)时间治疗前治疗后治疗前治疗后扁桃体肿大5.26±0.41 1.93±0.35**△5.18±0.35 3.55±0.31**扁桃体充血5.35±0.32 1.74±0.46**△5.31±0.29 3.52±0.33**咽痛5.11±0.36 1.82±0.30**△5.16±0.31 3.38±0.26**鼻塞2.19±0.28 1.33±0.39**△2.28±0.37 1.64±0.29**打鼾2.38±0.24 1.28±0.26**△2.33±0.29 1.47±0.32**张口呼吸2.22±0.31 1.36±0.32**△2.25±0.24 1.57±0.38**总积分22.52±1.91 9.45±2.06**△22.43±1.82 15.17±1.87**
2.3 两组治疗前后OSA-18量表评分比较 见表3。两组患儿治疗后OSA-18量表评分较治疗前显著下降(P<0.01),且治疗组评分显著低于对照组(P<0.01)。
表3 两组治疗前后OSA-18量表评分比较(分,±s)

表3 两组治疗前后OSA-18量表评分比较(分,±s)
组别治疗组对照组n 30 30治疗前61.25±11.68 60.37±12.16治疗后39.32±10.33**△△50.44±11.29**
2.4 两组症状消退时间比较 见表4。治疗组体温恢复、咽痛、鼻塞、打鼾及张口呼吸消失时间均短于对照组(P<0.05)。
表4 两组症状消退时间比较(d,±s)

表4 两组症状消退时间比较(d,±s)
组别治疗组对照组n 30 30体温正常1.27±0.56△2.25±0.62咽痛消失2.54±0.32△4.12±0.57鼻塞消失1.33±0.41△3.51±0.45打鼾消失2.85±0.29△5.26±0.58张口呼吸消失3.23±0.49△5.39±0.44
2.5 两组治疗前后实验室指标水平比较 见表5。两组治疗后SAA水平较治疗前下降(P<0.05),治疗组SAA水平低于对照组(P<0.05)。两组患儿治疗前后CRP水平均无明显变化(P>0.05)。
表5 两组治疗前后实验室指标水平比较(mg/L,±s)

表5 两组治疗前后实验室指标水平比较(mg/L,±s)
组别治疗组(n=30)对照组(n=30)时间治疗前治疗后治疗前治疗后SAA 217.21±32.56 32.43±21.49*△211.36±24.57 70.32±26.40*CRP 7.08±0.61 6.22±0.55 7.34±0.53 6.15±0.49
3 讨论
急性扁桃体炎归属于中医学“乳蛾”范畴。古代医家认为其多因外感风寒、热、湿邪,过食肥甘辛辣之品或情志失调导致邪气寻经上行于咽喉部,继而发为本病。现代医家在前人的经验基础上总结出“热”是本病的关键,将外因归结于“风热外袭”,内因归结于“肺胃热盛”“瘀热内生”“阴虚火热”等。小儿腺样体增生肥大有外因、内因之分:外因责之于感受外邪,有风热和风寒之别;内因则多为脏腑虚弱、饮食内伤[10]。治疗上,近代医家多以脏腑辨证、气血津液辨证为主要治疗思路。笔者在临床工作中发现,因小儿为纯阳之体,生机旺盛,机体功能处于亢进状态,邪正相争,临床症状以阳、实、热证为多见。再加上热邪伤肺,治节无权,水津失于输布,凝液为痰;火热邪毒壅滞血分,搏血为瘀。故从《伤寒论》六经辨证思路分析,本研究的肺胃热盛证属于三阳合病兼夹痰瘀证。
本研究选用的消腺散结汤由麻杏甘石汤、小柴胡汤、桂枝茯苓丸、苍耳子散合方而成。麻杏甘石汤、小柴胡汤均出自《伤寒论》[11]。麻杏甘石汤为治疗太阳阳明合病之主方,方中麻黄解太阳之表,石膏清阳明里热,杏仁降气止咳,甘草调和诸药。现代相关研究[12]显示麻杏石甘汤具有抗病毒、调节机体的免疫功能的作用。小柴胡汤治以和解少阳,方中柴胡为君,清解透散,有利于半表半里热邪的和解,佐以黄芩除热止烦,生姜、半夏和胃祛饮,复以党参、大枣、甘草补中滋液。现代药理研究[13]显示该方具有显著的抗病毒及抗炎的作用。桂枝茯苓丸[14]出自《金匮要略·妇人妊娠病脉证并治》,具有活血化瘀之功,方中桂枝为君,解肌温通;桃仁为臣,活血破瘀;芍药、牡丹皮、茯苓为佐,活血祛瘀,清热凉血,祛湿化痰。药理研究[15]发现桂枝茯苓丸有抗炎、改善微循环、调节免疫的作用。出自《济生方》的苍耳子散化痰散结,方中苍耳子、辛夷花散寒通窍;白芷、薄荷解表散结,研究[16]表明该方具有抗炎、抗过敏及镇痛等作用。
小儿推拿作为一种外治疗法在儿科临床中应用广泛,且效果显著。现代研究表明其作用机制主要是通过手法直接作用于体表,使穴位感受器兴奋并发放动作电位,从而向中枢传入感觉性冲动信号,这些信号又通过复杂的神经反射,引起人体各系统的功能变化,从而产生治疗效应[17]。但近些年小儿推拿涉及的医疗案例屡见不鲜,其应用的安全性值得我们注意和反思。查阅大量文献资料、分析推拿安全问题的原因,主要包括从业人员资质和学科问题,但更重要的是一些特殊治疗手法其操作安全性本身的原因,但是目前尚缺乏与小儿推拿安全性相关的数据。王粟实等查阅成人推拿意外文献[18-20],发现成人推拿意外多见于扳法、按法、牵拉、被动肢体屈伸等手法,并提出小儿推拿确实可能发生意外或不良事件,主要来源于操作不当及病情延误[21]。本研究所使用手法为缠法、揉法、按法、拿法,小儿特定穴推拿手法中未涉及以上高风险性手法,故安全性高。参与本研究的推拿按摩技师均由小儿推拿专业医师统一进行规范化培训,从而避免了从业资质和学科问题的风险性,保证了本研究的安全性。所有参与操作的医师及技师均需操作考核合格后才可上岗,保证了治疗时手法统一,并在治疗期间定期进行质量控制,保证了推拿按摩的精确性,从而确保疗效。以上研究设置进一步保证了推拿操作的安全性、疗效的确切性,同时尽可能地规避了小儿推拿中可能出现的风险。本研究中基础选穴:天突、喉结两旁部,为扁桃体及腺样体病变部位临近选穴,具有活血通络、利咽消肿的作用。迎香具有疏风解表、通窍的作用,能减轻患儿鼻阻、流涕、打鼾症状。列缺、鱼际均为手太阴肺经之络穴,列缺通经活络、宣肺解表、鱼际气化肺经水湿,散发脾土之热。合谷穴属于手阳明大肠经原穴,具有祛风清热的功效,可治疗咽喉肿痛、兼清脾胃之热。配穴:清肺经以宣肺清热、疏风解表,清胃经、柔板门、运内八卦以清脾胃湿热,消食化滞,因肺与大肠相表里,故配合清大肠,以增强清热除湿化滞之功,清天河水、退六腑以清热解表,凉血解毒。
多项研究已证实[22-23],SAA属于一种急性时相反应蛋白,由于其具有半衰期短、对微弱炎症刺激反应敏感的特点,故在细菌和病毒感染急性期时可迅速升高,恢复期可迅速下降。在严重程度方面,SAA可作为独立的因素对病毒感染性疾病进行判断。在预后评估方面,治疗后的SAA数值下降幅度越大,提示预后越良好。作为细菌感染早期诊断的特异性指标,CRP在病毒感染的情况下其数值无明显升高。由此可见,联合检测SAA、CRP具有早期快速判断感染类型、指导治疗、评估疗效、判断预后的重要意义。本研究中两组患儿治疗前后的CRP数值均无明显变化,而SAA数值则呈现不同程度增高,说明本研究所选病例均属于病毒感染。经积极治疗后,治疗组SAA数值与对照组相比,下降幅度更大,表明消腺散结汤联合推拿可能通过抑制患儿炎症反应而起到良好的治疗作用。
本研究结果表明,消腺散结汤联合推拿治疗病毒性急性扁桃体炎伴腺样体肥大(肺胃热盛证)总有效率显著高于对照组,能更高效地缩短病程、改善临床症状及减轻炎症反应,值得临床推广,但其作用机制尚不明确,有待进一步深入研究。

