围产期心肌病1例
赵赫,张颖倩,高磊,王威,陈韵岱
围产期心肌病(PPCM)是一种罕见的原发性心肌病,发病机制不明。PPCM在妊娠的最后1月或分娩后几个月内发生[1],患者既往无心脏病史,临床表现具有扩张性心肌病的特征,但PPCM被认为是一种独立疾病。其临床表现及预后波动较大,易与妊娠晚期正常反应混淆,早期诊断和个体化治疗至关重要。
1 病例
患者女性,33岁,主因“间断咳嗽7个月,加重伴喘憋1月”入中国人民解放军总医院第一医学中心心内科。患者孕6月时着凉后出现咳嗽,为干咳,无痰;伴发热,体温最高38℃,无喘憋胸闷、无心悸气短。2019年3月于当地医院行剖宫产术,同年4月咳嗽加重,伴胸闷,无明显气促,胸片未见异常,考虑过敏性哮喘,给予孟鲁司特钠口服后症状减轻,患者停止哺乳。2019年5月接触久置衣物及花粉后出现阵发性干咳,伴喘憋气短,不能平卧,考虑过敏性喉炎,给予孟鲁司特钠口服后咳嗽、喘憋减轻,无明显体力下降。同年6月,患者着凉后咳嗽加重、发热,体温最高39.1℃,伴喘憋,活动耐力下降,对症治疗后发热消退,仍有咳嗽,咳清痰。当地心脏彩超示:全心增大,室壁运动减低,心肌炎待除外,二尖瓣、三尖瓣反流(中量),左心室舒张末期内径(LVEDD)72 mm,射血分数(EF)36%。胸部CT示双肺感染,双侧少量胸腔积液。N末端脑钠肽前体(NT-proBNP)3806 pg/ml。给予诺欣妥、卡维地洛、地高辛、氢氯噻嗪、螺内酯口服,患者仍有咳嗽、喘憋、气短症状来院(图1)。既往体健,否认高血压、糖尿病、高脂血症、心脏病史,已婚,二胎剖腹产史3个月。
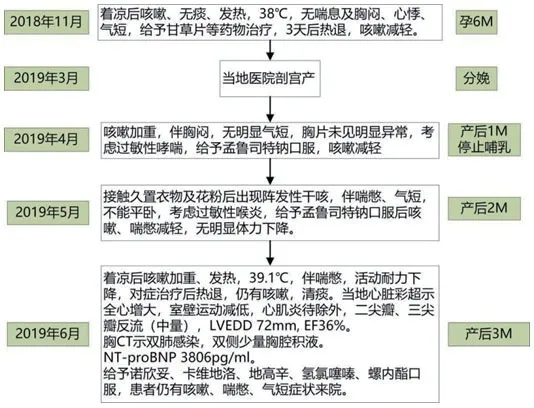
图1 患者现病史
入院查体:身高:162 cm,体重:100 kg,体质指数(BMI):38.1 kg/m2。体温:36.1℃,脉搏:80 次/min,呼吸:20 次/min,血压:104/69 mmHg(1 mmHg=0.133kPa),神清,口唇无紫绀,颈静脉无怒张,双肺呼吸音粗,未闻及啰音,心音低,心率80 次/min,律齐,未闻及杂音,腹膨隆,无压痛,无肝颈静脉回流,双下肢轻度水肿。辅助检查:血常规未见明显异常;生化检查:心肌酶未见明显异常,脑利钠肽前体 376.8 pg/ml(0~150 pg/ml),总胆固醇(TC) 4.33 mmol/L(3.1~5.7 mmol/L),甘油三酯(TG)5.32 mmol/L(0.4~1.7 mmol/L);红细胞沉降率23 mm/h(0~20 mm/h);抗链球菌溶血素O测定<200 IU/ml(正常范围<200 IU/ml);血清促甲状腺激素(TSH)0.09 mU/L(0.35~5.50 mU/L);免疫球蛋白六项测定阴性;TB-SPOT阴性;痰涂片:革兰阳性球菌-大量、革兰阳性杆菌-中量、革兰阴性杆菌-中量、未找到真菌及抗酸杆菌。心电图检查示:窦性心律,Ⅰ、aVL、Ⅱ、aVF、V3~V6导联T波倒置。超声心动图示:LVEDD 72 mm;室间隔11 mm 左室后壁11 mm;左室射血分数(LVEF)32%。左室整体功能减低,二尖瓣轻-中度反流,三尖瓣轻度反流。动态心电图示:窦性心动过缓,房性早搏,室性早搏,T波低平倒置。未见明显动态缺血性改变。胸部CT示:双肺多发炎性病变可能,心脏增大。行冠脉CTA示:未见明显粥样硬化征象,左室扩大。行心脏磁共振检查(图2)示:心肌炎表现:心外膜下延迟强化,急性期心肌水肿可有黑血序列高信号;缺血性心肌病表现:心肌灌注可见低灌注,心内膜下延迟强化;扩张性心肌病表现:心肌中层细条状延迟强化;应激性心肌病表现:无延迟强化但形态异常[2]。心脏核磁共振示:黑血序列未见明显高信号;电影成像示室壁运动弥漫减弱;心肌灌注未见灌注减低缺损区;延迟扫描未见明显强化,均与上述表现不符。结合临床表现、症状体征、冠脉CTA、心肌核磁结果,诊断为围产期心肌病。予以低盐低脂低碘饮食,沙库巴曲缬沙坦、曲美他嗪、伊伐布雷定、螺内酯、呋塞米、依诺肝素及止咳化痰、补钾等对症治疗。最终诊断:①围产期心肌病 心功能Ⅲ级(NYHA)室性早搏;②亚临床甲亢;③高甘油三酯血症。

图2 心脏核磁共振(黑血序列:未见明显高信号;电影成像:室壁运动弥漫减弱;心肌灌注:未见灌注减低缺损区;延迟扫描:未见明显强化)
出院时患者咳嗽咳痰及胸闷症状明显减轻,无喘憋,夜间可平卧,双下肢无水肿。复查超声心动图:LVEF 34%,LVEDD 69 mm。出院后予沙库巴曲缬沙坦、螺内酯、呋塞米、伊伐布雷定、达比加群酯胶囊、曲美他嗪、门冬氨酸钾镁及非诺贝特等治疗。
出院随访:出院后1月随访:体重:92.5kg,6分钟步行实验:375 m,超声心动图:LVEDD 57 mm,LVEF 40%。出院后2月随访:体重:92.5 kg,超声心动图:LVEDD 57 mm,LVEF 47%。出院后6月随访,患者恢复正常工作,体重:91.5 kg,超声心动图:LVEDD 61 mm,LVEF 52%。出院后8月随访:患者症状反复,出现心悸及头晕,体重:91.5 kg,超声心动图:LVEDD 60 mm,EF 52%。出院后12个月随访:体重88 kg,BP:120/58 mmHg ,HR 67次/min,超声心动图:LVEDD 59 mm,EF 55%。患者恢复正常工作与生活。
2 讨论
围产期心肌病(PPCM)是一种罕见的原发性心肌病,临床表现为心力衰竭。2000年美国心肺血液研究院(NHLBI)定义:妊娠最后1个月或产后5个月内出现的心力衰竭,LVEF<45%和(或)左室缩短分数<30%,妊娠最后1月前未发现心脏疾病并排除其他引起心力衰竭的疾病[3]。2010年欧洲心脏协会(ESC)定义:妊娠晚期或产后数月内出现的心衰,需排除其他引起心衰的疾病[4]。
目前,PPCM仍居妊娠期妇女心力衰竭死因的第一位[5]。PPCM发病率在国家和地区之间差异很大。中国的PPCM发病率为110/100 000新生儿,死亡率为27/100 000活产新生儿[6]。发病时间上,PPCM常在妊娠晚期和产后早期出现,以产后4月内最常见,占PPCM总体的80%[5]。PPCM主要危险因素包括高龄及多胎妊娠,一定程度上造成人群发病率的上升[5],最近一项以美国全国住院患者为样本的研究发现,其发病率从2004年的1181例活产儿中有1例上升到2011年的849例活产儿中有1例[7]。同时,非洲裔、妊娠高血压、先兆子痫、贫血、哮喘、自身免疫性疾病、肥胖、甲状腺机能障碍和吸烟也被认为是PPCM的易感因素[5,7,8]。
PPCM的确切病理生理机制尚不清楚。病因和病理生理可能由多因素过程引起,垂体前叶分泌催乳素,内皮细胞microRNA-146a(miRNA-146a)上调,胎盘分泌可溶性FMS样酪氨酸激酶受体1(sFlt-1),导致内皮功能障碍和心肌细胞死亡;部分患者同时存在遗传易感性[7]。此外,高血压病、环境因素及遗传/种族倾向均在PPCM的发生发展起到一定作用[4,7]。
PPCM常见症状主要包括充血性心力衰竭症状,如劳力性呼吸困难、端坐呼吸、阵发性夜间呼吸困难、下肢水肿,少数患者可出现心源性休克,心律失常及动脉血栓栓塞罕见。查体可见左心衰体征如肺部啰音、右心衰体征如颈静脉怒张及水肿、S3奔马律。心电图检查常伴非特异性ST段和(或)T波异常。胸片或胸部CT可见肺水肿、心脏增大及胸腔积液。实验室检查可见BNP及NT-proBNP升高,cTnT可能轻微升高[7]。
根据发病时间(临产至妊娠结束或产后几个月)、临床表现(类似于妊娠反应:呼吸困难、疲劳、外周性水肿)、辅助检查(在避免辐射的情况下行诊断测试证实左心室收缩功能障碍:BNP、NTpro-BNP、心电图、经胸超声心动图、心脏MRI)并排除心力衰竭的其他病因即可作出PPCM的诊断[7]。需排除以下疾病:①妊娠良性呼吸困难:表现为轻度呼吸困难,逐渐发作,没有相关的咳嗽或喘息;动态脉搏血氧饱和度正常,正常妊娠中无颈静脉怒张。②严重先兆子痫或子痫:多发生在产前,可有大量蛋白尿,超声心动图往往显示心脏大小和射血分数正常。③继发于缺血的心脏功能障碍(如冠脉动脉粥样硬化,血管痉挛,冠脉栓塞等):常表现为胸痛,继而出现急性心力衰竭症状,查体可见颈静脉怒张,肺部啰音,可能存在缺血性二尖瓣关闭不全的杂音。冠状动脉CTA有助于鉴别。④病毒性心肌炎:病毒感染后急性或亚急性起病,cTnT及CRP升高,心脏射血分数可减低,心脏MRI可见延迟增强图像。⑤风湿性心脏瓣膜病:多数患者孕前即存在相关症状,超声心动图示瓣膜狭窄或反流[7]。
治疗目的在于缓解症状、恢复射血分数。急性心力衰竭的患者治疗可参照急性心力衰竭的治疗指南。对于稳定期或慢性心衰的患者,饮食治疗主要为限制钠摄入[10]。药物治疗:指南建议在PPCM中对降低射血分数的心力衰竭进行标准治疗,常用药物包括利尿剂、β受体阻滞剂、ACEI和ARB、盐皮质激素受体拮抗剂、沙库巴曲缬沙坦、肼苯哒嗪/硝酸盐、伊伐布雷定、地高辛、肝素、华法林、直接作用的口服抗凝药(如利伐沙班,阿哌沙班,依多沙班,达比加群)。尤其要注意避免对孕期妇女及胎儿的不良影响。孕期和哺乳期可使用利尿剂、β受体阻滞剂、地高辛、肝素、肼苯哒嗪/硝酸盐类。孕期禁用ACEI和ARB、盐皮质激素受体拮抗剂、沙库巴曲缬沙坦[7-9]。在标准心力衰竭治疗基础上加用溴隐亭可改善PPCM患者的左室功能和预后,但应注意溴隐亭应与预防性或治疗性抗凝药物联用使用[11]。有体循环栓塞或心内血栓的患者推荐抗凝治疗,LVEF明显降低的PPCM患者需考虑预防性抗凝治疗,抗凝药物需依据妊娠阶段和患者情况选择。合并房颤的患者亦推荐根据妊娠分期选择低分子肝素或华法林进行抗凝治疗[11]。
最近的数据表明,50%~80%的PPCM患者左心室收缩功能可恢复到正常范围(LVEF≥50%),大部分恢复发生在前6个月内[7]。诊断时的左心室大小和射血分数最能预测左心室恢复。在IPAC队列中,LVEF<30%和左心室舒张末期直径(LVEDD)>6 cm具有指示性[7]。有PPCM病史的妇女应被告知后续妊娠的风险,并应在整个妊娠期和产后6个月密切跟踪,经常进行临床检查和连续的超声心动图检查[7]。ESC[12]和AHA[13]指南都建议,LVEF未恢复正常的PPCM妇女应禁止再次妊娠[9]。
PPCM较为罕见,但发病率逐渐上升,严重威胁产妇生命健康。其发病率因地区而异。PPCM患者临床表现不一,主要为排除性诊断。早期诊断和治疗对患者预后有较大影响。该例患者为30岁以上女性,具有肥胖、二胎及甲状腺功能异常等危险因素。患者产3月时出现充血性心力衰竭症状,行冠脉CTA及心脏磁共振检查排除其他心肌病后作出围产期心肌病的诊断。给予抗心衰、伊伐布雷定、抗凝、利尿剂及对症支持治疗,患者症状好转,EF恢复至50%以上,并可恢复日常工作。根据JACC射血分数恢复的心力衰竭(HFrecEF)专家共识,患者射血分数已恢复[14]。但LVEDD始终>60 mm,且孕前超声提示LVEDD缺失,不能明确心室扩大发生的时间,目前仍在口服沙库巴曲缬沙坦及盐酸伊伐布雷定片,严密随访。

