三维可视化技术在腹腔镜结直肠癌D3根治术中应用价值
陈建新 沈海平 袁燕文 李伊敏 李新 宋睿 唐煜欣 彭伟谦 王毅钧 李力波 李瑞平
南方医科大学附属东莞医院1胃肠外科,2放射科,3消化内科(广东 东莞 523059)
腹腔镜结直肠癌手术已经成为最主流的手术方式,《日本大肠癌诊疗规范(第7 版)》以及2018版《腹腔镜结直肠癌根治手术操作指南》均明确提出,根据术前评估和术中探查情况,针对不同的T分期与N 分期,来决定术中淋巴结清扫范围(D1、D2 或D3)。具体的清扫范围即第1、2、3 站淋巴结清扫范围,则根据肿瘤部位特别是其所处的供血动脉系统加以区分。对T2 期以上结直肠癌建议行D3 淋巴结清扫,我国结直肠癌患者多数发现时已属于中晚期,因此,腹腔镜结直肠癌D3 淋巴结清扫应属于常规开展手术[1-2]。对直肠、乙状结肠癌根治术来说,肠系膜下动脉根部淋巴结清扫为D3 淋巴结清扫已成定论,而且肠系膜下动脉解剖恒定、变异少。对右半结肠癌、横结肠癌以及左半结肠癌来说,D3 根治手术需要清扫肿瘤供血动脉根部淋巴结,然而,这些部位肠癌供血血管变异非常多,目前常规术前的CT、MRI 扫描检查,包括CTA 血管成像技术均难以明确肿瘤的供血血管。因此,术前如能明确肿瘤供血血管及其变异情况,将能施行精准的腹腔镜结直肠癌D3 根治术[3-6]。结直肠癌淋巴结转移路径是沿着供血动脉转移是国际公认的,但结直肠癌供血动脉是怎样组成,目前还没有定论,术前如能明确肿瘤的供血动脉,从而根据供血动脉施行根治手术,这将会在符合肿瘤学基础上施行精准的腹腔镜结直肠癌D3 根治手术。借助商业三维重建软件或者CT 自带的重建功能,术前重建出肠癌手术路径相关血管解剖和变异,从而提高手术安全性的研究国内外均有报道,但术前明确肿瘤供血动脉而进行结直肠癌D3 根治手术的研究国内外暂未见报道[7-9]。本研究尝试通过三维可视化技术,重建出肠癌肿瘤的供血血管,根据肿瘤所处的供血动脉对其根部进行淋巴结清扫,提出一种全新的腹腔镜结直肠癌D3根治手术方法。通过对东莞市人民医院2019年5月至2021年3月间接受腹腔镜结直肠癌D3 根治术的40 例患者的临床资料进行回顾性分析,探讨三维重建技术在腹腔镜结直肠癌D3 根治术中的应用价值。
1 资料与方法
1.1 一般资料收集2019年5月至2021年3月间在我院接受腹腔镜结直肠癌D3 根治术的40 例患者的临床资料。纳入标准:(1)20 岁≤年龄≤80 岁;PS 评分≤2 分;(2)结肠癌经病理活检证实;(3)术前未行化疗、放疗、靶向药物或者免疫治疗;(4)术前影像学评估T2 期及以上。排除标准:(1)癌肿已发生多处转移或腹腔粘连、梗阻、穿孔等无法进行腹腔镜手术者;(2)对造影剂过敏者;(3)有肠梗阻、消化道穿孔、严重基础病(严重心律失常、严重心脏功能不全、肝硬化大量腹水、腹部大血管动脉瘤、严重肺功能不全、既往有心脑血管意外)等。共入选患者40 例,男23 例,女17 例,平均年龄66.2 岁。本研究通过医院医学伦理委员会审查,并取得患者及家属的知情同意,患者在入组之前均签署知情同意书。
1.2 检查方法术前均行薄层增强CT 扫描检查后行三维可视化重建。检查前1 d 进全流质饮食,检查前晚服将电解质散溶于2 000 mL温水中,于检查前晚口服,检查当天流质饮食,检查前需要排出为水样无渣大便为止。使用JS-628E电脑遥控灌肠整复仪行空气灌肠使肠管膨胀,经肛门插入Foley氏18F 气囊导尿管(代肛管),插入深度为10 cm,注入30 mL 空气膨胀气囊,防止气囊管脱落。以11 kPa 压力向直肠内注入空气30 s,以患者感到轻度腹胀为度,夹闭气囊管。空气灌肠成功后行CT 平扫及动脉造影。各期图像采用平卧位采集数据。CTA 动脉造影方法:经右侧肘前静脉以4.5~5 mL/s 流率用双筒高压注射器注射优维显(370 mgI/mL)80 mL,再以同样的流率静脉注射0.9%的生理盐水20~30 mL。CT 的扫描条件:使用Philips128 排/256 层螺旋CT,扫描范围上至膈顶下至耻骨联合下缘。采用自动触发扫描,根据病变位置分别选定肠系膜上、下动脉起始部层面进行自动监测触发扫描,达到阈值(150 Hu)即触发扫描动脉期,动脉期扫描后间隔30 s 开始扫描门静脉期。选择腹部扫描条件,软组织窗,准直器宽128 mm × 0.625 mm,管电压120 kV。原始数据的重建层厚1.0 mm,间隔0.5 mm,矩阵512×512。扫描数据以Dicom 3.0 标准存储。采集肠癌患者原始CT 的64 排薄层CT 扫描图像数据。大肠癌三维可视化模型重建:空气灌肠使肠管充气膨胀,肠道体绘制模型按空气阈值建模,界定阈值在-1 024~-500 Hu,并膨胀1.0~2.0 个像素达到选择像素充满全部肠腔,分割出直肠及乙状结肠,升结肠,横结肠,建立大肠肠道的三维数字模型。根据大肠肠腔空气及肿瘤软组织密度对比差异,将CT 二维薄层图像数据导入深圳市一图智能科技有限公司的3DVWorks 软件,利用软件自带的功能,建立腹腔脏器三维可视化模型并分割出大肠肿瘤的轮廓,并建立大肠肿瘤三维可视化模型。腹腔血管三维可视化模型的建立:经3DVWorks 软件建立腹腔血管系统,利用血管分割算法分别分割出动脉及静脉系统并给予不同颜色渲染以表示区别,观察与肿瘤及手术可能涉及的血管的分布及变异情况。
1.3 手术方法所有患者均施行CME/TME+D3 手术方式。术前根据三维重建模型所示血管解剖及肿瘤供血情况,结肠肿瘤大小、位置、浸润情况拟定腹腔镜结直肠癌D3 根治术手术方案(肠段切除长度、血管离断位置、淋巴结清扫范围等)。术后切除标本常规送病理科行组织学分型及病理分期检验。
1.4 资料收集手术相关指标:术中探查血管变异、肿瘤动脉供血、肿瘤定位等情况与三维可视化重建模型符合率,根据三维模型术前拟定的结直肠癌D3 根治术手术方案与实际手术方案符合率、血管意外损伤数目、手术时间、术中失血量、术后首次排气时间、术后平均住院时间、术后并发症发生类型及数量。术后病理结果,包括肿瘤直径大小、淋巴结清扫个数、阳性淋巴结个数、病理分期情况等。
2 结果
2.1 腹腔镜直肠、乙状结肠癌D3 根治术三维可视化模型显示肠系膜下动脉解剖恒定、无变异,肠系膜下血管及其主要分支、肿瘤部位等与实际手术中所见均一致。包括乙状结肠癌10 例、直肠癌12 例,中低位直肠癌7 例,中高位直肠癌5 例,所有中低位直肠癌D3 根治术根据三维模型是否显示边缘动脉弓决定是否保留左结肠动脉。图1为一低位直肠癌患者的三维重建模型,未显示边缘血管弓,故术中(图2)保留左结肠动脉。图3为另外一例低位直肠癌患者,三维模型显示明显边缘血管弓,故术中不保留左结肠动脉、在肠系膜下动脉根部结扎(图4)。中高位直肠癌以及乙状结肠癌均不保留左结肠动脉。

图1 未显示降结肠边缘血管弓Fig.1 Descending colon marginal vascular arch was not shown

图2 保留左结肠动脉Fig.2 Preservation of left colon artery
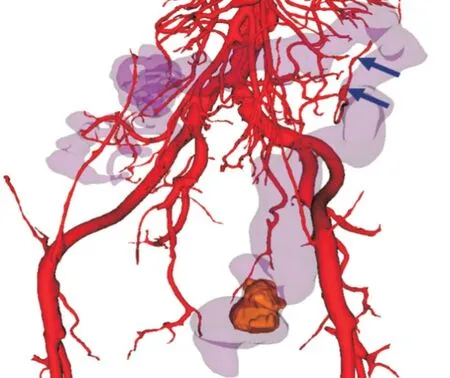
图3 黑色箭头提示降结肠边缘血管弓Fig.3 The black arrow shown the descending colon marginal vascular arch
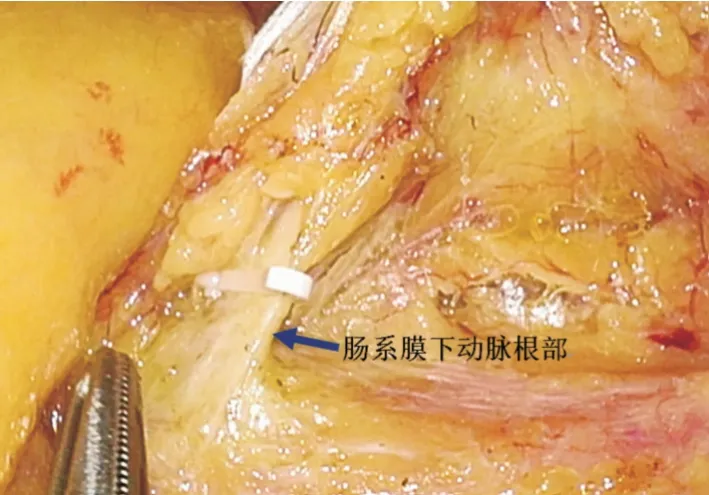
图4 根部结扎肠系膜下动脉Fig.4 Ligation at the root of the inferior mesenteric artery
2.2 腹腔镜右半结肠癌D3 根治术(9 例)三维可视化模型可准确显示肠系膜上血管及其主要分支的解剖与变异、肿瘤部位、肿瘤的动脉供血等,与实际手术中所见均一致。根据肿瘤的供血动脉施行精准的D3 根治手术。升结肠癌三维模型提示肿瘤供血动脉为回结肠动脉(图5),故手术中(图6)清扫回结肠动脉根部淋巴结。肝曲结肠癌三维模型显示肿瘤供血动脉为右结肠动脉和胃网膜右动脉(图7),故手术中(图8)清扫右结肠动脉根部淋巴结、胃网膜右动脉根部淋巴结(第6 组淋巴结)以及胃网膜血管弓内右侧半淋巴结。术后检查手术标本发现胃网膜右血管弓(包括第6 组淋巴结区域)多发肿大淋巴结,单独留取胃网膜右血管弓组织送检病理,虽然无阳性淋巴结,但有癌结节1 枚(图9)。

图5 黑色箭头标示回结肠动脉,供血肿瘤Fig.5 The ileocolonic artery(black arrow)supplied blood to the colon cancer

图6 以回结肠动脉根部为第3 站清扫淋巴结Fig.6 Dissection of the root of the ileocolonic artery as the 3rd station lymph node

图7 黑色箭头标示胃网膜右动脉及其分支,蓝色箭头标示右结肠动脉及其分支,肿瘤由胃网膜右动脉以及右结肠动脉供血Fig.7 The black arrow marked the right gastroepiploic artery and its branches,the blue arrow marked the right colon artery and its branches,the tumor′s blood was supplied by the right gastroepiploic artery and the right colon artery
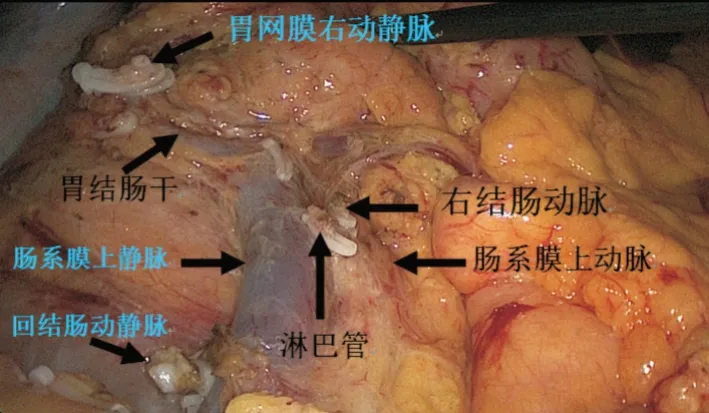
图8 以右结肠动脉根部以及胃网膜右动脉根部为第3 站清扫淋巴结Fig.8 Used the root of the right colon artery and the right gastroepiploic artery as the third station to clean up the lymph nodes
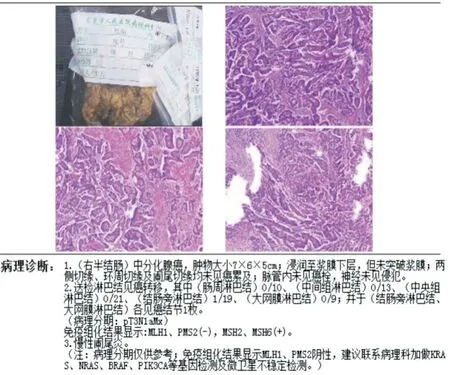
图9 病理报告提示胃网膜组淋巴结有一癌结节Fig.9 The pathology report suggested that there was a cancer nodule in the gastro-omental lymph node
2.3 腹腔镜横结肠癌D3 根治术(3 例)三维可视化模型可准确显示肠系膜上血管及其主要分支的解剖与变异、肿瘤部位、肿瘤的动脉供血等,与实际手术中所见均一致。根据肿瘤的供血动脉施行精准的D3 根治手术。图10 为横结肠癌,三维模型显示肿瘤供血动脉为右结肠动脉以及结肠中动脉,故手术中(图11)清扫右结肠动脉和结肠中动脉根部淋巴结,手术标本(图12)可见肿瘤供血动脉为右结肠动脉和结肠中动脉。
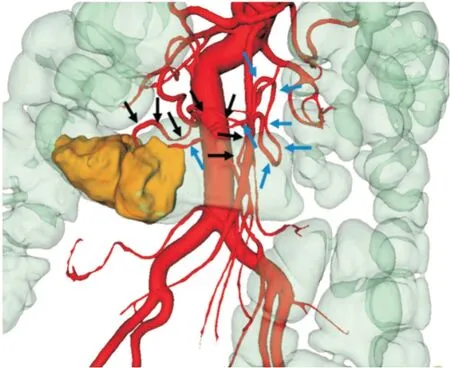
图10 黑色箭头标示右结肠动脉及其分支,蓝色箭头标示结肠中动脉及其分支Fig.10 The black arrow marked the right colon artery and its branches,the blue arrow marked the middle colon artery and its branches
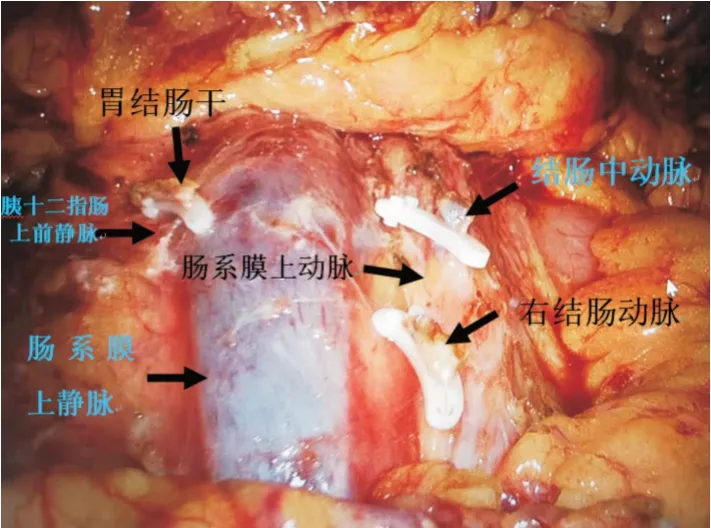
图11 以右结肠动脉根部以及动脉中动脉根部为第3 站清扫淋巴结Fig.11 Used the root of the right colon artery and the middle colon artery as the third station to clean up the lymph nodes
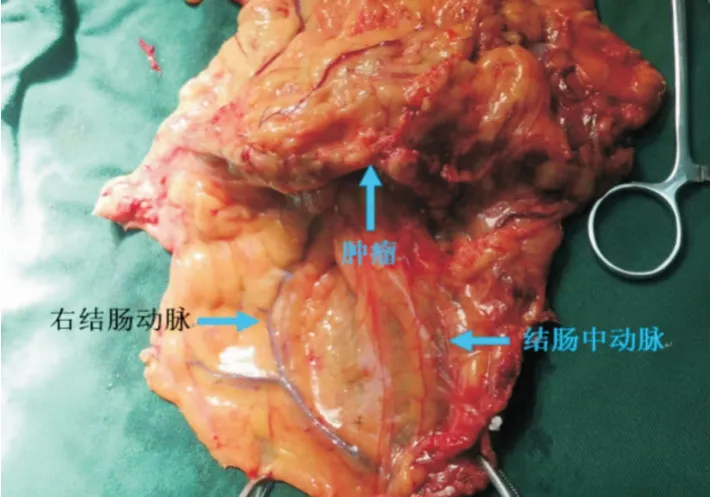
图12 手术标本显示肿瘤供血动脉为右结肠动脉以及结肠中动脉Fig.12 The excised surgical specimens showed that the tumor was supplied by the right gastroepiploic artery and the middle colon artery
2.4 腹腔镜左半结肠癌D3 根治术(6 例)三维可视化模型可准确显示肠系膜上、下血管及其主要分支的解剖与变异、肿瘤部位、肿瘤的动脉供血等,与实际手术中所见均一致。根据肿瘤的供血动脉施行精准的D3 根治手术。结肠脾曲癌三维模型显示结肠中动脉在根部分出两个分支,一个副结肠中动脉分支直接供血肿瘤(图13),另外一结肠中动脉左侧半支通过边缘血管弓供血肿瘤,通过明确结肠中动脉根部位于脾静脉与肠系膜上静脉小肠主要分支围成的黄色三角区域(图14),因此,手术中清扫该三角区域为第3 站淋巴结清扫(图15)。同样为结肠脾曲癌,显示肿瘤通过左结肠动脉以及乙状结肠动脉第1 支经边缘动脉弓供血(图16),因此,清扫左结肠动脉根部以及乙状结肠动脉第1 支根部、包括No.253 组淋巴结为第3 站淋巴结清扫(图17)。
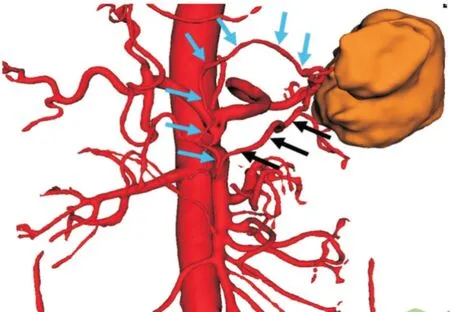
图13 黑色箭头标示副结肠中动脉分支,蓝色箭头标示结肠中动脉左侧分支、边缘血管弓Fig.13 The black arrow marked the accessory middle colic artery and its branches,the blue arrow marked the middle colon artery and its left branch、marginal vascular arch
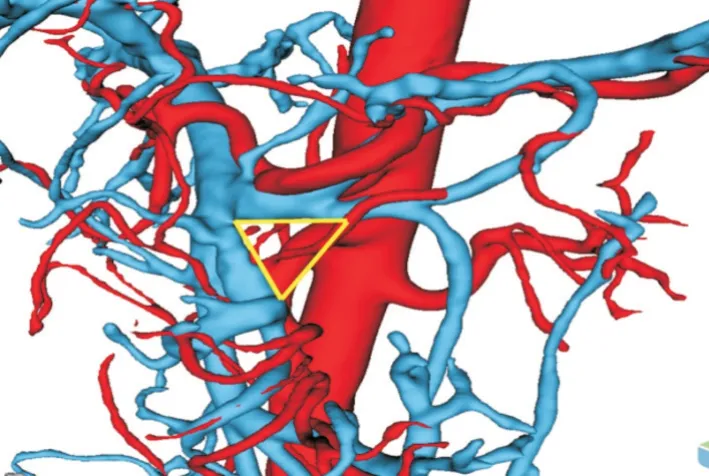
图14 黄色三角为结肠中动脉根部区域Fig.14 The yellow triangle was the root area of the middle colon artery
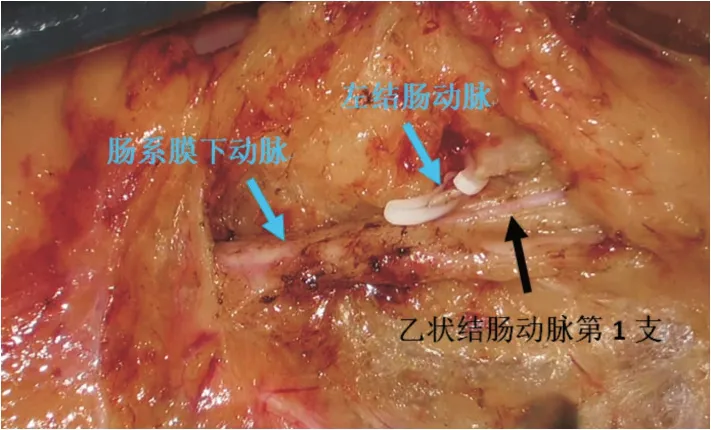
图17 清扫左结肠动脉根部以及乙状结肠动脉第1 支根部淋巴结、包括No.253 组淋巴结Fig.17 Dissection the lymph nodes of the root of the left colic artery and the root of the 1st branch of the sigmoid artery,and including the No.253 lymph nodes
2.5 手术效果全组40 例患者均顺利完成手术,无1 例患者中转开腹手术。三维可视化重建模型清晰显示结肠形态和走向、肿瘤位置、各主要血管以及癌肿供血血管解剖与变异,与实际手术探查符合率100%,根据三维模型术前拟定的结直肠癌D3 根治术手术方案与实际手术方案符合率100%。血管意外损伤数目为0,手术时间为(162.1± 51.7)min,术中失血量为(58.6 ± 46.3)mL;术后首次排气时间为(51.7±36.7)h,术后住院时间(8.2± 6.5)d。术后出现并发症者4 例,其中炎性肠梗阻1 例,吻合口漏1 例,淋巴漏2 例,并发症发生率为10.0%,所有并发症均保守治疗治愈出院,无术中及术后死亡病例。术后病理结果显示:肿瘤直径(5.1 ± 3.8)cm,淋巴结(包含系膜内癌结节)清扫数目(28.8 ± 39.1)枚,其中阳性淋巴结数目(3.9±2.5)枚;肿瘤分期:Ⅰ期4 例,Ⅱa 期8 例,Ⅱb期5 例,Ⅲa 期15 例,Ⅲb 期5 例,Ⅲc 期3 例。
2.6 三维可视化模型以及术中探查所见三维可视化模型以及术中探查所见均明确肠系膜下动脉汇入腹主动脉是恒定的、无变异,乙状结肠癌以及直肠癌肿瘤的供血动脉均为肠系膜下动脉,第三站淋巴结均在肠系膜下动脉根部,D3 根治术清扫范围为肠系膜下动脉根部淋巴结。左半结肠癌、横结肠癌、升结肠癌肿瘤供血动脉变异多,可存在1 支或以上数量的供血动脉,D3 根治术清扫第三站淋巴结范围由于供血动脉变异而不固定。
3 讨论
本研究对肠系膜下动脉系统三维重建的模型以及术中探查所见证实了肠系膜下动脉汇入腹主动脉恒定、无变异,乙状结肠癌以及直肠癌肿瘤的供血动脉第三站淋巴结均在肠系膜下动脉根部,故清扫肠系膜下动脉根部253 组淋巴结为D3 根治术无任何疑问。目前对中低位直肠癌根治术,为了保证吻合口近端肠管血供而减少吻合口漏,是否保留左结肠动脉尚无定论[6-7]。正常边缘血管弓是保证吻合口近端肠管血运的最重要因素,然而解剖学证实,小部分患者存在降结肠边缘动脉弓缺如。本研究认为,如患者三维重建模型能显示明显的降结肠边缘动脉弓,术中注意保护好,是可以常规在肠系膜下动脉根部结扎、离断,无需保留左结肠动脉。但如三维重建模型未能显示降结肠边缘血供弓,行中低位直肠癌根治手术时,建议行肠系膜下动脉根部淋巴结清扫后,保留左结肠动脉。
对右半结肠癌、横结肠癌以及左半结肠癌D3根治术,手术需要清扫肿瘤供血动脉根部淋巴结,由于术前未能明确肿瘤供血动脉,目前常规手术方式是根据肿瘤部位确定清扫范围,故这种方法是固化的、非个体化的。然而,这些部位肠癌供血血管变异非常多,部分肠癌供血动脉不是单一动脉,如图10-12 横结肠癌,肿瘤分别由右结肠动脉和结肠中动脉供血,因此,需要清扫这两个动脉根部淋巴结才能达到D3根治。结肠肝曲癌(图7-9),三维重建发现该肿瘤由结肠中动脉及胃网膜右动脉分支供血,术后单独送检胃网膜组淋巴结(包括第6 组淋巴结)检出阳性癌结节,这就能说明为什么肝曲结肠癌需要清扫第6 组淋巴结和清扫胃网膜血管弓内右侧半淋巴结。目前,对于第6 组淋巴结清扫仍然存在争议,笔者认为,这组淋巴结清扫可能就是肠癌供血动脉的第3 站淋巴结清扫,包括操作指南及规范等均有规定肝曲结肠癌需要清扫第6 组淋巴结和右侧半网膜血管弓淋巴结,数据显示这两个区域淋巴结转移率分别有9%~12%[8]、4.1%~8.6%淋巴结转移[9],但并不能说明什么情况会出现转移,从肿瘤供血血管的病理生理角度,可以解释这个问题。此外,还是这个例子,为什么会出现胃网膜右动脉分支血管供血,一方面可能是血管变异,另外一方面,对于一些体积较大的肠癌,个人更倾向于部分肠癌有类似于胃肠间质瘤的嗜血现象。而对于回盲部癌,要求切除末端回肠15 cm 以上,这是为了切除更多的末端回肠系膜及清除系膜内淋巴结,而不是为了减少吻合口肿瘤复发。本研究回盲部癌例数较少,待后期有相当数量后,通过三维重建模型观察是否有末端回肠动脉支供血肿瘤,如证实有,那就需要清扫末端回肠动脉支根部淋巴结。
右半结肠癌D3 根治手术具体切除范围存在争议,主要围绕肠系膜上动、静脉各种边界进行清扫定义第3 站淋巴结清扫范围,以肠系膜上静脉左侧为边界清扫范围并发症少、手术操作相对简单,但清扫范围不够。以肠系膜上动脉左侧界进行清扫,清扫彻底,但范围大、手术难度增加同时,容易出现血管损伤、淋巴漏、内脏神经损伤致反复腹泻以及性功能和泌尿系统障碍等并发症。本研究组有1 例右半结肠癌根治术后出现淋巴漏,漏出量较少,无血管意外损伤及无出现内脏功能紊乱相应并发症。可见,根据肿瘤供血动脉解剖学基础上,对供血动脉根部及其根部周围的肠系膜上动脉表面淋巴结进行清扫,在安全施行手术基础上,可能更加符合肿瘤学角度施行D3根治手术。
关于左半结肠癌D3 根治术结肠中动脉根部淋巴结(No.223 淋巴结)以及肠系膜下动脉根部淋巴结(No.253 淋巴结)是否需要清扫,目前也存在较大争议,如果同时切除No.223、No.253 淋巴结,手术肠管切除范围大,淋巴结清扫范围广,会增加围手术期并发症发生率[10-12]。部分学者认为,左半结肠淋巴结清扫由肿瘤的支配血管决定,如果肿瘤的支配血管为肠系膜下动脉则清扫No.253 淋巴结,如果肿瘤的支配血管为结肠中动脉则清扫No.223 淋巴结,如同时由结肠中动脉以及左结肠动脉供血,须同时清扫No.223、No.253 淋巴结。既往均未见文献报道如何明确左半结肠癌肿瘤动脉供血情况,一般按照肿瘤部位决定淋巴结清扫范围。即横结肠左半癌清扫No.223 淋巴结,降结肠癌清扫No.253淋巴结,脾曲结肠癌同时清扫No.223、No.253 淋巴结。这种D3 清扫未能明确肿瘤供血动脉情况下进行,存在清扫范围过大或者过少的情况。肿瘤位于结肠脾曲(图13-15),三维重建显示癌肿的供血血管来自于结肠中动脉,但此患者结肠中动脉从根部就分出2 支,一支结肠中动脉,行程中分为右侧支和左侧支,左侧支经边缘血管弓供血肿瘤,而结肠中动脉根部分出另外一支,有些文献称为变异的副结肠中动脉,直接供血肿瘤,这种血管变异是比较少见的[14-16],因此,结肠中动脉根部淋巴结清扫就是本个案的第3 站淋巴结清扫。同样是脾曲结肠癌(图16-17),但肿瘤供血动脉与前一个案完全不一致,这个患者的肿瘤供血动脉是左结肠动脉以及乙状结肠动脉第1 支,因此,清扫左结肠动脉根部以及乙状结肠动脉第1 支根部淋巴结、包括No.253 组淋巴结,就能实现D3 根治术。
由于横结肠癌发病率不高,根据肿瘤部位偏向于右侧或者左侧,手术者更喜欢行手术操作相对简单的扩大右半结肠切除或者扩大左半结肠切除术,因此,关于腹腔镜横结肠癌D3 根治术的相关文献报道不多。多数学者认为横结肠癌根治术,清扫结肠中动脉根部淋巴结就可达到D3 根治[13-15]。横结肠癌肿瘤供血动脉大部分是结肠中动脉,但也有变异。本研究图10-12 中该例患者的肿瘤供血动脉除了结肠中动脉,还有右结肠动脉,因此,如果单纯清扫结肠中动脉根部淋巴结,清扫范围可能就不够彻底。
因此,对于左半结肠癌、横结肠癌、升结肠癌根治术,由于肿瘤供血动脉变异多,可存在1 支或以上数量的供血动脉,D3 根治术清扫第三站淋巴结范围由于供血动脉变异而不固定,常规CT、MRI检查难以明确肿瘤供血动脉,而三维可视化模型可清晰显示肿瘤供血动脉,在此基础上施行的D3根治术更加符合肠癌肿瘤学病理生理。而对于乙状结肠癌以及直肠癌,由于肿瘤的供血动脉均为肠系膜下动脉,D3 根治术清扫范围为肠系膜下动脉根部淋巴结,三维可视化技术虽然未带来清扫范围的重新定义,但对于中低位直肠癌,可根据降结肠边缘血管弓是否缺失而决定是否保留左结肠动脉,从而减低直肠吻合口漏的发生。
最后,从临床数据来看,腹腔镜肠癌手术中大出血及血管损伤,文献报道1.1%~9.2%[16-17],手术并发症发生率为14.09%~27%[18-19],本研究未发生血管损伤及大出血的病例,手术并发症发生率10.0%,相对于报道来说是较低的。本文旨在尝试借用三维可视化技术,提出一种全新而且非常安全的结直肠癌D3 根治手术方式。首先,借助三维可视化技术,术前能清晰显示肿瘤供血动脉,因此,可以根据肿瘤供血动脉进行精准的D3 根治手术。再次,本研究提出各不同部位肠癌的供血动脉解剖情况,像直肠乙状结肠癌这些部位肠癌供血动脉第三站淋巴结是固定,不存在变异,而右半结肠癌、横结肠癌、左半结肠癌的肿瘤供血动脉变异非常大,这种部位肠癌的D3 手术方式多与既往手术方式不一致,故难以从总体上设置对照组比较本研究的临床具体数据优劣。下一步本研究将针对不同部位肠癌进行分组研究,并设立对照组,以明确本研究是否能从临床数据上表现其优势。
因此,基于薄层CT 基础上的肠癌三维可视化重建模型,可清晰显露肠系膜血管的解剖结构、肿瘤位置及供血血管和其毗邻情况,为D3 根治手术方案的制定、术中操作提供精准的解剖学和影像学参考依据,协助解决手术操作难点,控制手术损伤以及减少术中并发症的发生,从而提高手术效率和安全性。在明确肿瘤供血动脉及其血管变异、走向基础上,能真正在符合肿瘤学基础上施行精准的大肠癌D3 根治术。
目前,也有一些运用三维可视化技术施行结直肠癌根治术,包括3D 打印技术等方面研究报道,绝大多数都是研究血管的解剖与变异,协助手术顺利的进行[20-22]。从肿瘤供血动脉为基础,借助三维可视化技术施行结直肠癌D3 根治手术方面研究未见报道。本研究是初步研究,后期还需要更进一步的深入研究,包括分层、分组,通过前瞻性研究等对各部位肠癌的D3 根治术进行分层、分组等更细化的研究,包括长期随访明确本研究能否改善远期预后。

