社区骨关节炎患者的疾病认知与行为特点及就诊行为的影响因素:一项混合方法学研究
邱梦思,刘茜,张含之,2,3*,田久鹏,张立智,于德华,2,3,5
骨关节炎是临床常见病及多发病,为一种以关节及软骨发生退行性病变和关节周边骨质增生为主要特征的慢性关节疾病。年龄为骨关节炎患病的独立危险因素,并且随着年龄的增长,骨关节炎患病率升高[1]。骨关节炎总患病率约为15%,≥40 岁中老年人群的患病率为10%~17%,≥60 岁老年人的患病率为50%,≥75岁老年人的患病率达到80%[2]。贺丹[3]研究发现,随着我国人口老龄化水平的上升,骨关节炎患者家庭及社会经济负担进一步加重。一项对近27年195 个国家的研究发现:各国骨关节炎患病率、发病率和残障生存年限(YLDs)有差异,但随着预期寿命的增加和全球人口的老龄化,以上指标均呈上升趋势,给世界公共卫生带来严峻的挑战[4]。唐超[5]研究发现,近2/3 的患者对骨关节炎的疾病临床表现了解不清。我国中老年人群普遍缺乏骨关节炎基础知识、危险因素、诊治及预防等相关疾病认知[6-7]。本研究选取综合医院骨科和全科医生及社区全科医生和患者进行混合方法学研究,了解患者对骨关节炎的认知和行为现状,分析影响患者就医和疾病管理的问题及障碍,为改善骨关节炎患者的就医行为及疾病预后提供优化策略。
1 对象与方法
混合研究设计:通过定性访谈从医患双方了解患者对于疾病的就医认知、行为特点和可能的影响因素(包括疾病管理的现况、障碍和建议);结合访谈归纳的主题,除去部分具有较大主观性难以采用问卷量化的指标,设计定量问卷,进一步对患者就医认知和行为特点的量化情况做出分析。
1.1 定性研究
1.1.1 访谈对象 2019年5—6 月,采用目的抽样法从上海市杨浦区一家区域医疗中心的综合医院选取骨科医生和全科医生各5 例,同时在区域内12 家社区卫生服务中心中选取6 家,从每家选中的社区卫生服务中心方便抽取2 例全科医生、2 例前来就诊的骨关节炎患者,进行多方访谈。受访医师纳入标准:(1)有≥2年门诊经历;(2)有兴趣参与并认同本研究。受访患者纳入标准:(1)经骨科医师确诊为骨关节炎;(2)年龄≥18 周岁,具有一定的阅读或理解力;(3)同意参加本次调查。受访患者排除标准:(1)伴有妊娠、严重躯体疾病或精神疾病者;(2)患各类风湿、类风湿及化脓性关节炎等其他类型的骨关节疾病。
1.1.2 访谈方法 基于文献分析、专家意见设计访谈提纲,在正式访谈前进行预访谈,并在此基础上进一步修改访谈提纲。患者访谈提纲:(1)您对骨关节炎症状、治疗、康复及预防相关认知怎么样?患病后对您生活有什么影响?(2)您患病后在哪里就诊?会考虑哪些因素?(3)您平时如何管理骨关节炎?对骨关节炎APP管理疾病有什么看法?医师访谈提纲:(1)您对骨关节炎症状、治疗、康复及预防相关认知怎么样?您对骨关节炎当前治疗有什么看法?(2)您平时诊治骨关节炎的流程是怎样的?有哪些影响因素?(3)您对骨关节炎患者分级诊疗的态度及利用情况?有何建议?对骨关节炎APP 管理疾病有什么看法?
1.1.3 质量控制 为了保证访谈质量,访谈小组均经过严格的伦理和访谈方法学培训,然后至各个医院与受访者进行一对一、面对面的个体访谈。访谈在安静无人的诊室进行,访谈前向受访者介绍本研究的背景及目的,以期减少受访者的顾虑,访谈时鼓励受访者讲述真实经历和感受,灵活调整提问顺序和方式,对受访者的任何语言予以尊重,不加评判,不对其施加任何诱导或干预。每次访谈持续时间约20 min,访谈过程取得录音许可,全程录音,受访后再次与受访者确认内容。为了保护受访者隐私,录音被转成文字资料,所有真实姓名、地名均做了匿名或编排序号处理。综合医院全科医生编号为G1~5,综合医院骨科医师编号为D1~5,社区全科医生编号为GP1~12,社区患者编号为P1~12。
1.1.4 数据分析 访谈结束后24 h 内将录音转录为文本资料。由两名研究者对文本资料的准确性进行核查后,独立应用NVivo 12 软件对访谈内容进行编码、归类,并对编码结果进行比对,对编码结果中存在的分歧点进行讨论以达成共识。采用Colaizzi 七步分析法[8-9]对资料进行整理、分析,并提炼访谈主题。
1.2 定量研究
1.2.1 样本量估算 根据公式N=(υα/δ)2p(1-p)计算样本量,υα为统计量,当置信度为95%时,υα=1.96,δ为允许误差,定为0.05,p为预估的社区骨关节炎患者接受治疗概率〔根据本次研究需求,针对上海市杨浦区3 家社区卫生服务中心进行预调查,发现51.25%(41/80)的骨关节炎患者接受过相关治疗,所以p=0.51〕,计算N为384,考虑10%的失访率,样本量设为425。
1.2.2 调查对象 2019年6 月至2020年12 月,在访谈调查的6 家社区卫生服务中心中进一步随机选取3 家,对前来就诊的骨关节炎患者进行问卷调查(期间因疫情防控原因暂停问卷调查,故时间跨度较长),共425 例。患者纳入与排除标准同访谈部分。
1.2.3 问卷调查 本研究所用调查问卷自行设计,问卷的Cronbach'sα系数为0.65、KMO系数为0.61。问卷内容分为5 部分:(1)一般资料,包括年龄、性别、婚姻状况等;(2)患病现况,包括关节疼痛程度、频率,日常活动是否受限等;(3)患者就医行为,包括骨关节炎发病后是否就医、就医首选机构及原因(可查阅病历卡或自报);(4)骨关节炎患者疾病认知情况,包括对骨关节炎疾病认知情况,对症状及体征、诊疗及预防知识的了解及需求情况;(5)自我管理情况及慢性病APP 利用情况。骨关节炎患者在调查小组成员指导下自行完成电子问卷,如有漏填、错填项目问卷无法提交。
1.2.4 统计学方法 采用Excel 2013 软件整理及清洗无效数据,采用SPSS 26.0 统计软件进行数据分析。计数资料以频数和百分比表示,组间比较采用χ2检验;采用二元Logistic 回归分析骨关节炎患者就医行为的影响因素。检验水准α=0.05。
2 结果
2.1 定性研究结果
2.1.1 受访者一般资料 5 例综合医院全科医生中,3例年龄≤35 岁,女4 例,3 例学历为研究生及以上,4例为中级职称,3 例工作年限≥11年;5 例综合医院骨科医师中,3 例年龄≤35 岁,5 例均为男性,学历均为研究生以上,3 例为高级职称,3 例工作年限为6~10年;12 例社区全科医生中,7 例年龄≤35 岁,女10 例,9例为本科学历,10 例为中级职称,8 例工作年限≥11年;12 例社区患者中,10 例年龄≥65 岁,女9 例,6 例学历为大专及以上,11 例患病部位在膝关节(表1)。
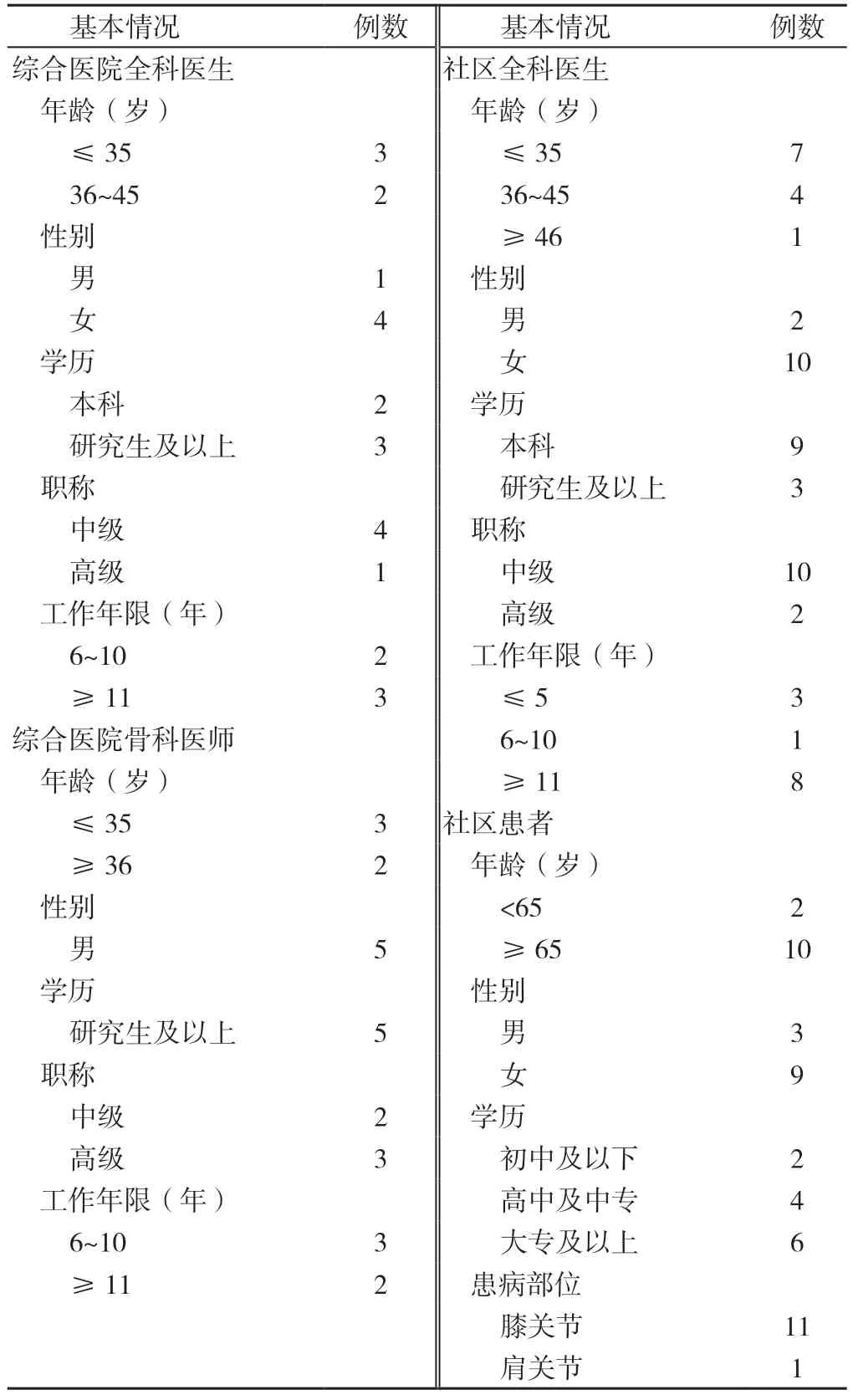
表1 受访者一般资料(n=34)Table 1 General information of interviewees
2.1.2 访谈结果 本研究共提炼出3 个主题,分别为对骨关节炎认知不足、缺乏对骨关节炎的管理、影响就医行为的因素。
2.1.2.1 主题一:对骨关节炎认知不足(1)对病因认知不足。大多数受访患者表示不知道骨关节炎病因,部分患者提及骨关节炎的病因包括职业类型、关节退行性变、年龄等;部分患者提及骨关节炎症状包括关节疼痛。P9:“膝盖这里痛到感觉有一根筋牵拉到肚子也痛,2014年做过结肠肿瘤手术,应该是手术的后遗症引起的。”GP5:“患者了解不太多,只知道骨关节炎,具体是哪种类型说不清,常和风湿混淆。”(2)治疗不规范。患者对骨关节炎治疗措施有一定了解,大多数患者知晓运动锻炼、药物治疗、贴膏药、针灸、关节腔药物注射及手术等治疗手段,但大部分患者排斥使用止痛药物,出现药物乱用情况。P3:“自己会吃新癀片止痛,刚开始吃有效果的,但是后面因为吃了胃不舒服,效果也不怎么好,就自己停了。”P9:“出远门时吃止痛药,平时也不吃相关的药,但是效果特别不好。”
2.1.2.2 主题二:缺乏对骨关节炎的管理(1)健康宣教未实施到位。住院时医师对骨关节炎患者的健康宣教较为详细,而在门诊,因患者数量多、就诊时间短等原因,医师较少进行健康宣教及锻炼指导。GP1:“没有宣教,会嘱咐动作慢点、尽量不要摔倒。”G11:“大多会在病房给住院患者宣教吧,门诊不太多,很多常来的患者就是过来开开药,没有什么耐心听你说。”(2)慢性病管理APP 利用率低。随着年龄增长,老年人视力、听力及触觉功能大幅度减退,无法正确使用智能机,所以使用慢性病管理APP 存在一定困难。P9:“平时用手机比较少,老年机打打电话。”
2.1.2.3 主题三:影响就医行为的因素(1)症状严重程度与诊疗效果。患者的症状严重程度及先前的诊疗效果影响患者后续就医。P11:“之前在街道医院看,断断续续看了3年也没有什么效果,就不看了。”G2:“感觉骨关节炎治疗效果不是很好,医生及患者对长期随访或管理没有信心,如果长期没有效果,患者有可能就无法坚持,表现在不就医或自行用药。”(2)医疗费用与医疗技术。受访患者倾向选择医疗费用低或医疗技术水平较高的医院就诊。P12:“这病比较花钱又治不好,多次看电视推荐保健产品、膏药贴等都有试过,手术花费太贵了。”P6:“平常很少看毛病,就是因为这个脚问题去过很多地方看病,比如二军大、曙光医院都去过;就是感觉医院大,肯定有很多专家,想去找他们解决问题,但都是没有解决我的问题。”(3)往返距离与就医流程。患者倾向选择综合医院就医,但综合医院常存在往返距离远、科室多、楼层多、就医繁琐等特点,受访患者表示就医不易、体验感差。P3:“还是距离近比较好,这样看病比较方便。”P12:“看病很烦的,我又不识字、脚又不行,还需要女儿请假陪我。”
2.2 定量研究结果 基于访谈结果进一步对问卷内容进行修订,因医疗技术、就医流程繁琐、往返距离及诊疗效果具有主观性,难以采用问卷量化,故问卷未纳入以上就医行为影响因素;访谈中发现骨关节炎相关知识匮乏,所以在问卷第4 部分增加疾病了解情况及渠道;访谈中发现患者缺乏自我管理意识,所以在问卷第5 部分添加用药、锻炼及慢性病管理APP 利用等情况;访谈中发现患者就医倾向选择大医院,在问卷第3 部分添加首选就医医院及原因等问题;访谈中发现症状严重程度影响就医,在问卷第2部分添加视觉模拟评分法(VAS)评分量化疼痛程度。
2.2.1 调查对象一般资料 共发放问卷425 份,剔除空项或不全问卷,回收有效问卷共397 份,问卷有效回收率93.4%。397 例调查对象中,男166 例(41.8%),女231 例(58.2%);平均年龄(50.2±7.1)岁;体质指数(BMI)按亚洲标准[10]分类,其中201 例(50.6%)体质量过低/正常,44 例(11.0%)肥胖,152 例(38.3%)超重。
2.2.2 骨关节炎患者疾病认知情况 397例调查对象中,152 例(38.3%)了解骨关节炎相关知识;152 例了解骨关节炎相关知识者中,知识来源为媒体、病友的分别有79 例(52.0%)、50 例(32.9%);397 例调查对象中,200 例(50.4%)表示了解骨关节炎治疗措施,分别有91 例(45.5%)、105 例(52.5%)知晓运动和物理治疗及止痛药措施。
2.2.3 骨关节炎患者就医情况 397 例调查对象中,249 例(62.7%)选择延迟或不就医,256 例(64.5%)就医首选二、三级医院。就医首选二、三级医院原因为有骨科专家〔80.1%(205/256)〕、科室多且齐全〔44.1%(113/256)〕。患者选择社区就医主要原因有距离便利〔95.5%(106/111)〕、经济实惠〔69.4%(77/111)〕。社区发现健康问题,98.5%(391/397)骨关节炎患者接受进一步转诊上级医院就医。
2.2.4 骨关节炎患者就医行为影响因素的单因素分析不同性别、BMI、关节疼痛程度、疼痛影响睡眠情况、既往就医经历骨关节炎患者就医情况比较,差异有统计学意义(P<0.05),见表2。

表2 骨关节炎患者就医行为影响因素的单因素分析〔n(%)〕Table 2 Univariate analysis of influencing factors of healthcare-seeking behavior in community-living patients with osteoarthritis
2.2.5 骨关节炎患者就医行为影响因素的二元Logistic回归分析 以就医行为为因变量(赋值:延迟或不就医=0,就医=1),以单因素分析中差异有统计学意义的变量为自变量,进行二元Logistic 回归分析,结果显示性别、BMI、关节疼痛程度、疼痛影响睡眠情况、既往就医经历是就医行为的影响因素(P<0.05),见表3。
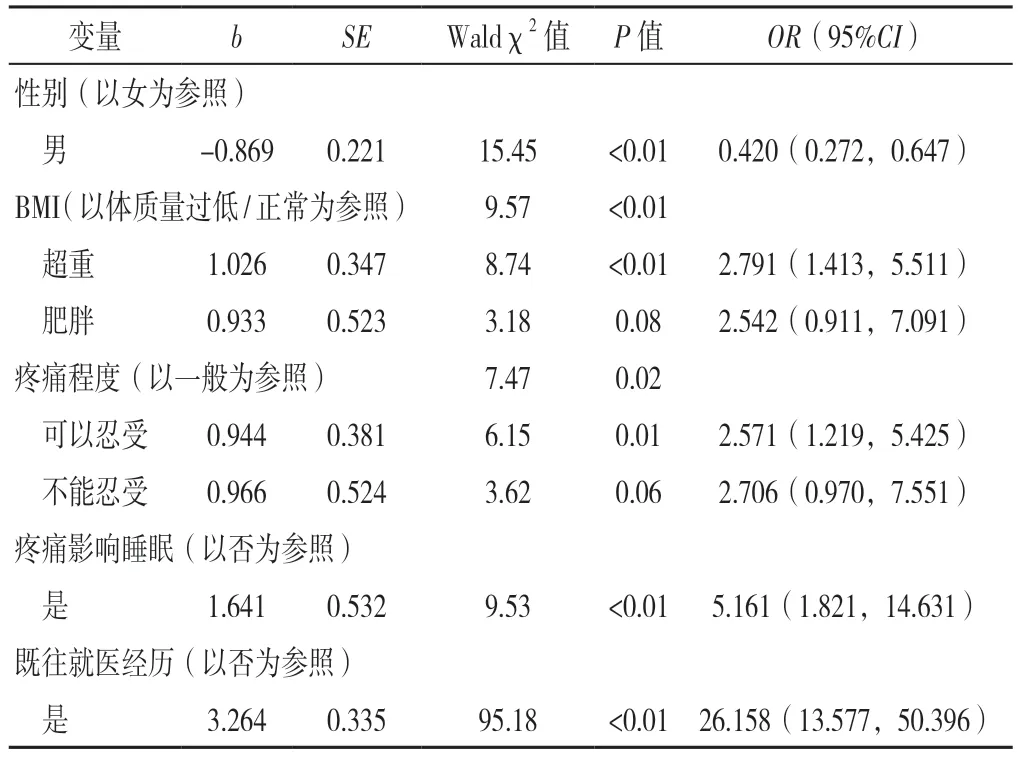
表3 骨关节炎患者就医行为影响因素的二元Logistic 回归分析Table 3 Binary Logistic regression analysis of influencing factors of healthcare-seeking behaviors in community-living patients with osteoarthritis
3 讨论
3.1 骨关节炎患者就医认知现状及改善策略 问卷调查结果显示,仅38.3%骨关节炎患者了解骨关节炎相关知识,这一结果稍高于广州市荔湾区居(15.2%)[11],可能原因为本研究调查对象为就医的骨关节炎患者,其本身对疾病重视程度及认知较高。部分受访患者认为年龄、职业类型及关节退行性变等为骨关节炎的病因,但大多数患者对骨关节炎的治疗及长期危害了解局限。同时患者规范性治疗意识不强,62.7%的患者选择延迟或不就医,导致疾病控制不佳。另外,患者了解疾病相关知识渠道单一,大多来源于大众媒体(52.0%)及病友(32.9%),与国内徐冬霆等[12]研究结果一致。未来可通过个性化制定宣传方式、注重宣传内容的针对性和连续性、加强宣传途径多样化等方式提高骨关节炎患者的疾病认知,如开展医生或护士健康宣讲、病友交谈及视频宣教等,亦可制作疾病相关科普类视频增加趣味性。
3.2 骨关节炎患者自我管理疾病意识及改善策略 有研究报道,骨关节炎患者自我管理疾病可改善自身疼痛症状、降低致残率[13]、提高生活质量[14]、降低经济成本[15]。骨关节炎患者自我管理疾病包括参加管理疾病症状的健康宣教、制定运动和体质量管理目标及行动计划[16]。访谈结果显示,医师未提及对患者进行自我管理指导。究其原因,一方面是门诊就诊人数多,医师无较多时间进行宣教;另一方面是访谈中发现全科医生日常担任角色过多,工作负担重,且社区卫生服务中心诊疗重点在于慢性病管理,目前骨关节炎尚未被纳入国家基本公共卫生项目。解月娇等[17]也提出社区医疗资源集中在心血管疾病和糖尿病等,目前全科医生对骨关节炎的防治意识不足。有研究发现,利用信息化软件可促进医患交流,使骨关节炎患者增加相关健康知识[18],从而促使骨关节炎患者加强自我管理[19]。但访谈发现,患者对慢性病管理APP 接受度不高,可能原因是骨关节炎好发于中老年人群,但中老年人群不能熟练使用智能手机,且对远程医疗信任度低。可考虑将慢性病管理APP 转化为小程序,内嵌于其他常用软件中,减少患者对软件下载及占用手机内存空间的顾虑,通过简化操作界面、个性化字体大小、定时推送科普知识及开展线上医患交流互动等措施增强线上慢性病管理黏度。
3.3 骨关节炎患者就医行为的影响因素 问卷调查结果显示,64.5%的患者就医首选二、三级医院,选择基层医院的患者主要是考虑其距离近、花费少。国内研究同样显示,患者首诊选择社区医院的意愿不强,就医行为受医疗配置、医师技术、医疗服务质量及就医条件便利度的影响[20-21]。本研究结果显示,性别、BMI、疼痛程度、疼痛影响睡眠情况、既往就医经历是就医行为的影响因素。超重者更倾向选择就医,可能原因为超重骨关节炎患者治疗后疼痛症状仍旧明显有关[22-23]。国外文献提出医疗需求对个体行为有显著影响[24]。本研究结果显示,疼痛程度为可以忍受者倾向选择就医,而疼痛程度一般和不能忍受者就医与否无差异。可能原因为疼痛不能忍受者大多病程长、行动不便、既往就医体验差,易产生消极就医心理。既往有就医经历者更倾向选择就医,可能原因为既往有就医经历的患者更加了解疾病的危害,更易做出就医决定。此外,本研究结果显示,女性患者选择就医的比例高于男性,与SRIVASTAVA等[25]研究表明女性利用医疗资源较男性更多的结论一致。但DZATOR 等[26]研究发现,女性在孕育期使用医疗资源较男性多,但长远来看,男性较女性更加频繁地利用医疗资源。
访谈结果显示,医院就医流程与医疗技术水平是就医行为的影响因素。骨关节炎患者多存在关节疼痛与活动障碍,繁琐的就医流程会增加患者的就医难度,导致部分患者选择不就诊。王睿[27]研究同样证实,患者排队时间长、检查过程繁琐、医院空间位置布局不合理是影响患者就医行为的因素。简化就医流程、提供医院服务志愿者协助就医可减少患者在医院的往返奔波,提高就医效率。访谈过程中发现,医师医疗技术水平是影响患者就医的另一个重要因素。受访全科医生指出,国内外的骨关节炎相关诊疗指南存在专业性强、技术要求高及基层实用性不强等问题,故全科医生应用骨关节炎诊疗指南存在障碍。邢丹等[28]研究同样显示,基层医师获取、运用诊疗指南存在障碍。提示未来需讨论制定适合全科医生的个性化诊疗指南,以规范临床诊疗,提高基层医师的诊疗技术,从而促进骨关节炎患者积极就医。
当前,社区骨关节炎患者就医认知不足、自我管理意识薄弱,就医行为受诊疗效果、医师技术、BMI、既往治疗经历、疼痛影响睡眠等因素影响。改善骨关节炎患者就医认知及行为,应注重提高患者就医认知并培养患者自我管理能力,加强慢性病管理APP 推广,以便行动不便或无法外出的骨关节炎患者参与其中。全科医生需进一步加强对骨关节炎诊治的知识储备,提高医疗技术。此外,医疗机构应制定相关政策激励及引导,提高全科医生对骨关节炎的治疗积极性。本研究的调查对象虽选取自上海市杨浦区内区域医疗中心的综合性医院和社区卫生服务中心,但调查对象的代表性仍有一定局限,有待今后进一步扩大调查范围。
作者贡献:邱梦思、张含之进行文章的构思与设计;张含之、张立智、于德华进行研究的可行性分析;张含之、张立智参与调查问卷设计;邱梦思、刘茜、田久鹏进行数据收集;邱梦思进行研究实施、数据整理、统计学处理、结果的分析与解释、论文撰写;张含之进行论文修订,负责文章的质量控制及审校,并对文章整体负责,监督管理。
本文无利益冲突。

