血清CRP、PCT、PA及IL-6联合检测对儿童急性呼吸道感染诊断及预后评估的价值
王 洁 洪书迟 赵昕峰 吴亦栋
儿童及婴幼儿因自身机体免疫系统功能尚不完善,对外界病原体侵袭的抵抗力较弱,较易受到外界细菌、病毒、支原体等的感染,其中以呼吸系统感染最为多见[1]。感染后由于临床表现多样,小儿表达能力较弱,给儿科医生诊断带来一定难度。另外小儿各系统功能发育尚不完善,也会导致感染后症状较成人更为严重。若不经及时正规的治疗,常可导致症状反复发作,影响患儿机体生长发育,甚至危及生命[2]。早期快速诊断对于儿科医生临床治疗有重要价值,C 反应蛋白(CRP)、降钙素原(PCT)及白介素6(IL-6)是感染性疾病重要的检查项目,而前白蛋白(PA)作为营养不良指标广泛应用于临床。本研究探讨CRP、PCT、PA、IL-6 检测指标以及CRP/PA、IL-6/PA 比值在儿童呼吸道感染诊断及预后评估的价值,报道如下。
1 资料与方法
1.1 临床资料 收集杭州市儿童医院2020 年1 月至2020 年6 月儿内科病房收治的150 例急性呼吸道感染患儿为感染组,其中男88 例,女62 例,年龄(2.28±2.30)岁。本研究符合《赫尔辛基宣言》伦理原则及我国相关法规。根据患儿临床症状、体征、血清学检测、咽拭子培养及核酸检测结果,将150 例患儿分为细菌感染组90 例和非细菌感染组60 例。感染组患儿均在杭州市儿童医院接受抗感染治疗,细菌感染组入院后即根据临床情况及经验使用抗菌药物治疗及对症、支持治疗,非细菌感染组根据疾病特点进行相应的药物及对症治疗。另外选择同期在医院健康管理中心行健康体检的儿童,将病原结果均为阴性的55 名儿童纳入对照组。
1.2 纳入、排除标准 纳入标准:符合中华医学会制定的《临床诊疗指南:小儿内科分册》中“急性呼吸道感染”诊断标准[3];符合《诸福棠实用儿科学》[4]中急性呼吸道感染诊断标准。排除标准:(1)患儿有其他先天性疾病或伴发严重器官衰竭;(2)患儿合并血液系统疾病、免疫系统疾病、寄生虫感染、过敏性疾病等。
1.3 检测方法 所有患儿入院后在抗生素使用前采集静脉血3 mL 和EDTA-K2 抗凝静脉全血2mL,对照组儿童在体检当天早晨8∶00—10∶00 间抽取,抗凝全血标本混匀后直接上机检测,非抗凝静脉血离心收集血清、离心机3000 r/min 离心10 min,若不能当天检测的血清短期可以置于4 ℃保存备用,并尽快检测,长期可置于-20 ℃冷冻保存。CRP 采用免疫比浊法,使用奥普全自动特定蛋白即时检测分析仪;降钙素原采用电化学发光法,使用罗氏e602 化学发光仪,IL-6 采用多重微球流式免疫荧光发光法,使用Navios 三激光十色流式细胞分析仪,所有项目均严格按照操作规程检测。
1.4 统计学方法 数据应用SPSS 19.0 软件进行统计分析,正态分布的计量资料以均数±标准差()表示,两个独立样本采用t 检验;非正态分布的计量资料以M(P25,P75)表示,两组间比较采用Mann-Whitney U 检验;计数资料的组间比较采用卡方检验。用ROC 工作曲线评价炎症因子诊断效能,P<0.05为差异有统计学意义。
2 结果
2.1 三组一般资料比较 细菌感染组男53 例,女37 例,年龄(2.79±2.63)岁,非细菌感染组男35 例,女25 例,年龄(2.13±1.81)岁,对照组男39 例,女16 例,年龄(3.55±2.55)岁,三组受试者在年龄、性别一般资料方面差异均无统计学意义(P>0.05),具有可比性。
2.2 感染组患儿与对照组儿童血清CRP、PCT、PA、IL-6、CRP/PA、IL-6/PA 水平比较 感染组患儿CRP、PCT、IL-6、CRP/PA、IL-6/PA 水平均高于对照组,PA 水平低于对照组(P<0.05),见表1。
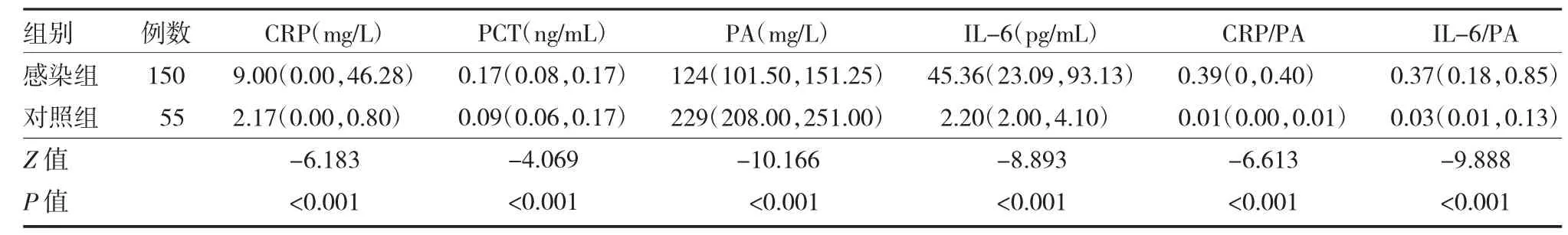
表1 感染组与对照组血清CRP、PCT、PA、IL-6、CRP/PA 及IL-6/PA 水平比较[M(P25,P75)]
2.3 细菌感染组与非细菌感染组CRP、PCT、PA、IL-6、CRP/PA、IL-6/PA 结果比较 细菌感染组患儿血清CRP、PCT、IL-6、CRP/PA、IL-6/PA 水平均高于非细菌感染组(P<0.05),但两组间PA 差异无统计学意义(P>0.05),见表2。

表2 细菌感染组与非细菌组患儿血清CRP、PCT、PA、IL-6、CRP/PA 及IL-6/PA 水平比较[M(P25,P75)]
2.4 细菌感染组患儿治疗前后血清CRP、PCT、PA、IL-6、CRP/PA 及IL-6/PA 水平比较 细菌感染组患儿治疗后血清CRP、PCT、IL-6、CRP/PA 及IL-6/PA水平较治疗前明显下降,PA 水平显著升高(P<0.05)。见表3。

表3 细菌感染组患儿治疗前后血清CRP、PCT、PA、IL-6、CRP/PA 及IL-6/PA 水平比较[M(P25,P75)]
2.5 血清CRP、PCT、IL-6、CRP/PA 及IL-6/PA 对小儿呼吸道细菌感染的诊断效能 ROC 曲线分析显示,IL-6/PA 诊断呼吸道细菌感染的ROC 曲线下面积(AUC)为0.963(95%CI:0.938~0.989),高于IL-6的0.925(95%CI:0.881~0.970)和CRP/PA 的0.827(95%CI:0.762~0.893),预测呼吸道感染的价值最高,IL-6 的敏感性(88.9%)较其他指标高,PCT 的特异度(96.4%)较高,CRP/PA 及IL-6/PA 联合的阳性预测值较高,见表4,图1。

表4 血清CRP、PCT、IL-6、CRP/PA 及IL-6/PA 水平对呼吸道细菌感染的诊断价值

图1 CRP、PCT、IL-6、CRP/PA 及IL-6/PA 预测呼吸道细菌感染的ROC 曲线
3 讨论
抗生素是儿童呼吸道感染中最频繁使用的药物,但有些发热和呼吸道感染起源于病毒或支原体等,导致抗生素不合理应用[5]。因此要有较好的生物标志物能够给予临床早期、准确的提示。
本研究结果显示,感染组患儿CRP、PCT、IL-6水平均高于对照组,细菌感染组患儿CRP、PCT、IL-6水平均高于非细菌感染组(P<0.05),说明三种炎性因子对患儿呼吸道细菌感染上有具有较好的预测作用。呼吸道感染患者由于炎症反应,引起大量炎症因子释放,使其血清CRP、PCT 及IL-6 水平于应激后升高[6]。对细菌感染组进行抗生素治疗后,CRP、PCT、IL-6 水平较治疗前明显下降,故这些炎症因子的变化对细菌性感染的疗效评估具有重要作用,若这些炎症因子在治疗后下降缓慢或者下降后又回升,则需要引起临床的重视。本研究中细菌感染组和非细菌感染组PA 水平均低于对照组,治疗后明显回升,提示PA 水平的高低和变化与患儿呼吸道感染及预后有关。这与徐燕平和侯韬[7]研究结果一致。本研究通过计算CRP/PA、IL-6/PA 值,发现CRP/PA、IL-6/PA 在感染组明显升高,在细菌感染组升高更显著,对细菌感染组进行正规抗生素治疗后,其比值水平较治疗前明显下降。故CRP/PA 及IL-6/PA 比值的变化率对细菌性感染的诊断和疗效评估中具有重要作用。
ROC 曲线分析显示,IL-6/PA 诊断呼吸道细菌感染的AUC 高于IL-6 和CRP/PA,其预测呼吸道感染的价值最高。IL-6 是参与机体炎症反应的主要细胞因子[8],本文结果显示IL-6 的敏感性(88.9%)较其他指标高,但特异性不高,单独检测IL-6 对明确感染及何种病原体感染具有一定的局限性,但IL-6阴性预测值最高,可作为感染排除诊断的一个参考。有文献报道,IL-6 的基因多态性与小儿热性惊厥有相关性,参与炎症反应和发热反应,还能初步区分是革兰阴性菌感染还是革兰阳性菌感染,有利于指导临床初步用药[9-10]。IL-6/PA 联合的阳性预测值较高,优于IL-6 单独检测的价值。本研究显示,CRP 的诊断特异度(80.0%)不高,这与其他相关研究一致[11]。这三个炎性指标中PCT 的特异度(96.4%)最高,在病毒感染时,γ-干扰素大量产生,将会抑制PCT 的激活及产生,其浓度将会保持在较低的水平,有利于鉴别细菌和非细菌的感染[12]。另外对嗜中性白细胞减少症的患者,PCT 可以很好的区分出细菌感染引起的发热,CRP 和IL-6 没有这种临床效果[13],因而联合检测评估呼吸道感染的效果更佳。
综上所述,血清PCT、CRP 及IL-6 水平变化与儿童呼吸道感染感染的发生相关,动态联合监测血清PCT、CRP、PA、IL-6、CRP/PA 及IL-6/PA 水平变化,可较为准确地判断儿童呼吸道感染类型,尽早采取相应干预措施。

