改良经脐单孔腹腔镜手术治疗较大和巨大卵巢良性肿瘤疗效观察
王 倩,李婷婷,罗 晶,侯瑞杰,尹夕瑶,杜 昕,秦海霞
(新乡医学院第一附属医院妇产科,河南 卫辉 453100)
良性卵巢肿瘤是女性常见的生殖系统疾病,早期多无明显的临床症状,随着肿块增大可能会导致患者腹胀、尿频、便秘,还可能影响卵巢功能导致月经紊乱甚至不孕[1]。良性卵巢肿瘤若不能得到及时诊断和治疗,往往会使病情发生性质变化,造成不良后果。手术是治疗良性卵巢肿瘤的首选治疗方式,选择安全、合理的手术方式是临床治疗的关键[2]。随着微创技术的不断发展及完善,经脐单孔腹腔镜手术逐渐成为妇科手术发展的趋势[3]。但较大及巨大卵巢肿瘤可能占据整个盆腔导致手术视野受限,增加了经脐单孔腹腔镜手术操作难度,使其在临床中的应用受到限制[4]。有研究报道,采用经脐单孔腹腔镜下体外剥除卵巢良性肿瘤的改良经脐单孔腹腔镜手术治疗卵巢良性肿瘤可取得满意的临床疗效[5-6]。基于此,本研究旨在通过比较改良经脐单孔腹腔镜、经脐单孔腹腔镜和传统腹腔镜手术治疗较大和巨大卵巢良性肿瘤的临床疗效,探讨改良经脐单孔腹腔镜手术治疗较大及巨大卵巢良性肿瘤的有效性和安全性,以期为较大及巨大卵巢良性肿瘤的手术治疗提供参考。
1 资料与方法
1.1 一般资料选择2019年10月至2021年4月于新乡医学院第一附属医院行腹腔镜手术治疗的118例卵巢良性肿瘤患者为研究对象,年龄16~45(28.35±7.23)岁,体质量指数(body mass index,BMI)16.53~32.64(22.88±3.93)kg·m-2,肿瘤直径8.0~14.0(10.32±1.68)cm;浆液性囊肿35例,黏液性囊肿36例,畸胎瘤25例,子宫内膜异位囊肿22例。病例纳入标准:(1)经影像学检查及实验室检测初步诊断为卵巢良性肿瘤,囊性为主;(2)肿瘤直径≥8 cm;(3)要求保留生育功能者。排除标准:(1)患有严重脏器疾病不能耐受手术者;(2)凝血功能异常患者;(3)有重大盆腹腔手术史,盆腹腔有严重粘连患者。根据手术方法将患者分为改良经脐单孔腹腔镜组(n=39)、经脐单孔腹腔镜组(n=39)和传统腹腔镜组(n=40)。改良经脐单孔腹腔镜组:年龄18~45(29.23±6.01)岁,BMI 17.53~32.64(22.71±3.52) kg·m-2, 肿瘤直径8.0~14.0(10.70±1.70) cm;经脐单孔腹腔镜组:年龄16~41(28.05±6.34)岁,BMI 16.53~31.25(22.96±3.92) kg·m-2,肿瘤直径8.0~13.5(10.57±1.55) cm;传统腹腔镜组:年龄18~40(28.58±6.12)岁,BMI 17.79~30.08(22.40±3.20) kg·m-2,肿瘤直径8.0~13.0(10.64±1.38) cm。3组患者的年龄、BMI、肿瘤直径比较差异无统计学意义(P>0.05),具有可比性。本研究获得医院医学伦理委员会审核批准,患者知情同意并签署知情同意书。
1.2 手术方法
1.2.1 传统腹腔镜组患者取头低脚高位,气管插管全身麻醉。于患者脐上2 cm处作一长约1.2 cm切口,气腹达成后,将1.0 cm Trocar置入腹腔,并置入30°镜头;分别经下腹部左、右两侧无血管区将1.2 cm、0.5 cm、0.5 cm Trocar置入腹腔,并置入操作器械。对于肿瘤体积不大或建立气腹后有操作空间者,用单级电钩切开囊肿包膜;若囊肿破裂,可将囊液吸出后,钝锐性分离囊肿壁与周围卵巢疏松组织,将囊肿壁置入自制取物袋中由腹壁较大切口取出;若未破裂,直接分离囊肿壁,完整剥除囊肿,置入取物袋中,表面做一小切口,吸出囊液,囊肿壁经腹部较大切口或扩大后的切口取出。缝合瘤腔重塑卵巢形态。对于体积过大或达成气腹后无操作空间的囊肿,可用静脉输液针刺入囊肿,接注射器将囊液吸出,然后置入30°镜头及操作器械,行上述手术,生理盐水冲洗盆腹腔,经右侧腹部穿刺口留置引流管,常规缝合余下穿刺口。
1.2.2 经脐单孔腹腔镜组患者取头低脚高位,气管插管全身麻醉。于患者脐部作一长约3 cm切口,依次打开脐部各层至腹腔,置入专用的切口保护器,内环紧贴腹膜切口,外环紧贴皮肤切口;置入配套的单孔腹腔镜多通道平台,建立有效气腹,压力11~13 mm Hg(1 mm Hg =0.133 kPa),置入30°镜头及普通腹腔镜操作器械。肿瘤切除方法同“1.2.1”项传统腹腔镜组,手术标本经脐部切口取出,生理盐水冲洗盆腹腔,逐层精细缝合脐部切口,重塑脐部外形,不放引流管。
1.2.3 改良经脐单孔腹腔镜组患者取头低脚高位,气管插管全身麻醉,采用“1.2.2”项相同方法置入配套的单孔腹腔镜多通道平台,建立有效气腹;将30° 镜头经下侧通道口进入,探查盆腹腔脏器情况。对于直径不大或上界未达脐水平的囊肿,抓钳将囊肿牵拉至脐孔处,取下四通道平台,表面做一小的荷包缝合,于荷包内做一切口抽吸囊液,囊肿缩小后轻轻牵拉至体外,保护周边,分离囊肿壁与周围卵巢疏松组织,剥除囊肿壁,重塑卵巢形态置入盆腔;对于体积较大或达到甚至超出脐水平的肿瘤,直接于囊肿壁上做一荷包缝合,于荷包内做一小的切口,在直视及保护周边的情况下抽吸囊液,缩小囊肿,牵拉至体外,剥除囊肿、缝合卵巢皮质。再次置入单孔腹腔镜四通道平台,探查盆腹腔脏器,生理盐水冲洗盆腹腔,逐层精细缝合脐部切口,恢复脐部形态,无需放置引流管。
1.3 观察指标(1)手术相关指标:记录3组患者手术时间、术中出血量、术后最高体温、术后首次排气时间、术后住院时间;采用数字评价量表(numerical rating scale,NRS)法评估3组患者术后24 h疼痛情况,评分0~10,无痛0分,轻微疼痛1~3分,中度疼痛4~6分,重度疼痛7~10分[7];术后1个月采用身体意象问卷中美容量表(cosmetic scale,CS)评分评估3组患者对术后切口瘢痕美观满意度,分值范围为3~24分,评分越高表示患者对切口的美观效果越满意[8]。(2)卵巢功能评价指标:分别于术前、术后1个月,尽可能在卵泡早期(月经第3~5 天)抽取3组患者静脉血,采用放射免疫分析法[9]检测血清雌二醇(estradiol,E2)、卵泡刺激素(follicle stimulating hormone,FSH)及黄体生成素(luteinizing hormone,LH)水平,应用西门子IMMLP2000分析仪配套检测试剂盒[西门子医学诊断产品(上海)有限公司],严格按照试剂盒说明书进行操作。(3)并发症:记录3组患者术后发热、切口愈合不良及月经异常等并发症发生情况。
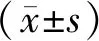
2 结果
2.1 3组患者手术相关指标比较结果见表1。改良经脐单孔腹腔镜组患者手术时间显著短于经脐单孔腹腔镜组和传统腹腔镜组,术中出血量显著少于经脐单孔腹腔镜组和传统腹腔镜组,差异有统计学意义(P<0.05);经脐单孔腹腔镜组与传统腹腔镜组患者手术时间、术中出血量比较差异无统计学意义(P>0.05)。改良经脐单孔腹腔镜组和经脐单孔腹腔镜组患者术后首次排气时间、术后住院时间均显著短于传统腹腔镜组,NRS评分低于传统腹腔镜组,CS评分高于传统腹腔镜组,差异有统计学意义(P<0.05)。改良经脐单孔腹腔镜组与经脐单孔腹腔镜组患者术后首次排气时间、术后住院时间及NRS、CS评分比较差异无统计学意义(P>0.05)。 3组患者术后最高体温比较差异无统计学意义(P>0.05)。
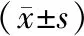
表1 3组患者手术相关指标比较
2.2 3组患者血清E2、FSH、LH水平比较结果见表2。术前,3组患者E2、FSH、LH水平比较差异无统计学意义(F=0.208、0.015、0.016,P>0.05)。术后,3组患者E2、FSH、LH水平比较差异有统计学意义(F=1.914、4.925、3.276,P<0.05);改良经脐单孔腹腔镜组患者血清E2水平显著高于经脐单孔腹腔镜组和传统腹腔镜组,血清LH、FSH水平显著低于经脐单孔腹腔镜组和传统腹腔镜组,差异有统计学意义(P<0.05);经脐单孔腹腔镜组与传统腹腔镜组患者血清E2、FSH、LH水平比较差异无统计学意义(P>0.05)。3组患者术后血清E2水平显著低于术前,血清LH、FSH水平显著高于术前,差异有统计学意义(P<0.05)。
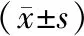
表2 3组患者血清E2、FSH、LH水平比较
2.3 3组患者并发症发生情况比较传统腹腔镜组患者术后发生发热2例,切口愈合不良1例,月经异常4例,并发症发生率为17.50%(7/40);经脐单孔腹腔镜组患者术后发生发热2例,月经异常4例,并发症发生率为15.38%(6/39);改良经脐单孔腹腔镜组患者术后发生月经异常1例,并发症发生率为2.56%(1/39)。改良经脐单孔腹腔镜组患者并发症发生率显著低于经脐单孔腹腔镜组和传统腹腔镜组,差异有统计学意义(χ2=3.924、4.840,P<0.05);经脐单孔腹腔镜组与传统腹腔镜组患者并发症发生率比较差异无统计学意义(χ2=0.064,P>0.05)。
3 讨论
近年来,随着女性工作及生活压力的加大,卵巢肿瘤发病率逐年升高,其中良性肿瘤约占2/3以上[10],其可在女性的任何年龄段发病,20~50岁女性是卵巢肿瘤的高发人群[11]。目前,卵巢肿瘤的治疗仍以手术为主。腹腔镜手术凭借其创伤小、恢复快、并发症少等优势已广泛应用于妇科手术[12]。但是,传统腹腔镜手术治疗较大及巨大卵巢肿瘤,存在囊液外溢、标本置入取物袋困难,甚至需扩大切口取出肿物等问题[4];在没有确定肿瘤良恶性的情况下,囊液外漏大大增加了腹腔肿瘤细胞种植转移、腹膜炎及盆腹腔粘连的概率[13]。随着微创外科的不断发展,单孔腹腔镜技术已经引起医学领域的高度重视[14],其中经脐单孔腹腔镜技术通过肚脐置入多通道穿刺器械进行手术操作,因其创伤更小、术后康复更快、腹部效果美观,受到妇科手术患者的青睐[12]。GOEBEL等[15]对100例行腹腔镜手术的患者进行不同术式的美容效果调研发现,64%的患者表示更愿意接受单孔腹腔镜手术。但是,单纯的经脐单孔腹腔镜手术操作器械均从同一切口进出,存在器械间相互干扰、手术视野局限,丧失利于精细操作的操作三角等问题[16],从而影响镜下操作视野的稳定性及立体感,增加手术难度,延长手术时间,对手术者的技术水平要求也更高。而且较大及巨大卵巢肿瘤患者行经脐单孔腹腔镜手术时可操作的手术空间更为狭小[17],尤其对于那些腹部脂肪较厚及盆腔内有粘连的患者,手术难度更大,可能需要增加辅助操作孔甚至中转开腹手术。因此,探索如何对经脐单孔腹腔镜卵巢肿瘤剥除手术进行改良,从而降低手术难度、缩短手术时间,对较大和巨大卵巢良性肿瘤的治疗具有重要意义。
本研究结果显示,改良经脐单孔腹腔镜组患者手术时间显著短于经脐单孔腹腔镜组和传统腹腔镜组,术中出血量显著少于经脐单孔腹腔镜组和传统腹腔镜组;经脐单孔腹腔镜组与传统腹腔镜组患者手术时间、术中出血量比较差异无统计学意义。本研究中经脐单孔腹腔镜改良之处是在抽吸囊液后,将肿物牵拉至腹壁,于体外进行囊肿剥除及缝合、打结的操作;因为体外剥除囊肿可达到与开腹手术一样直视与触及肿物的效果,操作更加简单易行,从而缩短了手术时间;而且,体外剥除肿物不需要在取标本上花费时间,从而也相对缩短了手术时间。改良经脐单孔腹腔镜组患者于体外用可吸收线进行缝合止血,卵巢创面止血效果更加确切[18],因此,显著减少了术中出血量。叶温容等[6]研究显示,改良经脐单孔腹腔镜组的手术时间、术中出血量少于传统腹腔镜组,与本研究结果一致。同时,本研究结果显示,改良经脐单孔腹腔镜组和经脐单孔腹腔镜组患者术后排气时间、术后住院时间均显著短于传统腹腔镜组,NRS评分低于传统腹腔镜组,CS评分高于传统腹腔镜组,改良经脐单孔腹腔镜组与经脐单孔腹腔镜组患者术后首次排气时间、术后住院时间及NRS、CS评分比较差异无统计学意义;说明与传统腹腔镜治疗相比,改良经脐单孔腹腔镜在术后恢复、减轻患者疼痛、切口美观方面与经脐单孔腹腔镜一样具有优势。原因可能为经脐单孔腹腔镜和改良经脐单孔腹腔镜均只有脐部一个切口,脐部腹壁薄弱,且脐部血管、神经分布较少,经脐部入路对神经肌肉的损伤小,所以患者术后疼痛感轻,减少麻醉药的使用,有利于胃肠功能恢复;且脐部切口可以很好地隐藏在脐缘皮肤褶皱中,腹部无明显的瘢痕,从而提高了腹壁的美观度。
血清E2、LH、FSH水平是反映卵巢功能的重要指标。本研究结果显示,术前,3组患者E2、FSH、LH水平比较差异无统计学意义;术后1个月,改良经脐单孔腹腔镜组患者血清E2水平显著高于经脐单孔腹腔镜组和传统腹腔镜组,血清LH、FSH水平显著低于经脐单孔腹腔镜组和传统腹腔镜组;经脐单孔腹腔镜组和传统腹腔镜组患者血清E2、FSH、LH水平比较差异无统计学意义;3组患者术后1个月血清E2水平显著低于术前,血清LH、FSH水平显著高于术前。说明3种手术操作对卵巢功能均有不良影响,但是改良经脐单孔腹腔镜对卵巢功能的影响低于经脐单孔腹腔镜组和传统腹腔镜,可能与体外缝合止血减少高能量器械的使用,从而减少了对卵巢皮质的损伤,最大程度地保留了卵巢功能有关。另外,改良经脐单孔腹腔镜术术中出血量少,减轻了对卵巢血液循环的影响,短时间内对卵巢功能有一定的保护作用。张自辉等[19]研究显示,术中出血量少可更好地帮助卵巢组织血液循环恢复正常,更好地保护卵巢功能。
腹腔镜下卵巢良性肿瘤切除术术后的并发症有发热、切口愈合不良、月经异常、盆腔粘连等。经脐单孔腹腔镜术中安装的port底座如同一个切口保护器,可避免肿物、囊液直接接触切口,不但降低肿瘤细胞切口种植、转移的风险,而且减少切口愈合不良及感染的发生率[17];同时,脐部切口采取逐层精密缝合的方法,也可降低切口疝的发生率。本研究结果显示,传统腹腔镜组患者术后发生发热2例,切口愈合不良1例,月经异常4例,并发症发生率为17.50%(7/40);经脐单孔腹腔镜组患者术后发生发热2例,月经异常4例,并发症发生率为15.38%(6/39);改良经脐单孔腹腔镜组患者术后发生月经异常1例,并发症发生率为2.56%(1/39)。改良经脐单孔腹腔镜组患者并发症发生率显著低于经脐单孔腹腔镜组和传统腹腔镜组,经脐单孔腹腔镜组与传统腹腔镜组患者并发症发生率比较差异无统计学意义。这可能是因为改良经脐单孔腹腔镜缩短了手术时间、减少了术中出血量,从而减少了对卵巢的损害,进而减少了患者术后感染及月经异常的风险,降低了术后并发症的发生率。因此,对于要求保留生育功能的年轻未生育卵巢良性肿瘤患者,改良经脐单孔腹腔镜下体外剥除卵巢良性肿瘤的手术不失为最佳选择。
经脐单孔腹腔镜下体外剥除卵巢良性肿瘤中的改良经脐单孔腹腔镜手术虽具有良好的手术效果,但并不是所有的患者都适合,如直径较小的肿瘤由于瘤体离脐部较远,无法将肿瘤提拉至脐部切口,无法完成体外剥除囊肿的操作,并不适合改良经脐单孔腹腔镜手术;而且,腹壁脂肪较厚的肥胖患者及盆腹腔严重粘连的患者,经脐部入路操作困难,能否选择改良经脐单孔腹腔镜手术需慎重考虑。张亚运等[20]报道,要把握好改良经脐单孔腹腔镜手术的适应证,不能盲目开展。对于卵巢恶性肿瘤,目前有增加辅助孔的改良经脐单孔腹腔镜手术的报道[21-22],但无单纯改良经脐单孔腹腔镜下卵巢恶性肿瘤分期手术的相关报道。因此,在开展改良经脐单孔腹腔镜手术时,术前要对患者进行充分的评估,在确保患者利益最大化的前提下开展此手术。
综上所述,经脐单孔腹腔镜下体外剥除卵巢良性肿瘤中的改良经脐单孔腹腔镜手术结合了经腹手术及单孔腹腔镜手术的优势,在治疗较大及巨大卵巢良性肿瘤上安全、有效,可有效缩短手术时间、减少术中出血量、保护卵巢功能,降低术后并发症发生率,在把握手术适应证的前提下,值得在临床工作中推广应用。

