肝脏CT与MRI增强检查对SHCC诊断价值对比研究
周诗淇,曾献军,谢艳娇
(1.杭州医学院护理学院,杭州 311399;2.南昌大学第一附属医院放射影像科,南昌 330006;3.南昌大学第一附属医院门诊部,南昌 330006)
小肝癌(Small Hepatocellular Carcinoma,SHCC)通常被认为是早期肝癌或亚临床肝癌,单个癌灶或两个癌灶直径之和≤3 cm[1]。据统计,我国肝癌患者5年生存率小于30%,有研究发现,肝癌患者即使接受了根治性切除手术,术后5年生存率仍不高,而SHCC的5年生存率明显高于直径大于3 cm的HCC患者,可达70%~80%[2-3]。因此,如能提高早期的诊断率,使SHCC患者及早手术,5年生存率可能显著提高。事实上,目前临床上常用于对肝脏占位性病变进行检查的方法有很种,包括彩超、增强CT和增强MRI、PET-CT、DSA、核素显像检测技术等[4]。SHCC起病隐匿,临床上往往缺乏典型症状表现,而且在影像学上与肝硬化不典型结节、局灶性结节性增生、炎性假瘤等疾病不容易鉴别。超声、CT和MRI影像学技术各有特点和优势,因此在选择检查技术时应因病情不同由临床医生综合考虑。在临床实际工作中,肝癌的初期筛查一般首选超声检查,当超声发现肝脏确实存在结节但性质难以确定时,临床医生会建议进一步做增强CT和/或MRI等检查来明确病变性质[5-6]。但鉴于目前影像学检查手段众多,对小肝癌的诊断价值,孰优孰劣,临床医生和患者如何去取舍,需进一步对比研究分析。本文对比分析了增强CT和MRI两种影像学方法在SHCC临床诊断的实用价值,旨在为临床医生和患者影像学检查手段的选择提供参考。
1 资料与方法
1.1研究对象 从南昌大学第一附属医院病例系统中检索2016年1月至2021年12月期间收治的明确诊断为SHCC患者的相关资料。依据纳入和排除标准进行筛选,共有86例患者纳入本研究,其中男性59例,女性27例,年龄21~79岁,平均年龄为(45.6±5.9)岁。该临床研究方案符合伦理学标准,并通过南昌大学第一附属医院科研项目临床伦理委员会批准。纳入标准:彩超初筛诊断为肝脏小结节;行肝脏CT增强检查和MRI增强检查两项者;检查前未行手术治疗者;肝脏组织病理学确诊为SHCC者;年龄≥18周岁;患者及家属知晓本研究内容并签署知情同意书。排除标准:仅行肝脏CT增强检查或MRI增强检查一项者;既往有良、恶性肿瘤病史者;资料不全者。
1.2检查方法 (1)肝脏CT增强检查:设备为螺旋CT(32排,西门子),扫描参数分别为300 mAa和120 Kv,层厚为5 mm。选择非离子型造影剂(碘海醇)进行增强检查,经肘静脉高压注射,注射速度2.5~3.5 mL/s,扫描包括膈顶部及双肾范围。(2)肝脏MRI增强检查:检查设备采用3.0T超导核磁共振成像系统(GE公司);扫描参数:范围包括膈肌到双肾范围,层距和层厚分别设置为2.0 mm、10 mm,扫描FOV分别为40 cm、30 cm。首先行T1WI、T2WI等常规序列扫描,随后进行弥散加权成像(DWI)图像的采集,随后进行造影剂高压注射,采集动态增强数据。
1.3图像判读 选择高年资放射科副主任和主治医师各两名进行影像图像分析,他们事先对患者的临床资料和病理结果均不知情,其中两名医师对CT增强影像结果进行独立分析诊断,另外两名医师对MR增强检查结果进行独立分析诊断,两组之间互不干扰,意见不统一时由组内两人协商解决。观察指标包括病灶平扫特点、增强方式、各期强化特点,磁共振可结合弥散数据来评估诊断结果。
1.4 统计学分析 将采集的数据进行整理,采用SPSS 21.0软件进行分析,依据资料的不同进行方法的选择,计数资料采用[n(%)]表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1肝脏CT增强结果分析 病灶平扫与强化特征:以往报道SHCC影像表现为一个不规则形低密度病灶,与正常肝组织相比,呈稍低密度,部分可见脂肪变性,边界清楚或不清楚,部分病灶边缘可见低密度晕环。动脉期肝癌病灶肿瘤增生血管丰富,造影剂进入充盈,病灶密度对比明显增高,高于胰腺强化确定为富血供;门脉期,病灶增强的密度和周围正常肝组织的密度接近,即快速廓清,延迟期,病灶强化进一步减退,密度低于正常肝组织,呈“快进快出”表现。我们的研究中共有77例患者具有以上影像学特征。SHCC组织表现为高密度,这种表现并不典型,可能与铁质沉积有关系,或者在脂肪肝的背景下衬托形成,在CT三期增强中均可呈现混杂密度。我们的研究病例中有9例患者符合以上改变。
2.2肝脏MRI增强结果分析SHCC病灶T1加权成像可表现不典型,但是通常为低信号,T2加权成像亦可表现为低信号、等信号或高信号等混杂改变,但是一般为高信号表现,不典型的改变往往与病灶本身出血、坏死、脂肪变等有关系。DWI序列对HCC具有较高的诊断价值,一般表现为高信号,提示扩散受限,ADC值往往减低。动态增强扫描,造影剂进行高压注射器注射后进行图像采集,HCC表现为“速升速降”曲线,在门静脉期和平衡期可表现为等或者低信号,肿瘤增强的方式可以为病灶内强化或周边强化,使用特异性对比剂,由于正常肝细胞被破坏,肝胆期病灶一般不摄取,表现为低信号。我们的研究病例中最终62例患者病灶呈富血供表现,即癌灶明显强化;另有24例患者表现不典型,SHCC病灶表现为乏血供。
2.3肝脏CT和MRI增强检查的诊断效能对比全部86例SHCC患者中,肝脏CT增强检查诊断准确率为83.7%,一共准确检出72例HCC患者;肝脏MRI增强检查诊断准确率为96.5%,共正确检出HCC患者83例;统计学分析显示,肝脏MRI增强检查对SHCC诊断准确率显著高于肝脏增强CT检查(P=0.005<0.05),见表1。
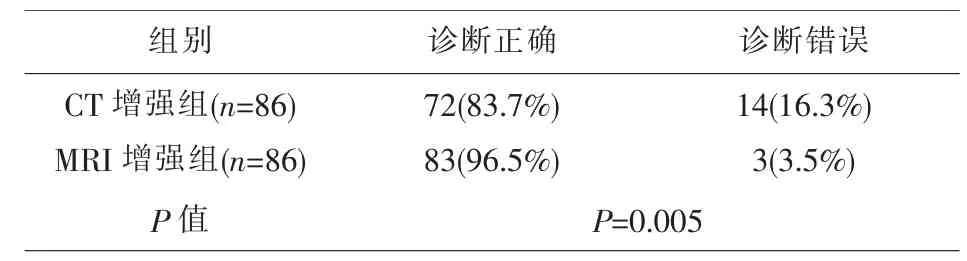
表1 肝脏CT与MRI增强检查诊断准确率分析比较[n(%)]
3 讨论
SHCC病灶小,易漏诊和误诊,早期及时、准确的诊断对提高治疗效果及生存率均有着积极的作用和意义。目前,诊断SHCC的金标准依然得依靠肝脏穿刺活检[4,7]。然而因其操作有创性,穿刺操作能否成功取样,结果可能出现假阴性,且有创操作会增加肝癌细胞转移或播散的可能性,临床实践仍受限制。肝癌患者血清学指标指标如甲胎蛋白异质体、甲胎蛋白(AFP)和异常凝血酶原等多伴有异常,但均不能单独作为确诊肝癌的金标准[8]。随着医学影像技术的快速发展,尤其是CT和MRI设备不断升级,超声筛查后疑似SHCC的检出率和确诊率都明显提高,两种检查各具自身技术优势和一定的限制,目前临床工作中对CT和MRI检出SHCC的准确性评价不一。
我们的研究结果显示,肝脏增强MRI检查的临床诊断准确率(96.5%,83/86)高于肝脏增强CT检查的准确率(83.7%,72/86),差异有统计学意义(P<0.05),与近期研究结果相符[9-10]。螺旋CT扫描速度快,进行三期甚至更多期的扫描能较真实地反映肝癌双重供血的特点。但是,由于SHCC病灶较小、动脉期时间较短,扫描期相有时候可能无法准确把握;同时我国肝硬化患者众多,在此基础上形成再生结节、增生结节,增强CT扫描有时也难以做到准确定性,特别是难以区分肝硬化增生结节和SHCC[11]。此外,本研究中部分SHCC病灶位于肝脏表面或包膜下,靠近胆囊床区或膈肌、大血管,增强CT亦难以发现,导致位置特殊SHCC的CT检出率低。
大多数SHCC在发生发展中血供会发生变化,随着病灶增大、动脉供血增加,门脉供血就逐渐减少、停止,最后成为SHCC血液循环的回流管道。常规MRI扫描SHCC可见T1加权成像信号因出血出现高信号,并非绝对的低信号改变,而且出血在HCC中并不罕见;而在T2WI信号大多数呈高信号[12]。而MRI增强扫描可以通过时间—增强曲线来反映肿瘤的血供,对不典型SHCC亦能够提供更准确的信息。动脉期强化明显、门脉期和延迟期相对于肝脏呈等/低密度或信号,大多数SHCC符合这种典型表现[13]。本研究中MRI增强扫描结果显示多数病灶呈富血供表现,符合SHCC病灶血供规律。而且MRI增强检查中普美显造影剂的选择能够增加其对正常肝细胞膜有机阴离子转运系统的亲和力,因而呈高信号;而小肝癌中不含正常肝细胞故不能特异性吸收而呈低信号[14]。这可能为肝脏MRI增强检查准确率更高的原因之一。此外,MRI增强扫描易于发现位于肝脏表面CT扫描难以检测到的SHCC,清晰显示肝内血管和胆管结构,有助于了解病灶和肝内血管和胆管的关系[15],对SHCC的诊断亦有一定的提示作用。
综上所述,在实施疑似SHCC患者的影像学检查中,肝脏MRI增强检查具有相对较高的效能和临床运用价值,能够更好地检查出SHCC病灶。建议病情许可且无明显MRI检查禁忌的疑似SHCC患者在考虑进一步定性时,可优先选择MRI增强检查。

