严重与非严重原发性单症状性夜遗尿症患儿静息态磁共振局部一致性研究
王钏宇 贾智明 朱文 张晨阳 车英玉 吴玥 张静 张钦涌 王焱文建国 王庆伟
1 郑州大学第一附属医院泌尿外科,郑州 450052;2 郑州大学第一附属医院磁共振科,郑州 450052
夜遗尿症(nocturnal enuresis,NE)的定义为:5岁及以上儿童连续3 个月以上、每月至少发生1 次夜间睡眠状态下无意识排尿。 原发性单症状性夜遗尿症(primary monosymptomatic nocturnal enuresis,PMNE)是指5 岁及以上NE 患儿从未出现至少连续6 个月的不尿床期,且不伴日间下尿路症状[1]。 据调查,5 岁儿童NE 发病率达15.13%,5 ~18 岁儿童NE 发病率为7.30%[2]。 除尿床外,NE还可能影响到患儿的学习与生活,给其带来精神和心理困扰[3]。 目前研究表明,NE 会随着患儿年龄的增长而自愈,这一现象可能只适用于非严重NE患儿,而严重NE 患儿的症状更容易持续至成年时期。 通常认为严重NE 难以自愈的现象与患儿潜在的膀胱功能障碍有关[4]。 关于PMNE 患儿脑功能异常是否与疾病严重程度相关,目前尚无相关研究阐明。 采用静息态功能磁共振成像(resting-state functional magnetic resonance imaging,Rs-fMRI) 技术,探讨PMNE 患儿在疾病效应下局部一致性(regional homogeneity,ReHo)上的改变和差异,为临床诊治提供参考。
材料与方法
一、临床资料
本研究以2017 年6 月至2021 年2 月就诊于郑州大学第一附属医院泌尿外科尿控诊疗中心的患儿作为研究对象。 将符合诊断标准的39 例PMNE患儿设为PMNE 组,其中男20 例,女19 例,年龄(11.9 ±2.6)岁,按照儿童遗尿症诊断和治疗中国专家共识建议标准,将PMNE 组患儿进一步分为PMNE 非严重组(每周夜晚尿床天数≤4 d,n =14)和PMNE 严重组(每周夜晚尿床天数>4 d,n =25)[5]。 入组标准:符合PMNE 的国际诊断标准,即年龄≥5 岁,日间无尿频、尿急、漏尿等下尿路症状,夜间睡眠状态下无意识尿床,频率每月至少1 次,连续3 个月以上,且从未出现至少连续6 个月的不尿床期;患儿右利手,韦氏智力评分>75 分。 排除标准:有便秘、严重精神心理疾病、神经系统和泌尿系统病史或重大躯体疾病史。
选择同期33 例因上尿路疾病需要手术,而常规尿动力学检查证实下尿路功能正常的患儿作为对照组,其中男18 例,女15 例,年龄(11.8 ±3.0)岁。
本研究通过了郑州大学第一附属医院医学伦理委员会审批(编号:2017-KY-102),PMNE 组及对照组被试者家属均签署知情同意书。
二、研究方法
1. Rs-fMRI 检查 采用Siemens Skyra 3.0T 磁共振扫描,标准20 通道头部线圈。 受试者取仰卧位,保持静息状态。 扫描参数:36 层轴位扫描,180个时间点,层厚3 mm,层间隔1 mm,重复时间TR =2 000 ms,回波时间TE =30 ms,翻转角90°,视野(FOV) =240 mm ×240 mm,矩阵(Matrix) =64 ×64,扫描时间56 s。
2. Rs-fMR 数据处理 采用基于SPM8 的DPABI 4.2 工具包进行数据预处理。 预处理前先删除前10个时间点扫描的数据,然后进行时间层校正和空间矫正。 将收集的数据配准到标准模板中进行标准化处理,后行去线性漂移、回归协变量及滤波(0.01~0.1Hz)处理。 之后计算ReHo 值,并进行高斯平滑,平滑核大小为6 mm。
三、统计学处理
采用SPSS 26.0 进行统计分析,计数资料采用例(率)表示,组间比较用χ2检验。 计量资料用±s表示,组间比较用方差分析和t 检验,P <0.05 为差异有统计学意义。 采用SPM8 软件对三组被试的ReHo 脑图进行单因素方差分析(one-way ANOVA),以三组被试的年龄、性别及脑体积作为协变量,进行AlphaSim 校正得到疾病效应差异脑区(体素水平P <0.005,AlphaSim 矫正后P <0.05 为差异有统计学意义)。 采用双样本t 检验对三组患儿分别进行两组间事后检验,得出异常脑区差异。 同样行AlphaSim 校正(体素水平P <0.005,矫正后P <0.05差异为有统计学意义)。
为了研究ReHo 变化与临床症状严重程度之间的关系,我们以疾病效应脑区峰值坐标为中心,从每个患儿ReHo 脑图中提取半径为6 mm 球面内ReHo的z 分数。 使用GraphPad 8.0 对ReHo 的z 分数和患儿每周夜晚尿床天数进行Pearson 相关性分析。
结 果
一、基本资料
PMNE 组与对照组患儿年龄、性别、最大膀胱容量、正常尿意膀胱压测定容量、残余尿量和最大尿流率比较,差异均无统计学意义(P >0.05)。 PMNE非严重组与PMNE 严重组之间夜间尿量差异有统计学意义(P =0.009),但两组夜间多尿发生率比较,差异无统计学意义(P >0.05);功能膀胱容量(functional bladder capacity,FBC)和小膀胱容量发生率比较,差异均有统计学意义(P =0. 048,P =0.034),详见表1。
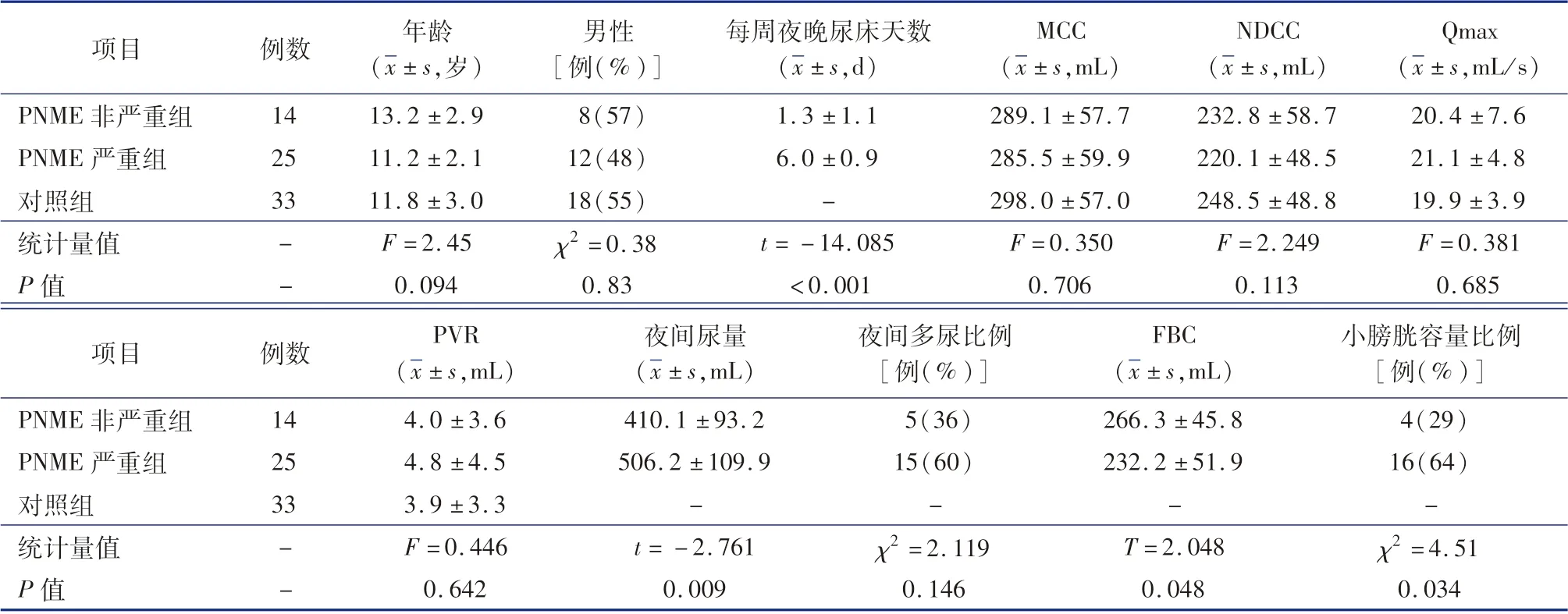
表1 PMNE 非严重组、PMNE 严重组与对照组患儿基本资料Table 1 Basic profiles of non-severe,severe and control groups
二、影像学结果
(一)组间对比
三组间方差分析结果显示,疾病效应下ReHo值异常的脑区为辅助运动区(MNI:x,y,z =0, -15,78;F =11.259),详见表2、图1。
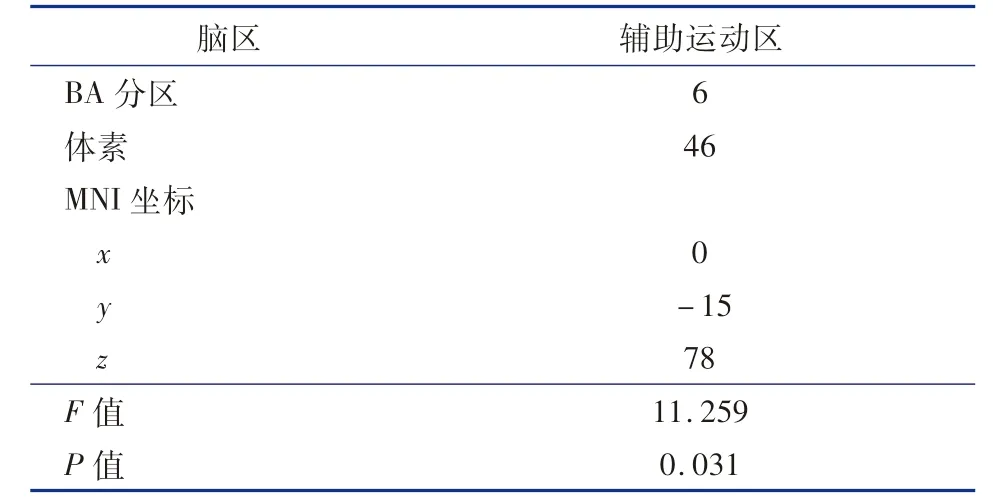
表2 PMNE 非严重组、PMNE 严重组与对照组疾病状态的单因素方差分析Table 2 One-way ANOVA of disease status in three groups
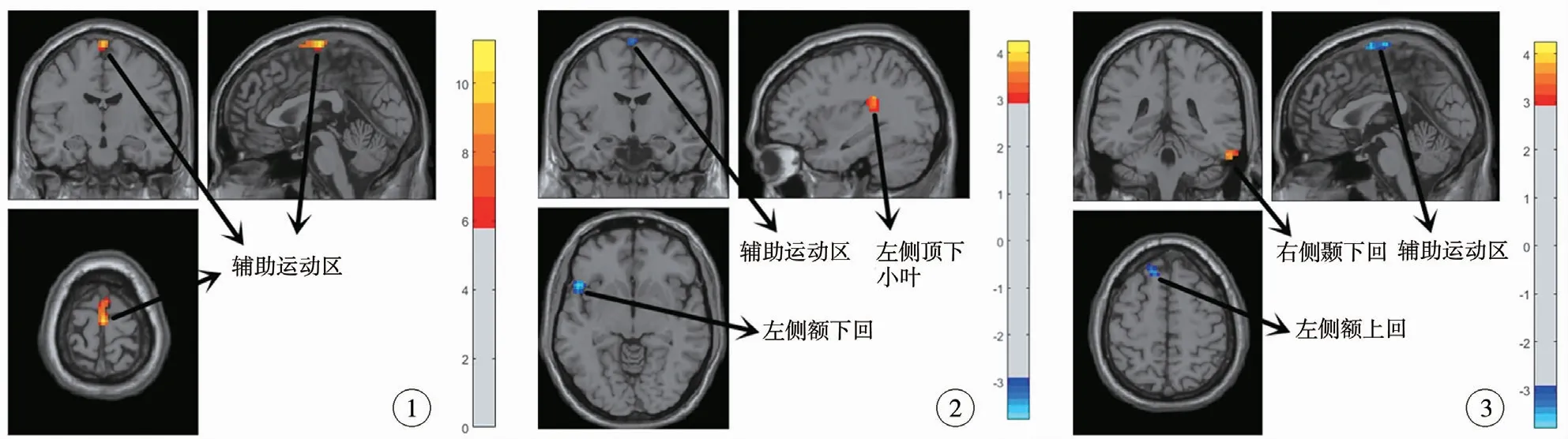
图1 静息态功能磁共振成像检查疾病效应下ReHo 值异常脑区 注 原发性单症状夜遗尿症患儿辅助运动区高于对照组 图2 原发性单症状夜遗尿症非严重组与对照组ReHo 值异常脑区 注 原发性单症状夜遗尿症非严重组左侧顶下小叶高于对照组,左侧额下回及辅助运动区低于对照组,黄色为ReHo 值增加脑区,蓝色为ReHo 值减低脑区 图3 原发性单症状夜遗尿症严重组与对照组ReHo 值异常脑区 注 原发性单症状夜遗尿症严重组右侧颞下回高于对照组,左侧额上回及辅助运动区低于对照组,黄色为ReHo值增加脑区,蓝色为ReHo 值减低脑区Fig.1 Brain region of abnormal ReHo under disease effect Fig.2 Brain region of abnormal ReHo in non-severe versus control groups Fig.3 Brain region of abnormal ReHo in severe versus control groups
(二)两两比较结果
PMNE 非严重组相较于PMNE 严重组,两组间ReHo 值差异无统计学意义。
PMNE 非严重组相较于对照组,ReHo 值升高的脑区为左侧顶下小叶(MNI:x,y,z =-42, -36,27;t =5. 132),ReHo 值降低的脑区为左侧额下回(MNI:x,y,z =-51,18,-6;t =-3.825),辅助运动区(MNI:x,y,z =0, -15,78;t =-3.972),详见表3、图2。
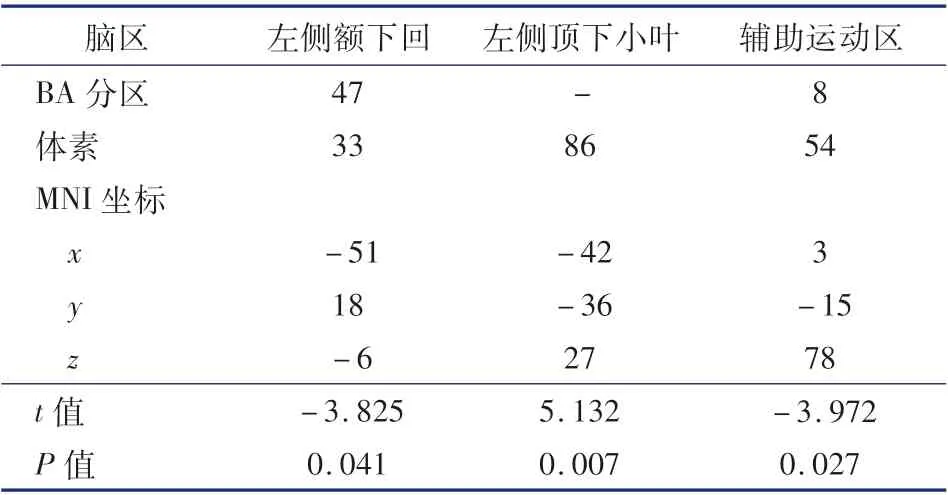
表3 PNME 非严重组与对照组ReHo 差异脑区Table 3 Brain region of abnormal ReHo in non-severe versus control groups
PMNE 严重组相较于对照组,ReHo 值升高的脑区为右侧颞下回(MNI:x,y,z =57, -39, -27;t =3.768),ReHo 值降低的脑区为左侧额上回(MNI:x,y,z =-15,33,57;t =-3.810),辅助运动区(MNI:x,y,z =0,-18,78;t =-3.616),详见表4、图3。
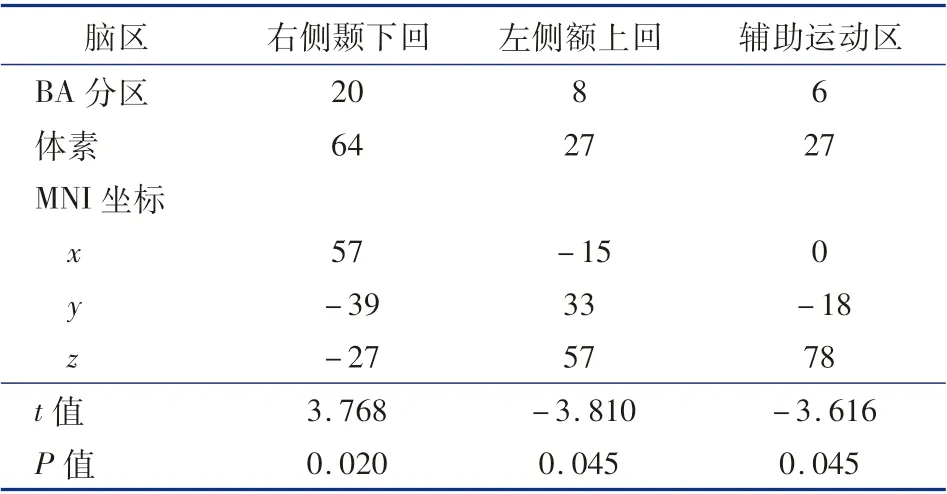
表4 PNME 严重组与对照组ReHo 差异脑区Table 4 Brain region of abnormal ReHo in severe versus control groups
(三)相关性分析
PMNE 患儿每周夜晚尿床天数与ReHo 的z 分数无相关性(r =-0.26,P >0.05),见图4。

图4 原发性单症状性夜遗尿症患儿每周夜晚尿床天数与ReHo 的z 分数相关性分析图注 ReHo 的改变与患儿每周夜晚尿床天数无显著相关性。 y 轴为患儿每周夜晚尿床天数;x 轴为患儿ReHo 的z 分数Fig.4 Correlation analysis
讨 论
Rs-fMRI 是指在无特定任务状态、且受试者不进行系统思考的情况下进行的MRI 扫描。 本研究通过Rs-fMRI 发现PMNE 患儿辅助运动区、颞叶、顶下小叶及额叶的ReHo 值异常。
辅助运动区(SMA)的功能与运动的计划有关,主要参与动物自身产生和控制的运动,并有助于盆底肌和尿道括约肌收缩[6-7]。 既往任务态fMRI 的研究发现,在抑制排尿反射过程中SMA 被激活[8]。膀胱的充盈和排尿,不仅受中脑和脑干控制,而且受大脑皮层脑区控制;膀胱充盈信号通过丘脑传递到背侧前扣带回和SMA,进而收缩尿道括约肌[9-10]。 本研究发现PMNE 患儿SMA 的ReHo 值异常,这可能导致患儿在膀胱充盈时,尝试收缩尿道括约肌而失败,最终导致遗尿发生。
颞叶与人类记忆和情感有关。 有研究通过任务态fMRI 和事件相关电位,发现NE 患儿记忆功能存在障碍[11-12]。 有研究表明,颞叶癫痫患者的工作记忆障碍与额叶-内侧颞神经网络之间静息状态功能连接降低有关;颞叶接受杏仁核的神经递质,而杏仁核在焦虑等情绪反应中起关键作用[13-14]。 也有研究表明,广泛性焦虑症患者的颞叶灰质体积异常;同时有研究显示,NE 患儿焦虑情绪障碍的检出率为39.2%[15-16]。 而顶下小叶参与人体感、知觉及认知功能的处理过程,同时它的损伤会引起语言短期记忆和视觉空间记忆的损伤[17]。 因此,PMNE患儿右侧颞下回和左侧顶下小叶ReHo 值异常,可能与患儿记忆功能或情绪障碍有关。
前额皮层(PFC)与认知行为和控制自主排尿有关[9]。 有动物研究表明,PFC 可能是启动排尿和尿液储存机制的重要整合中心[18]。 Griffiths 和Fowler提出,该区域主要对控制脑-膀胱网络中的排尿有抑制作用[19]。 一项有关尿失禁的脑功能成像研究表明,急迫性尿失禁患者PFC 存在功能障碍[20]。 因此PMNE 患儿PFC 的ReHo 值异常,可能与患儿排尿反射的抑制能力减弱有关。
本研究结合疾病效应的差异脑区与事后检验的差异脑区,发现PMNE 非严重组与PMNE 严重组患儿异常脑区的ReHo 值与疾病严重程度无关,后续的相关性分析也证明了这一点。 以往认为中枢神经系统发育迟缓是NE 的病因之一,也是患儿随着年龄增长逐渐自愈的原因。 而ReHo 会随着大脑发育而发生变化,因此本研究发现尿床频繁的患儿更难自愈,这可能与中枢神经系统发育成熟程度无关[21]。 另外,PMNE 严重组与PMNE 非严重组患儿的功能异常脑区存在差异,可能与NE 病因复杂有关;除了主要与遗传因素、神经因素和中枢神经系统异常等有关外,还与家庭因素、便秘、高钙尿和打鼾等其他因素有关;其中不同基因型的神经受体就会对大脑功能造成影响[5,22-23]。 我们还发现PMNE严重组的FBC 明显小于PMNE 非严重组,且PMNE严重组患儿中小膀胱容量的发生率(FBC 小于预期膀胱容量的65%)与PMNE 非严重组比较,差异有统计学意义(64%比29%),这与之前的研究结果类似,约46.5%的NE 患儿存在FBC 减少,且症状严重程度随着FBC 的减少而增加[24]。 国内研究也发现,在252 例NE 患儿中,约48. 02% 的患儿存在FBC 减少[25]。 目前NE 的治疗方法主要是去氨加压素+报警器疗法,而对于FBC 减少的患儿去氨加压素疗效不佳。 FBC 减少可能与逼尿肌不稳定等因素有关,膀胱功能训练和膀胱逼尿肌松弛剂对于增加患儿膀胱容量和提高治愈率有一定的帮助。
本研究尚存在一定不足,如功能磁共振扫描时噪声较大,我们不能完全模拟自然夜间遗尿的过程。 此外,本研究未行样本量估算,且样本量有限,我们将在后续研究中扩大样本量进行验证。 再者,本研究参数分析方法单一,后续我们将联合功能连接等共同探讨PMNE 患儿遗尿严重程度与中枢神经系统发育程度的关系。
综上,PNME 患儿辅助运动区、顶下小叶、额叶及颞叶的ReHo 异常可能与NE 的病理机制有关。PNME 严重组与PMNE 非严重组患儿功能异常脑区的差异说明NE 是由多因素共同致病。 严重NE 患儿难以自愈的原因可能与中枢神经系统发育程度无关,而与潜在膀胱功能障碍有关。 对于严重NE患儿,我们应尽快完善尿动力学检查,评估患儿膀胱尿道功能,尽早采取针对性治疗方案。
利益冲突 所有作者均声明不存在利益冲突
作者贡献声明 文献检索为王钏宇,论文调查设计为王钏宇、贾智明、王庆伟、文建国、车英玉,数据收集与分析为朱文、张晨阳、王焱、吴玥、张静、张钦涌,论文结果撰写为王钏宇,论文讨论分析为王钏宇、王庆伟

