内侧髌旁入路与经股内侧肌入路的全膝关节置换术疗效分析
沈 政 余润泽 喻德富 陈 涛 张 彪 于 水
全膝关节置换术(Total Knee arthroplasty,TKA)为终末期关节疾病最有效的治疗方法,但在膝关节置换术后仍有30%的患者出现不明原因的疼痛[1]。可以导致膝关节疼痛的原因有多种,主要包括假体因素、患者因素与手术因素等,手术入路就是手术因素的一个重要方面。
有多种手术入路可以应用于TKA手术,最常用的为前正中切口标准内侧髌旁入路,但其切断了髌骨上股内侧肌纤维的止点,破坏了股四头肌腱完整性,从而降低了髌骨的稳定性[2]。经股内侧肌入路为Engh等于1997年提出,通过剥离附着于髌骨远端的股内侧肌纤维,劈开股内侧肌,保留髌骨上极的股内侧肌腱附着,从而能更好保留股四头肌腱的完整性,并且有助于充分的手术显露,同时在某种程度上,也保护了髌骨的血供[3]。本研究回顾分析了50例TKA患者,分别采用经股内侧肌入路和标准内侧髌旁入路方式,比较不同入路下治疗的效果。
1 资料与方法
1.1 一般资料 回顾分析于2018年10月-2020年12月在本医院关节外科实施的诊断为膝关节骨关节炎的人工全膝关节置换手术50例,其中21例应用经股内侧肌(MMV)入路,29例应用标准内侧髌旁 (MPP)入路。MMV组21例患者,男性4例,女性17例,左膝11例,右膝10例;年龄58~84岁,平均年龄(67.8±9.1)岁。MPP组29例患者,男性8例,女性21例;左膝17例,右膝12例;年龄51~84岁,平均年龄(69.1±8.9)岁。两组患者膝关节侧别、性别以及年龄方面比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 手术过程 麻醉效果满意后,患者采取仰卧位,手术侧大腿根部安置止血带。常规消毒、铺巾,取膝关节前正中切口,切开皮肤、皮下组织,并向内侧牵开,显露出股内侧肌。①MMV组:由髌骨内上方4~5 cm处股内侧肌中间劈开肌肉全层,向远端分离,切开股内侧部分肌纤维及内侧关节囊。②MPP组:在髌骨上方约4 cm股四头肌腱中、内1/3交界处纵向切开,向远端分离,在髌骨上缘转向内侧,沿髌骨内上方切开股内侧肌附着处,向远端分离切开关节囊。向外侧牵开或者翻转髌骨,显露关节腔,清理炎性滑膜,增生骨赘,切除部分髌下脂肪垫,松解关节周围挛缩韧带、关节囊,切除半月板及交叉韧带。应用髓内定位对股骨远端截骨,髓外定位对胫骨近端截骨。测试屈伸间隙平衡后,止血,冲洗切口,注射鸡尾酒药物镇痛。植入人工关节假体,应用骨水泥固定,放置引流管,关节腔内注入氨甲环酸1.0 g,缝合切口。
1.3 术后处理 术后第1天开始,每日皮下注射低分子肝素预防静脉血栓形成,直至出院。预防性应用抗菌药物头孢唑林或者头孢呋辛,于术后24 h内停用。切口引流管于术后24 h内拔除。术后第1天,鼓励患者进行肌肉舒缩功能锻炼及股四头肌功能锻炼。术后第2天,练习膝关节屈伸活动锻炼,在家人或者康复人员帮助下,扶助行器下床活动。
1.4 统计学分析 应用SPSS 19.0统计学软件对数据进行统计学分析。计数资料以频数表示,计量资料以x± s表示。对计量资料先行方差齐性检验,方差齐性时,应用独立样本t检验比较,方差不齐时,应用独立样本t'检验比较,P<0.05则表示差异具有统计学意义。
2 结 果
2.1 两组患者一般资料及手术相关指标比较 50例患者均获得随访,随访时间6~23个月,两组患者在性别、年龄、住院时长、手术时长及切口引流量方面的差异均无统计学意义(P>0.05)。见表1。
表1 两组患者一般资料及手术相关指标比较(±s)
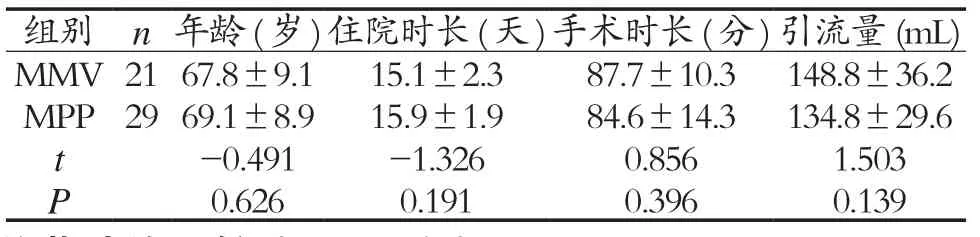
表1 两组患者一般资料及手术相关指标比较(±s)
组别 n 年龄(岁)住院时长(天)手术时长(分)引流量(mL)MMV2167.8±9.1 15.1±2.3 87.7±10.3 148.8±36.2 MPP 2969.1±8.9 15.9±1.9 84.6±14.3 134.8±29.6 t -0.491 -1.326 0.856 1.503 P 0.626 0.191 0.396 0.139
2.2 两组患者手术前、后膝关节功能比较 两组患者手术前膝关节疼痛评分、活动范围以及KSS临床评分的差异均无统计学意义(P>0.05),术后1周时MMV组患者的VAS评分略低于MPP组,而MMV组患者的膝关节活动度及膝关节KSS临床评分略高于MPP组,末次随访时MMV组患者的VAS评分,略高于MPP组,其膝关节活动范围略低于MPP组,但这些差异均无统计学意义(P>0.05)。见表2。
表2 两组患者手术前、后膝关节功能比较(±s,分)

表2 两组患者手术前、后膝关节功能比较(±s,分)
注:★KSS(Keen Society Score)临床评分
组别 n 术前 术后1周 末次随访VAS ROM(度) KSS★ VAS ROM(度) KSS★ VAS ROM(度) KSS★MMV 21 6.2±1.2 96.4±13.3 54.2±10.7 5.4±1.2 73.3±18.5 32.9±5.4 1.1±0.9 115.0±15.2 86.0±5.1 MPP 29 6.4±1.0 95.9±15.5 48.5±8.8 5.6±1.4 72.1±15.2 29.9±5.6 1.0±0.9 116.7±13.0 85.9±6.4 t -0.446 0.135 2.070 -0.332 0.265 1.864 0.417 -0.432 0.054 P 0.658 0.893 0.044 0.741 0.792 0.068 0.679 0.668 0.958
3 讨 论
TKA的目的是获得无痛、稳定并具有良好功能的膝关节,而术后不明原因的疼痛,往往是导致患者不满意的重要原因[4]。不同膝关节手术入路为TKA操作过程的一个重要方面,也是影响TKA术后疼痛的可能原因之一。用于TKA手术的入路有多种,但各有优缺点。标准内侧髌旁入路是最常应用的入路方式,最大的优点是手术区域显露充分,但缺点是破坏了股四头肌腱,导致术后伸膝装置力量下降[2]。股内侧肌下入路的优点是能保留完整股四头肌腱和膝内上动脉,有利于维持更好的术后髌股轨迹,但术中显露不够充分,可能增加手术时间;术中如过度牵拉,还可能造成术后股内侧肌力下降[5]。
经股内侧肌入路可看作是对上面两种手术入路优缺点的平衡,既可能规避完全破坏股四头肌腱的完整性,又可以有良好的手术显露。经股内侧肌入路的要点主要在于,一方面保留了髌骨内上方股内侧肌部分肌纤维的附着处,有利于维持股四头肌功能和良好髌骨轨迹[6]。另一方面,股内侧肌在髌骨内侧部分的肌纤维切开,有利于关节腔的显露,即使是肥胖患者也能适用[3],并且由于内侧血供的保留,也有利于切开处伤口的愈合。有报道[7],与内侧髌旁入路比较,经股内侧肌入路可在术后早期获得更好的关节功能,尤其是膝关节的活动度,这与本研究的结论基本一致。而经股内侧肌入路比较,股内侧肌下入路可完整保留股四头肌腱,理论上会有更好术后关节功能,但相关研究认为,在术后早期的膝关节功能改善方面,股内侧肌下入路也并没有明显优势[8]。
本研究中,MMV组中的手术时长与术后切口引流量方面都要略高于MPP组,不过,这些差异没有显著统计学意义。在术后早期,MMV组的膝关节功能评定方面包括关节疼痛情况、膝关节活动范围以及膝关节KSS临床评分,要优于MPP组,这一点与之前的报道有相似的地方[9],但本研究中两组之间的差异无统计学意义,可能与手术病例样本量较少有一定关系。Lechner R等[10]研究认为,经股内侧肌入路与内侧髌旁入路的远期膝关节活动范围和膝关节功能评分是相似的,本研究也得出类似结论,在术后6个月以上的临床效果方面,比较经股内侧肌入路与内侧髌旁入路,二者在膝关节疼痛缓解、膝关节活动度以及关节功能改善方面并没有明显区别。
综上所述,TKA过程中,应用经股内侧肌入路或者经内侧髌旁入路都可对膝关节置换过程提供有效显露,两组在早期及中后期的膝关节功能恢复方面并没有明显差异。手术医师可根据自己对不同手术入路的熟悉情况,决定应用何种手术入路方式。

