微型钢板内固定术联合集束化护理在后踝大块骨折治疗中的临床应用价值
王文静,朱 宁
(1.中国人民解放军陆军第八十集团军医院急诊科;2.中国人民解放军陆军第八十集团军医院创伤骨科,山东 潍坊 261021)
踝关节属滑车关节,在人体负重中起重要作用,当受到直接或间接暴力冲击时会引起骨折,踝关节骨折患者可能伴有后踝大块骨折。针对后踝大块骨折患者,临床常采用空心钉内固定术进行治疗,该手术方式可有效促进患者关节恢复,但往往达不到理想的骨折断端复位效果,且早期不能够进行功能锻炼,因而使得其疗效欠佳[1]。微型钢板内固定术作为一种新兴术式,其通过螺钉加压有效固定骨折部位,可减少骨折移位的发生,且具有创伤较小的特点,目前多用于踝关节骨折的治疗中[2]。若在采用手术治疗后踝大块骨折的同时未对患者进行有效的护理干预,患者术后易出现伤踝疼痛、关节炎、复位不佳、关节僵直等并发症,影响患者预后。因此,临床需给予相应的护理干预以进一步提高后踝大块骨折患者的疗效。集束化护理干预以循证医学为基础,结合患者的实际病情制订一系列针对性的护理措施,形成简单、明确、操作性强的护理方案,为患者提供优质的医疗和护理服务,以期促进患者快速恢复[3]。基于此,本研究旨在探讨微型钢板内固定术联合集束化护理对后踝大块骨折患者踝关节活动度与炎性因子水平的影响,现报道如下。
1 资料与方法
1.1 一般资料选取2019年4月至2021年3月中国人民解放军陆军第八十集团军医院收治的50例后踝大块骨折患者,按照随机数字表法将其分为对照组(25例)和观察组(25例)。对照组患者中男性14例,女性11例;年龄20~68岁,平均(42.34±11.02)岁;体质量指数(BMI)19~21 kg/m2,平均(20.15±0.25) kg/m2;闭合性骨折13例,开放性骨折12例。观察组患者中男性13例,女性12例;年龄19~69岁,平均(42.54±11.43)岁;BMI 19~22 kg/m2,平均(20.25±0.60) kg/m2;闭合性骨折 14例,开放性骨折11例。两组患者一般资料相比,差异无统计学意义(P>0.05),组间具有可比性。纳入标准:符合《实用骨科学》[4]中后踝大块骨折的相关诊断标准,且经影像学检查确诊者;无心、肺、肾等脏器功能障碍者;单侧骨折者等。排除标准:有其他部位骨折或者后踝关节严重病变者;伴有自身免疫性疾病、血液系统疾病者;凝血功能异常者等。本研究经中国人民解放军陆军第八十集团军医院医学伦理委员会审核并批准,所有患者及其家属均签署知情同意书。
1.2 手术方法两组患者术前均进行血常规、肝、肾功能等术前检查,给予石膏固定或跟骨牵引,采用CT与X线片对患者进行明确诊断,设计相应手术方案,同时进行常规抗炎、消肿及抗凝等治疗。对照组患者给予空心钉内固定术,取仰卧位进行手术,以外踝处断端为中心取纵向切口,逐层切开皮下组织,暴露外踝骨折断端,清除嵌顿的组织,按外踝、内踝、后踝的顺序依次进行内固定,首先对外踝予以解剖复位,纠正外翻角度,外踝解剖复位后予以解剖钢板内固定,然后对内踝进行解剖复位,解剖复位后予以空心钉和克氏针内固定,此时后踝一般已经解剖复位,若复位不理想,用克氏针撬拨复位,用2~3枚导针予以固定,经C型臂X线机透视确认解剖复位,若达到解剖复位后予以空心钻沿着导针进行扩孔,再拧入2~3枚空心钉予以固定。观察组患者给予微型钢板内固定术,同对照组方法实施患者体位、麻醉方式、外踝及内踝的固定等操作,采用微型钢板对后踝进行内固定,利用钢板固定使骨折复位并挤压以加压固定,再拧入1~2枚螺钉完成后踝的固定,透视下确定是否复位满意。两组患者固定后均对伤口进行常规的清洗、缝合并置入引流管,结束手术,术后均定期随访6个月。
1.3 护理方法围术期两组患者均给予集束化护理进行干预,其具体方式如下:①成立集束化护理研究小组,结合诊疗计划、患者病情、实际工作需要等制订后踝大块骨折的集束化护理内容。②提前对护理小组进行护理相关内容的培训,所有护理成员培训达标后才能参与到集束化护理干预工作中。③制作一份目标性的集束化护理表单,其相应完成情况由责任护士进行填写,并对集束化护理实施情况进行检查督导,2次/周。包括以下5个护理内容:①间歇冷敷,伤后48 h内给予冷敷,内踝与外踝各放置一个冰袋,完全融化后,要及时更换,用毛巾包裹冰袋以防止冻伤,每冷敷20 min间歇30 min,并随时观察患者足背动脉搏动、患肢感觉情况、足趾末梢循环、皮温等状态,通过冷敷的方式,减轻局部炎症反应,消肿并缓解疼痛;②抬高患肢,将枕头纵向放置于小腿及踝关节处,高于心脏水平为合适高度,以减轻肿胀;③甘露醇注射液(甘肃扶正药业科技股份有限公司,国药准字H62020293,规格:250 mL∶50 g)输注,根据病情,每8 h或12 h进行1次125 mL甘露醇静脉注射,达到消肿目的;④趾关节背伸跖屈,术前指导并每日不定时督促患者间断进行足趾功能锻炼,30下/次,1次/2 h;⑤闭合穿刺抽液,对于已形成张力性水泡的患肢,采用合适注射器进行闭合性穿刺并抽出液体,最后用纱布进行覆盖,对部分肿胀严重,甚至存在水泡破裂的患者给予抗生素静脉输注预防感染。
1.4 观察指标①临床疗效。术后6个月对两组患者的临床疗效进行评价,主要从踝关节疼痛和关节功能两个方面进行评价,其中踝关节疼痛消失且踝关节功能恢复正常,可正常行走为优;踝关节功能与疼痛显著改善,偶有疼痛感,可正常行走为良;踝关节功能部分改善,关节功能部分受限,活动有疼痛感,不影响正常行走为中;踝关节疼痛及功能均未有改善,且影响正常行走为差[4]。总优良率=(优+良)例数/总例数×100%。②临床指标。观察并记录两组患者的手术时间、术中出血量、下床活动时间、骨折愈合时间及住院时间。③踝关节活动度。于术后3、6个月嘱患者取坐位,屈膝90°,踝关节取中立位,将量角器轴心紧靠足底,使患者依据指令进行内翻、外翻、背伸、跖屈等活动,测量其活动度。④炎症因子。于术前、术后1个月,分别采集两组患者空腹静脉血3 mL,在3 000 r/min下离心15 min,采用全自动生化分析仪(深圳市普康电子有限公司,型号:PF‐450)检测两组患者血清白细胞介素 -6(IL‐6)、白细胞介素 -8(IL‐8)及 C- 反应蛋白(CRP)水平。
1.5 统计学方法采用SPSS 21.0统计软件分析数据,计数资料以[ 例(%)]表示,采用χ2检验;计量资料均经S-W法检验证实符合正态分布,并将其以(±s )表示,两组间比较采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床疗效比较术后6个月观察组患者的总优良率显著高于对照组,差异有统计学意义(P<0.05),见表1。
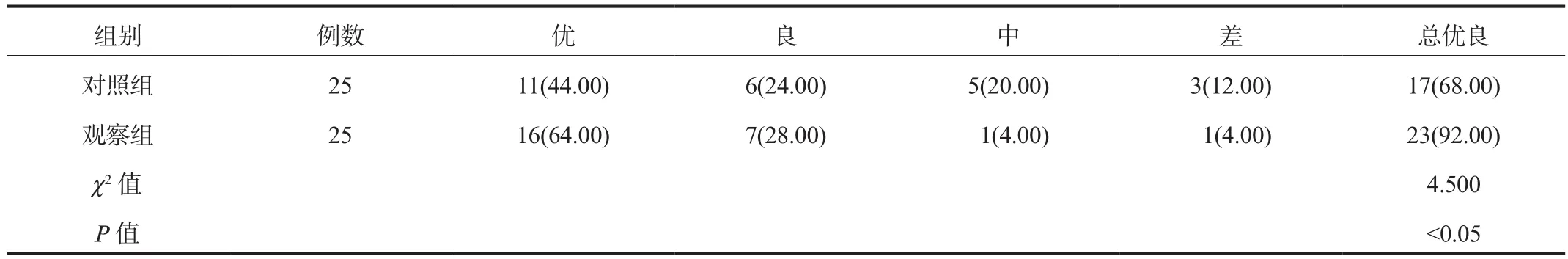
表1 两组患者临床疗效比较[ 例(%)]
2.2 两组患者临床指标比较观察组患者的下床活动、骨折愈合及住院时间均显著短于对照组,差异均有统计学意义(均P<0.05),但两组患者手术时间和术中出血量比较,差异均无统计学意义(均P>0.05),见表2。
表2 两组患者临床指标比较( ±s )
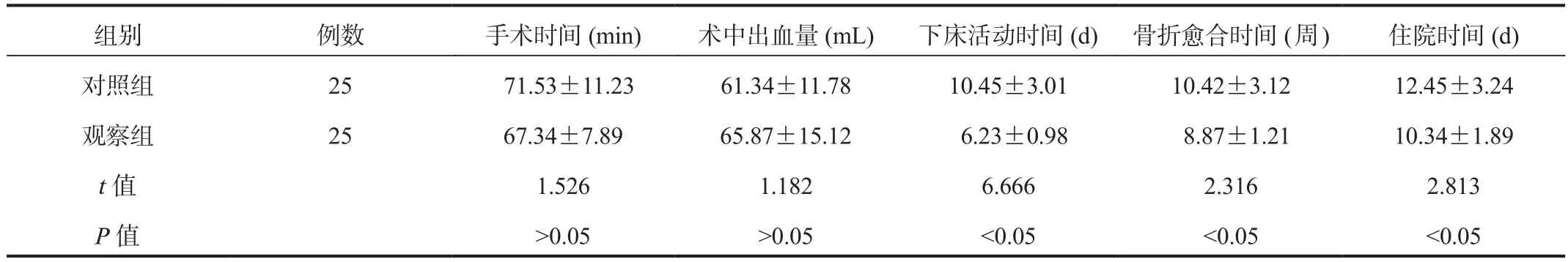
表2 两组患者临床指标比较( ±s )
组别 例数 手术时间(min) 术中出血量(mL) 下床活动时间(d) 骨折愈合时间( 周 ) 住院时间(d)对照组 25 71.53±11.23 61.34±11.78 10.45±3.01 10.42±3.12 12.45±3.24观察组 25 67.34±7.89 65.87±15.12 6.23±0.98 8.87±1.21 10.34±1.89 t值 1.526 1.182 6.666 2.316 2.813 P值 >0.05 >0.05 <0.05 <0.05 <0.05
2.3 两组患者踝关节活动度比较与术后3个月比,术后6个月两组患者内翻、外翻、背伸、跖屈活动度均显著升高,且术后3、6个月观察组显著高于对照组,差异均有统计学意义(均P<0.05),见表3。
表3 两组患者踝关节活动度比较 ( ±s , °)
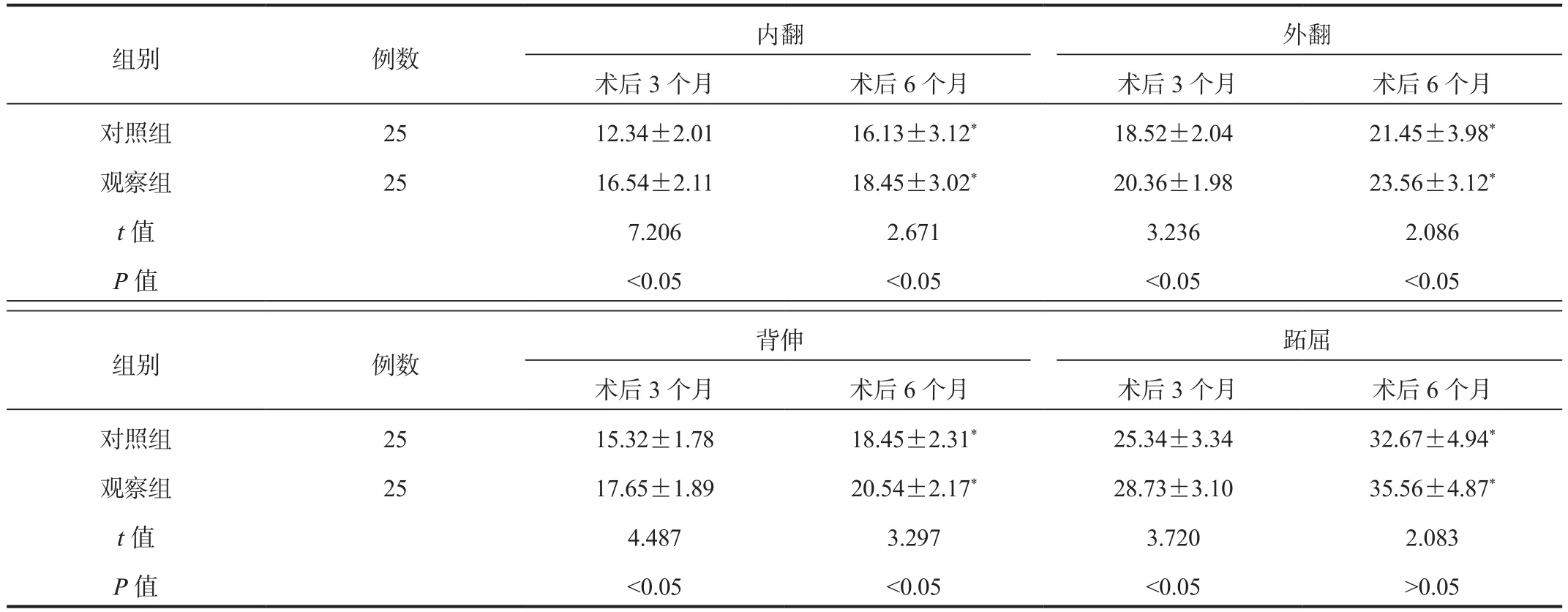
表3 两组患者踝关节活动度比较 ( ±s , °)
注:与术后3个月比,*P<0.05。
组别 例数 内翻外翻术后3个月 术后6个月 术后3个月 术后6个月对照组 25 12.34±2.01 16.13±3.12* 18.52±2.04 21.45±3.98*观察组 25 16.54±2.11 18.45±3.02* 20.36±1.98 23.56±3.12*t值 7.206 2.671 3.236 2.086 P值 <0.05 <0.05 <0.05 <0.05组别 例数背伸跖屈术后3个月 术后6个月 术后3个月 术后6个月对照组 25 15.32±1.78 18.45±2.31* 25.34±3.34 32.67±4.94*观察组 25 17.65±1.89 20.54±2.17* 28.73±3.10 35.56±4.87*t值 4.487 3.297 3.720 2.083 P值 <0.05 <0.05 <0.05 >0.05
2.4 两组患者炎症因子水平比较与术前比,术后1个月两组患者血清IL‐6、IL‐8、CRP水平均显著降低,且观察组显著低于对照组,差异均有统计学意义(均P<0.05),见表4。
表4 两组患者炎症因子水平比较( ±s )

表4 两组患者炎症因子水平比较( ±s )
注:与术前比,#P<0.05。IL‐6:白细胞介素 -6;IL‐8:白细胞介素 -8;CRP:C- 反应蛋白。
组别 例数 IL‐6(pg/L) IL‐8(pg/L) CRP(mg/L)术前 术后1个月 术前 术后1个月 术前 术后1个月对照组 25 73.54±12.78 30.65±9.45# 35.23±7.34 28.54±11.78# 80.98±12.23 27.27±4.61#观察组 25 72.99±13.34 21.54±7.34# 35.19±7.54 20.56±8.32# 80.78±12.29 18.21±3.45#t值 0.149 3.807 0.019 2.767 0.058 7.867 P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
3 讨论
后踝大块骨折是临床常见的关节内骨折,若治疗不及时,骨折断端复位不良,可造成伤踝疼痛、僵硬、背伸受限等,活动功能较差,且若治疗后患者愈合时间长,可能导致关节局部肌肉部位出现萎缩或活动受限等,影响预后。目前临床上治疗后踝大块骨折以准确的解剖复位、坚强的内固定和早期的功能锻炼为主要治疗原则,既往临床多在直视下切开复位加空心钉内固定,是置入拉力螺钉后对后踝骨折块进行固定,虽然能够促进伤口愈合和关节恢复,但不易实现骨折的解剖复位与满意的固定效果,存在骨折移位的可能,且不能行早期功能锻炼[5]。因此,亟需探讨一种较为安全有效的治疗方式与干预方式以进一步提高后踝大块骨折患者的临床治疗效果。
微型钢板内固定术是一种微创术式,术中使用的微型钢板的厚度较薄,且可以根据解剖形态塑成合适的形状,对小骨块具有一定压迫性,进而使小骨块得到有效固定;同时,采用螺钉加压,使内固定效果更加显著,微型钢板对骨折周围血运影响小,可维持正常骨膜与骨髓血流灌注状态,加快患者术后恢复,有助于患者进行早期关节功能锻炼,但由于其压迫性会带来一定程度的出血[6]。此外,集束化护理给予后踝大块骨折患者冷敷、抬高患肢等护理,有效缓解患者疼痛与肿胀,指导患者进行正确的足趾功能锻炼指导,并定期进行监督,进一步提高踝关节功能的恢复效果和速度[7]。本研究中,观察组患者下床活动、骨折愈合及住院时间均显著短于对照组,术后6个月观察组患者的总优良率,术后3、6个月观察组内翻、外翻、背伸、跖屈活动度均显著高于对照组,而两组患者手术时间和术中出血量比较,差异均无统计学意义,提示相比于空心钉内固定术,微型钢板内固定术联合集束化护理可促进患者术后恢复,提高患者的踝关节功能,疗效显著,且不显著增加手术时间和术中出血量。
后踝大块骨折患者由于骨折或者术后导致的局部血肿及软组织和骨损伤,引起白细胞死亡后诱导的生理或病理性炎症反应,IL‐6、IL‐8及CRP均为常见的炎症反应指标,可反映机体炎症反应的程度。其中IL‐6是一种多效性的前炎性细胞因子,可介导炎性反应,其水平高低与机体炎症反应程度呈正比;IL‐8可通过刺激炎症细胞释放相关酶,进一步对血管内皮细胞造成损害,加重机体炎症反应和组织损伤;CRP是一种多糖蛋白,可激活补体、促使巨噬细胞与粒细胞作用,当机体受到损伤时,其水平升高[8]。本研究中,术后1个月观察组患者血清IL‐6、IL‐8及CRP水平较对照组显著降低,说明微型钢板内固定术联合集束化护理治疗后踝大块骨折患者可显著降低患者炎症反应的程度,促进患者病情恢复。分析其原因可能为,微型钢板内固定术通过微型钢板固定,提高了固定复位的效果,对于微小骨块亦能起到固定效果,并防止骨折再次移位、塌陷,很大程度避免了对机体软组织的损伤,进而可减轻机体炎症[9]。此外,集束化护理通过对后踝大块骨折患者进行局部冷敷,指导患者进行锻炼等,有利于患者肿胀的消退,促进病情恢复,进而可减轻炎症反应[10]。
综上,相比于空心钉内固定术,微型钢板内固定术联合集束化护理可有效减轻后踝大块骨折患者机体炎症反应,改善踝关节功能,促进病情恢复,且疗效显著,值得临床推广与应用。

