超声引导下腹横肌平面阻滞联合无痛护理应用于腹腔镜胆囊切除术患者的临床效果研究
冯小梅,缪志慧,衡欣洋,徐嫒娜*
(1.东台市人民医院手术室;2.东台市人民医院麻醉科,江苏 盐城 224200)
腹腔镜胆囊切除术是一种常见的外科疾病治疗手段,其常用于胆囊结石、慢性胆囊炎等疾病的治疗,但其在应用期间有切皮、戳卡等操作,可导致患者术后早期出现切口痛、内脏痛等症状,因而不利于早期康复。现阶段,临床对腹腔镜胆囊切除术后患者镇痛方式主要是采用切口局麻药浸润麻醉,其虽能够有所缓解患者术后疼痛,且具有实施方便、操作简单等特点,但其术后镇痛的效果仍需进一步提高[1]。近年来,超声引导下腹横肌平面阻滞逐渐被应用于腹部手术患者术后的镇痛,其主要是在超声的引导下对机体腹横肌平面阻滞,以达到减轻患者疼痛的目的,且临床将其常用于腹腔镜下肾根治性切除术、腹股沟疝修补术等患者术后的镇痛[2]。无痛护理是临床对腹腔镜胆囊切除术后患者常采用的干预方式,其可通过个性化术前宣教、严密观察疼痛情况等措施为患者提供护理服务,以提升患者术后的康复效果[3]。本研究旨在探讨腹腔镜胆囊切除术患者应用超声引导下腹横肌平面阻滞联合无痛护理对其术后疼痛程度的影响,现报道如下。
1 资料与方法
1.1 一般资料回顾性分析2021年3月至10月于东台市人民医院进行腹腔镜胆囊切除术的80例患者的临床资料,按照镇痛方式的不同分为A组(40例)与B组(40例)。A组中男、女患者分别为15、25例;年龄25~69岁,平均(49.86±12.47)岁;体质量指数(BMI)18~27 kg/m2,平均(22.12±1.37) kg/m2。B组中男、女患者分别为14、26例;年龄29~69岁,平均(52.75±12.38)岁;BMI 18~26 kg/m2,平均(22.25±1.17) kg/m2。两组患者一般资料相比,差异无统计学意义(P>0.05),组间可比。诊断标准:符合《肝胆外科常见疾病导医指南》[4]中的诊断标准,且符合腹腔镜胆囊切除术手术指征者;美国麻醉医师协会(ASA)[5]分级为Ⅰ ~ Ⅱ级者;24 h内未服用过止痛药者等。排除标准:严重肝、肾等功能疾病者;血管系统疾病者;对本研究所用的局麻药物具有过敏史者等。院内医学伦理委员会审核并批准本研究。
1.2 麻醉与护理方法
1.2.1 麻醉方法均予以两组患者腹腔镜胆囊切除术,术前8 h内禁食、禁水,且不予用药。麻醉诱导前监测患者生命体征状态。麻醉方法:静吸复合全身麻醉。麻醉诱导,给予2 mg/kg体质量丙泊酚乳状注射液(西安力邦制药有限公司,国药准字H20010368,规格:10 mL∶0.1 g)、0.1 mg/kg体质量咪达唑仑注射液(江苏九旭药业有限公司,国药准字H20153019,规格:3 mL∶15 mg)、2 μg/kg体质量枸橼酸芬太尼注射液(宜昌人福药业有限责任公司,国药准字H20003688,规格:10 mL∶0.5 mg)、0.2 mg/kg体质量苯磺顺阿曲库铵注射液(江苏恒瑞医药股份有限公司,国药准字H20183042,规格:5 mL∶10 mg),待患者入睡,自主呼吸消失,肌松完全后根据患者体质量选择相应型号气管导管,置入气管并确认位置后,连接麻醉机(德国德尔格公司,型号:Fabius‐GS‐Premium),设置潮气量为8 mL/kg体质量,进行机械通气。监测呼气末时的二氧化碳水平,将其维持在35~45 mmHg(1 mmHg=0.133 kPa)。维持麻醉应用吸入用七氟烷(鲁南贝特制药有限公司,国药准字H20080681,规格:100 mL),浓度维持1.3最低肺泡有效浓度(MAC),静脉泵注注射用盐酸瑞芬太尼(宜昌人福药业有限责任公司,国药准字 H20030197,规格:1 mg)2~6 μg/(kg·h)、丙泊酚乳状注射液8 mg/(kg·h),维持脑电双频指数为45~55。手术结束前10 min,给予5 mg地佐辛注射液(扬子江药业集团有限公司,国药准字H20080329,规格:1 mL∶5 mg)。手术结束停药,待患者恢复自主呼吸,意识清醒,符合拔出气管导管指征[呼吸频率≥ 12 次/min,听从口令睁眼,潮气量≥ 5 mL/kg 体质量,血氧饱和度(SpO2) ≥ 95%,四个成串刺激≥ 0.9]时,拔出气管导管,随后送入麻醉后苏醒室(PACU)进行观察。
1.2.2 镇痛方法A组患者在手术结束时予以切口局麻药浸润,使用20 mL的0.5%盐酸罗哌卡因注射液(浙江仙琚制药股份有限公司,国药准字H20163208,规格:10 mL∶75 mg)在切口周围行切口浸润麻醉。B组患者在麻醉诱导气管插管后进行超声引导下腹横肌平面阻滞,患者取平卧位,于双侧肋缘下锁中线内侧放置数字化彩色超声波诊断装置[日立医疗(广州)有限公司,型号:Noblus]的高频线阵超声探头,超声探头平行于肋缘,找到腹膜及腹横筋膜后,进行神经阻滞操作,在超声引导下采取平面内进针由外向内,置于腹横筋膜处,回抽无血、无气后,注入2 mL无菌0.9%氯化钠溶液以确定针尖的正确位置,两边各注入20 mL的0.25%盐酸罗哌卡因注射液。
术后,患者在PACU停留2 h,根据两组患者疼痛情况予以镇痛药物,首先静脉滴注枸橼酸芬太尼注射液,剂量为0.1 μg/kg体质量,若患者仍感疼痛要求用药,则在10 min后再次给药,剂量为0.05 μg/kg体质量。患者回到病房后如再需要镇痛,则予以酮咯酸氨丁三醇注射液(山东华鲁制药有限公司,国药准字H20052634,规格:1 mL∶30 mg)静脉注射30 mg。
1.2.3 护理方法两组患者围术期间均予以无痛护理。①采取PACU责任护士对患者进行“一对一”全程专人管理模式。责任护士均经过无痛护理相关知识的培训,熟练掌握麻醉药的药理作用,并且术前提前熟悉每位患者的情况,与外科手术医师充分沟通,了解手术实施过程和方法。②术前评估。护士于术前1 d访视患者,询问患者病因和疼痛程度、性质等进行疼痛评估,使用焦虑自评量表(SAS)、抑郁症筛查量表(PHQ)评估患者的情绪,并根据评估的情况制定个性化护理计划。③个性化术前宣教。耐心向患者讲解手术过程、疼痛评分的方法和意义,镇痛用药及无痛护理的注意事项,并解答患者的疑问,减轻患者的术前紧张情绪。④转移注意力法护理。患者入麻醉复苏室后立即唤醒,告知患者手术成功,给予患者积极的心理暗示,根据患者的喜好,通过看电视、播放轻音乐或相声等方式,分散患者注意力,缓解紧张情绪,从而减轻疼痛感。⑤严密观察患者疼痛情况。采用数字评分法(NRS)评分标准对患者进行疼痛评分,制作“疼痛综合评估尺”,使用“疼痛综合评估尺”直观、准确地评估患者疼痛程度,每10 min观察1次,根据患者反馈的情况,在医师指导下给予镇痛药物。
1.3 观察指标①临床指标。统计两组患者首次下床活动时间、术后芬太尼需求量、住院时间、手术时间等情况。②血流动力学。于麻醉诱导前(T0)、切皮后3 min(T1)、术毕(T2)、入 PACU 10 min(T3)、入 PACU 30 min(T4)、出PACU(T5)时使用动态血压心电监护仪检测两组患者的平均动脉压(MAP)和心率(HR)。③静息状态和咳嗽状态的视觉模拟疼痛量表(VAS)[6]评分。于T5、术后 4 h(T6)、术后 12 h(T7)、术后 24 h(T8)时,使用VAS评分评估两组患者疼痛严重程度,分值范围为0~10分,得分越高表明患者的疼痛越明显。④不良反应。统计两组患者术后不良反应(恶心呕吐、躁动、嗜睡、呼吸抑制)的发生情况。
1.4 统计学方法采用SPSS 22.0统计软件分析数据,计数资料以[例(%)]表示,两组间比较采用χ2检验;本研究计量资料均经K-S法检验证实符合正态分布,以(±s )表示,两组间比较采用单因素方差分析或t检验,组内不同时间点比较采用重复测量方差分析,两两比较采用SNK-q检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床指标比较B组患者术后芬太尼药物需求量显著少于A组,差异有统计学意义(P<0.05),而两组患者首次下床活动时间、住院时间、手术时间经比较,差异均无统计学意义(均P>0.05),见表1。
表1 两组患者临床指标比较( ±s )
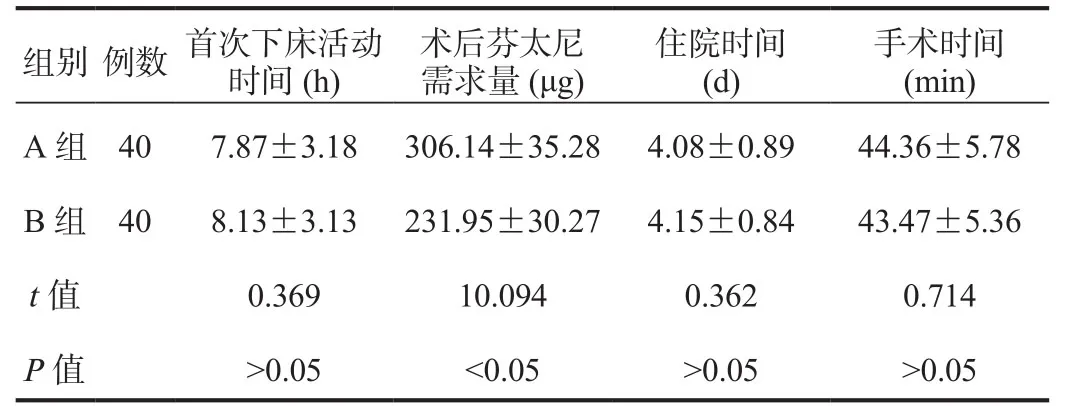
表1 两组患者临床指标比较( ±s )
组别 例数 首次下床活动时间(h)术后芬太尼需求量 (μg)住院时间(d)手术时间(min)A组 40 7.87±3.18 306.14±35.28 4.08±0.89 44.36±5.78 B组 40 8.13±3.13 231.95±30.27 4.15±0.84 43.47±5.36 t值 0.369 10.094 0.362 0.714 P值 >0.05 <0.05 >0.05 >0.05
2.2 两组患者血流动力学指标水平比较与T0时比,T1~T5时两组患者MAP、HR水平均波动显著,但T1~T5时B组患者MAP、HR水平均显著低于A组,差异均有统计学意义(均P<0.05),见表2。
表2 两组患者血流动力学指标水平比较( ±s )
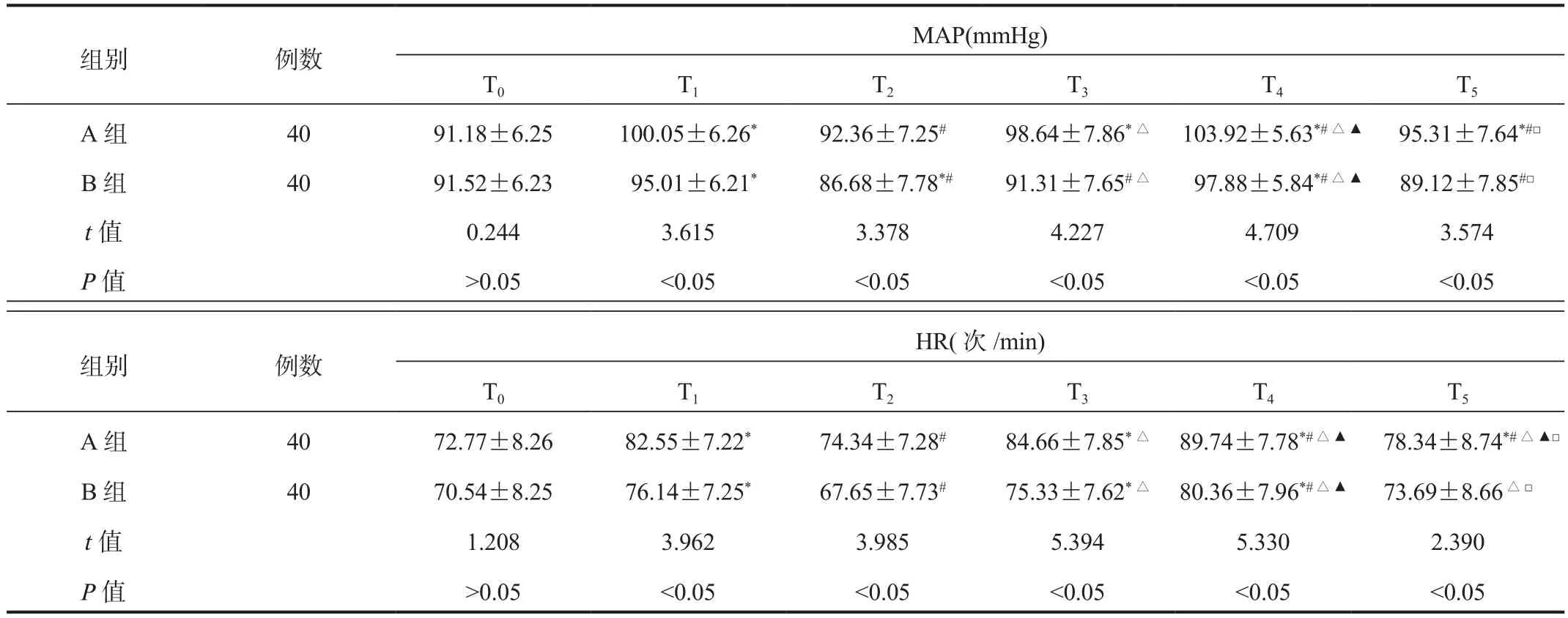
表2 两组患者血流动力学指标水平比较( ±s )
注:与T0时比,*P<0.05;与T1时比,#P<0.05;与T2时比,△P<0.05;与T3时比,▲P<0.05;与T4时,□P<0.05。MAP:平均动脉压;HR:心率。1 mmHg=0.133 kPa。
组别 例数MAP(mmHg)T0 T1 T2 T3 T4 T5 A 组 40 91.18±6.25 100.05±6.26* 92.36±7.25# 98.64±7.86*△ 103.92±5.63*#△▲ 95.31±7.64*#□B 组 40 91.52±6.23 95.01±6.21* 86.68±7.78*# 91.31±7.65#△ 97.88±5.84*#△▲ 89.12±7.85#□t值 0.244 3.615 3.378 4.227 4.709 3.574 P值 >0.05 <0.05 <0.05 <0.05 <0.05 <0.05组别 例数HR(次/min)T0 T1 T2 T3 T4 T5 A 组 40 72.77±8.26 82.55±7.22* 74.34±7.28# 84.66±7.85*△ 89.74±7.78*#△▲ 78.34±8.74*#△▲□B组 40 70.54±8.25 76.14±7.25* 67.65±7.73# 75.33±7.62*△ 80.36±7.96*#△▲ 73.69±8.66△□t值 1.208 3.962 3.985 5.394 5.330 2.390 P值 >0.05 <0.05 <0.05 <0.05 <0.05 <0.05
2.3 两组患者静息状态和咳嗽状态的VAS评分比较与T5时比,T6~T8时两组患者静息、咳嗽状态VAS评分均呈降低趋势,其中T5、T6时B组患者咳嗽状态VAS评分均显著低于A组,差异均有统计学意义(均P<0.05),而两组患者T5~T8时静息状态VAS评分及T7、T8时咳嗽状态VAS评分比较,差异均无统计学意义(均P>0.05),见表3。
表3 两组患者静息状态和咳嗽状态的VAS评分比较( ±s , 分)
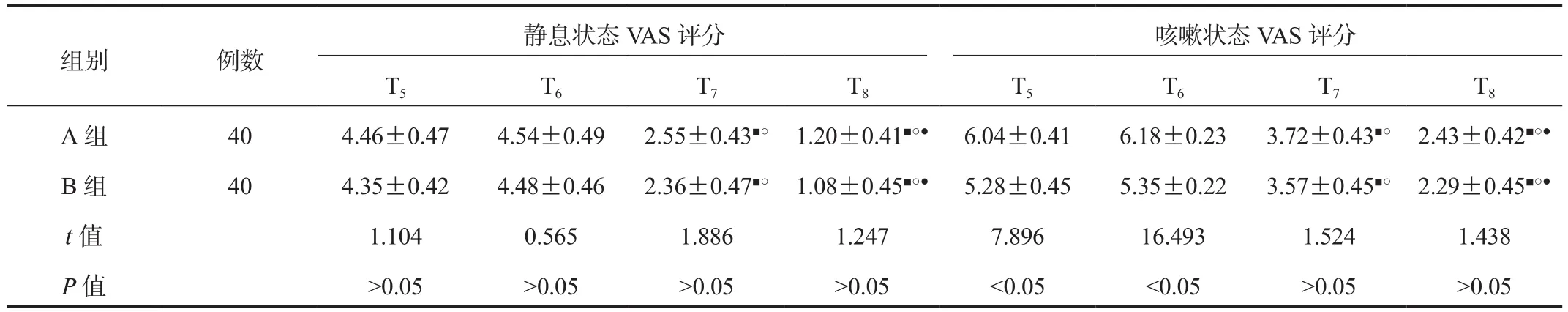
表3 两组患者静息状态和咳嗽状态的VAS评分比较( ±s , 分)
注:与T5时比,■P<0.05;与T6时比,○P<0.05;与T7时比,●P<0.05。VAS:视觉模拟疼痛量表。
组别 例数静息状态VAS评分 咳嗽状态VAS评分T5 T6 T7 T8 T5 T6 T7 T8 A 组 40 4.46±0.47 4.54±0.49 2.55±0.43■○ 1.20±0.41■○● 6.04±0.41 6.18±0.23 3.72±0.43■○ 2.43±0.42■○●B 组 40 4.35±0.42 4.48±0.46 2.36±0.47■○ 1.08±0.45■○● 5.28±0.45 5.35±0.22 3.57±0.45■○ 2.29±0.45■○●t值 1.104 0.565 1.886 1.247 7.896 16.493 1.524 1.438 P值 >0.05 >0.05 >0.05 >0.05 <0.05 <0.05 >0.05 >0.05
2.4 两组患者不良反应发生情况比较术后A组患者的不良反应总发生率为12.50%,与B组的7.50%比较,差异无统计学意义(P>0.05),见表4。
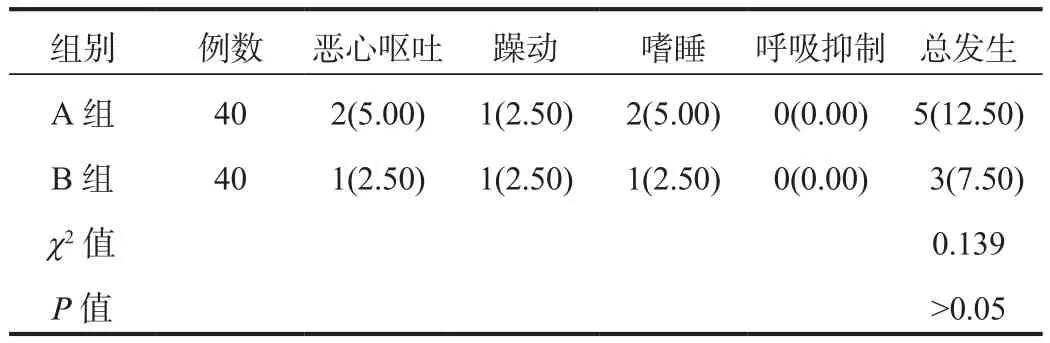
表4 两组患者不良反应发生情况比较[ 例(%)]
3 讨论
腹腔镜胆囊切除术术后疼痛主要与腹壁切口疼痛,二氧化碳潴留引起的高碳酸血症,以及手术牵拉反应等有关,术后疼痛可影响患者术后康复、延长住院时间。随着加速康复外科理念的普及,加速患者术后康复,降低术后不良反应发生率,提高患者满意度是患者和医师共同面对的问题。切口局麻药浸润麻醉主要是通过对腹腔镜胆囊切除患者的切口进行局麻药逐层阻滞,进而缓解患者的疼痛程度,但部分患者易发生恶心、呕吐等不良反应[7]。
超声引导下腹横肌平面阻滞是一种新兴的镇痛方式,麻醉医师借助超声成像技术实时观察神经及周围结构,直接把局麻药物注射到靶神经周围,减弱手术开始时的疼痛刺激,进而减少术后镇痛药物需求量,促进术后恢复,效果可靠[8]。无痛护理可通过实施有效的疼痛管理,缓解患者的疼痛程度,改善不良情绪,进而有利于促进患者的康复,提高镇痛效果[9]。本研究结果显示,B组患者术后芬太尼需求量显著少于A组,T5、T6时B组患者咳嗽状态VAS评分均显著低于A组,表明超声引导下腹横肌平面阻滞联合无痛护理可有效缓解腹腔镜胆囊切除患者疼痛程度,有效减少腹腔镜胆囊切除患者术后镇痛药物需求量。同时在临床麻醉中,医师可通过应用超声技术动态观察针尖位置,迅速定位腹内斜肌和腹横肌之间的筋膜层,观察穿刺针穿刺路径和局部麻醉药注射后的扩散情况,减少了穿刺针误入血管、肌肉及腹腔内注射的风险,提高了麻醉的安全性和有效性[10]。本研究中,术后两组患者不良反应总发生率经比较,差异无统计学意义,表明超声引导下腹横肌平面阻滞联合无痛护理对腹腔镜胆囊切除患者的安全性与切口局麻药浸润麻醉相当。
气腹操作及手术刺激可引起机体较强的应激反应,腹腔镜胆囊切除术在操作过程中腹腔充气时可出现血液循环系统紊乱,患者腹内压增加,腹壁张力增大,促使肾上腺皮质、髓质对应激素合成与分泌,同时刺激交感神经,促进儿茶酚胺释放,使MAP、HR等血流动力学升高[11]。超声引导下腹横肌平面阻滞可通过阻断手术伤害性刺激的传入,避免中枢神经敏感化,有效抑制应激反应,从而维持患者血流动力学稳定,加快其术后恢复[12]。同时,无痛护理可通过对患者进行连续性管理和观察,全面了解其病情情况,以有利于开展个性化健康教育、心理护理等措施,进而提高护理服务质量和管理效果,有助于维持患者生命体征的稳定,改善血流动力学指标[13]。本研究中,与T0时比,T1~T5时两组患者MAP、HR水平波动显著,但T1~T5时B组患者MAP、HR水平均显著低于A组,表明超声引导下腹横肌平面阻滞联合无痛护理可更有效维持腹腔镜胆囊切除患者血流动力学稳定。
综上,超声引导下腹横肌平面阻滞联合无痛护理可有效缓解腹腔镜胆囊切除患者疼痛程度,减少术后镇痛药物需求量,并有效维持血流动力学稳定,安全性较好,值得临床推广应用。

