乳腺癌调强放疗摆位误差的影响因素
丁伟杰,孙 菁,2,林根来,马桂芬*
1.复旦大学附属中山医院放疗科,上海 200032
2.复旦大学附属中山医院厦门医院放疗科,厦门 361006
乳腺癌已成为全球女性最常见的恶性肿瘤[1]。早期乳腺癌保乳术后或局晚期乳腺癌根治术后有高危因素的患者均需要进行放射治疗[2]。随着各种新型放疗技术的不断更新,调强放疗已广泛应用于乳腺癌治疗中。但是复杂的放射治疗仍存在很多尚待解决的问题,如呼吸运动导致的靶区移动、治疗时存在的摆位误差等。为了提高放疗精准度,现大多采用图像引导来降低治疗时产生的摆位误差[3]。目前图像引导验证的最常用技术就是锥形束CT(cone-beam computed tomography,CBCT)[4-5]。本研究通过CBCT图像引导技术分析不同年龄、不同肿瘤部位及不同手术方式的乳腺癌患者治疗摆位误差规律,为之后的临床治疗提供参考。
1 资料与方法
1.1 研究对象随机选取2020年8月至2021年5月复旦大学附属中山医院放疗科接受放疗的51例乳腺癌患者。纳入标准:(1)经组织病理学及影像学检查诊断为乳腺癌;(2)能够耐受较长时间平躺配合完成整个放疗过程;(3)经医院伦理委员会批准,患者及家属自愿并签署知情同意书。排除标准: (1)各项血液指标严重低下;(2)心肺功能不全的患者。本研究得到复旦大学附属中山医院伦理委员会批准(B2021-814R),所有患者均知情并签署知情同意书。
1.2 分组方式51例乳腺癌患者分别按手术方式分为保乳术组(n=11,CBCT次数75)和改良根治术组(n=40,CBCT次数276)、按年龄分为中年组(年龄≤60岁,n=36,CBCT次数248)和老年组(年龄>60岁,n=15,CBCT次数103)、按照肿瘤位置分为左侧组(n=23,CBCT次数158)和右侧组(n=28,CBCT次数193)。
1.3 模具制作患者赤裸上身平躺于人体定位发泡胶袋上,双臂弯曲外展,十指相扣置于额头上方。待体位初步调整后,嘱咐患者坐起。于发泡袋中倒入发泡胶,再次让患者躺下,让发泡胶对患者人体形态进行塑型。上述制作过程均在患者最佳放松状态下完成。
1.4 CT模拟定位所有患者均在西门子大孔径CT定位室内完成定位图像采集,经网络传输至Monaco治疗计划系统。由主诊医师进行靶区勾画及上级医师核审确认。
1.5 图像获取与匹配患者在第1周连续3次进行CBCT图像引导扫描,后4周每周至少1次进行CBCT图像引导扫描。获得的CBCT图像与定位CT图像进行图像灰度自动匹配,自动匹配后根据靶区剂量线进行手动微调,获得最终摆位误差结果,误差结果单位为毫米(mm),保留1位有效数字。所有患者在治疗第1天均进行体位验证及治疗摆位线重新标记。第2、3天对上述治疗摆位线的准确性进行验证。取第1周摆位误差值为第2天与第3天摆位误差平均值,计算结果保留2位有效数字。
1.6 统计学处理采用SPSS 19.0软件对所得病例摆位误差进行分析,误差值单位为mm,摆位误差以x±s表示。经正态性分布检验得出所有摆位数据均符合正态分布,若满足方差齐性检验则采用独立样本t检验或t’检验对数据进行分析,不满足方差齐性时采用非参数Mann-WhitneyU检验。检验水准(α)为0.05。
2 结 果
2.1 患者基本情况共纳入51例女性患者,中位年龄51(28~74)岁。CBCT共351次,X轴、Y轴、Z轴的误差均值及范围分别为(0.29±3.61)mm(左右方向范围:-10.6~19.1 mm)、(0.47±4.39)mm(头 脚 方 向 范 围:-22.6~18.3 mm)、(0.01±2.83)mm(腹背方向范围:-19.9~12.0 mm)。
2.2 不同手术方式的摆位误差比较结果(表1)显示:体位固定使用X轴代表左右方向,Y轴代表头脚方向,Z轴代表腹背方向。根据各组的CBCT次数,计算误差平均值及标准差发现,保乳术和改良根治术在3个平移方向上的摆位误差差异均无统计学意义。
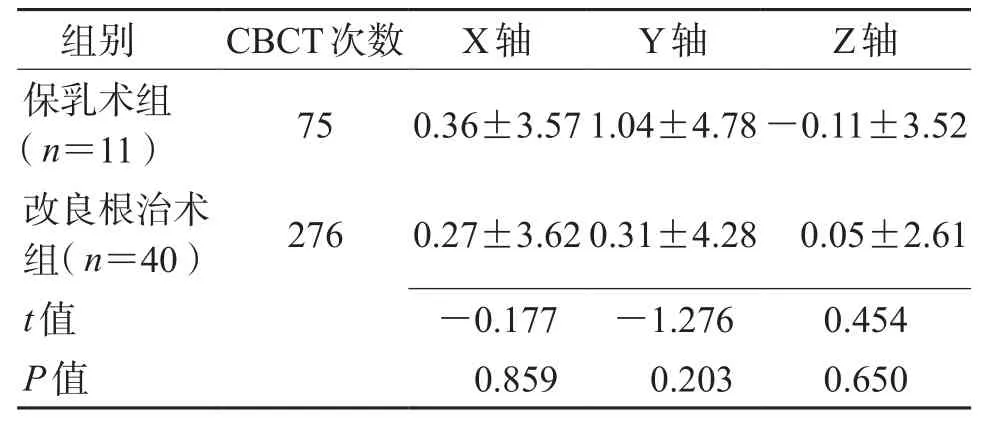
表1 乳腺癌患者保乳术与改良根治术摆位误差对比mm
2.3 同种手术方式不同年龄的摆位误差比较结果(表2)显示:根据CBCT误差值发现,保乳术患者老年组在Y轴方向上的摆位误差明显大于中年组(P=0.044),而其他方向上的摆位误差差异无统计学意义。
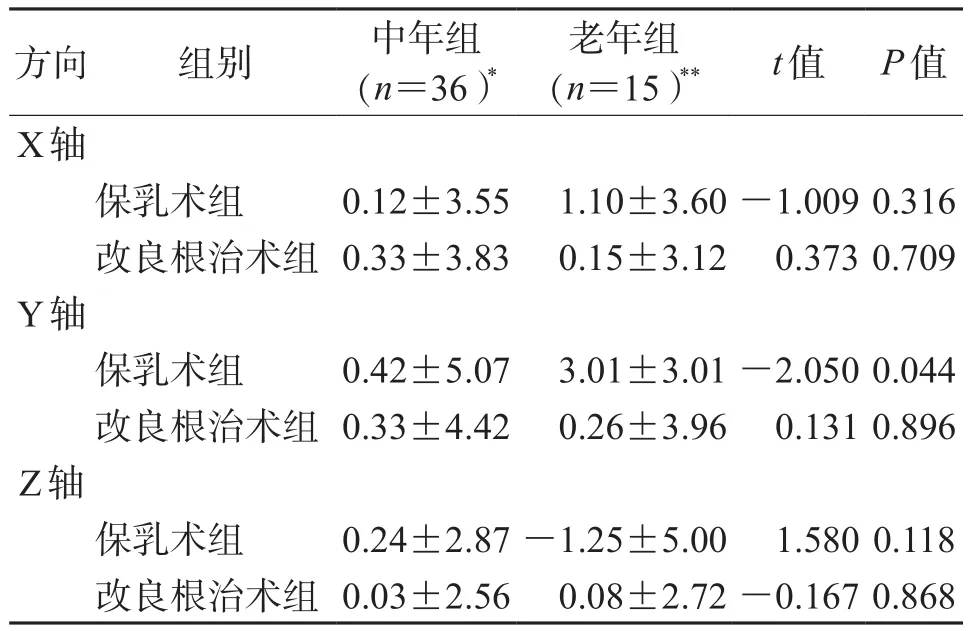
表2 同种手术方式不同年龄的摆位误差比较mm
2.4 同种手术方式不同乳腺肿瘤部位的摆位误差比较结果(表3)显示:改良根治术左侧乳腺癌患者在Y轴方向上的摆位误差明显大于右侧乳腺癌患者(P=0.008),其他方向上的摆位误差也均无统计学意义。
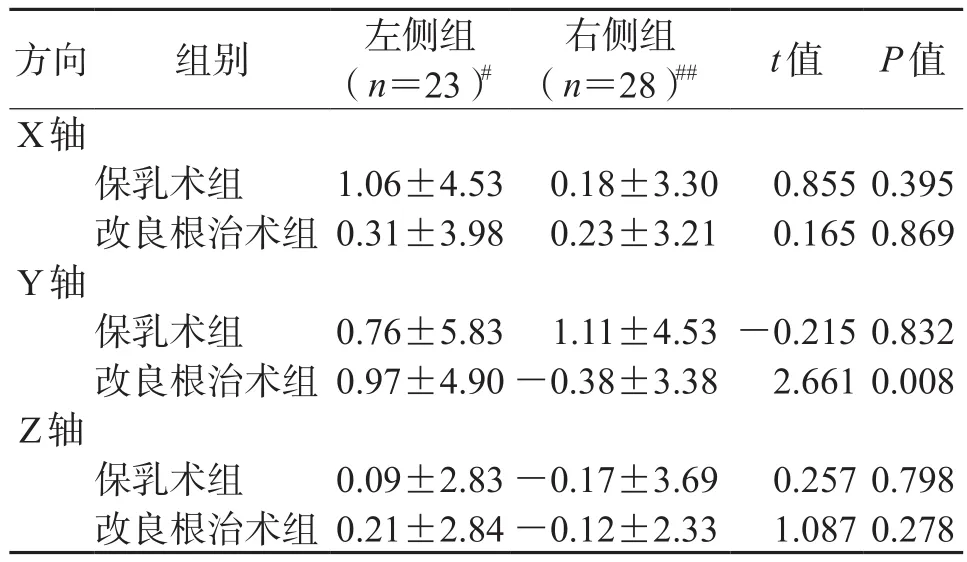
表3 同种手术方式不同乳腺肿瘤部位的摆位误差比较mm
2.5 同种手术方式不同年龄、不同乳腺肿瘤部位的摆位误差频次分析结果(图1)显示:保乳术中年组X轴、Y轴、Z轴3个方向的摆位误差值分布较为均匀,3个方向主要集中在-5.9~6.0 mm,X轴、Y轴、Z轴占比分别为91.23%、84.21%、94.73%。而保乳术老年组患者3个方向的摆位误差较为分散,在此范围内X轴、Y轴、Z轴占比分别为88.90%、77.78%、94.45%。结果(图2)显示:改良根治术左侧组3个方向的摆位误差均有超过±10 mm数值,X轴、Y轴、Z轴占比分别为2.8%、4.3%、0.7%。改良根治术右侧组仅X轴正方向与Y轴负方向有超过±10 mm的摆位误差值,占比均为0.76%。
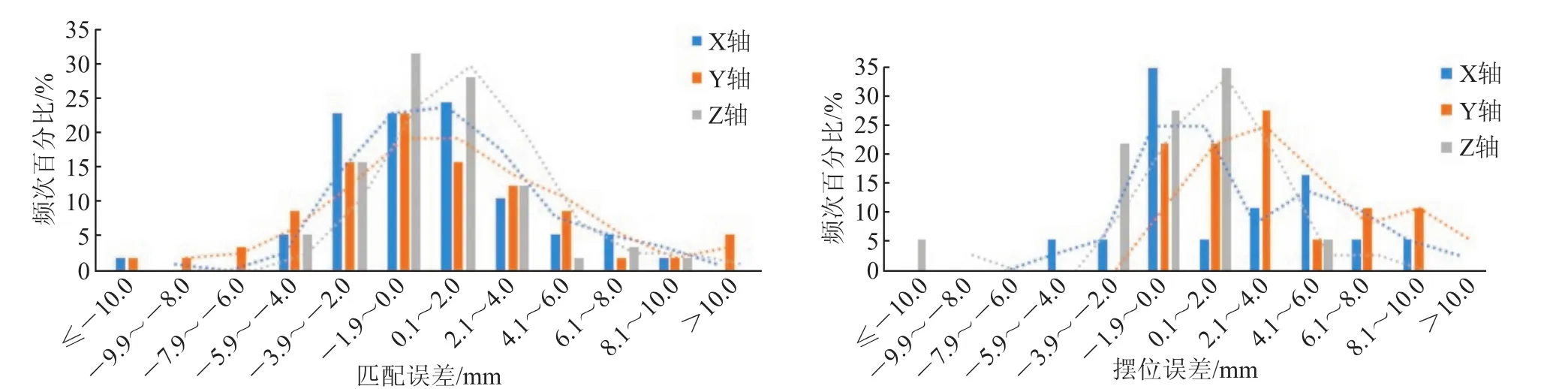
图1 保乳术患者中年组与老年组在X轴、Y轴、Z轴方向上的摆位误差频次分布
2.6 回归分析在X轴、Y轴、Z轴方向上,分别对年龄(x1)、肿瘤位置(x2)及手术方式(x3)进行多元线性回归分析。显著性检验结果(表4)显示:肿瘤位置(x2)对Y轴摆位误差的影响有统计学意义(P=0.024)。所得Y轴与肿瘤位置关系的回归方程:y=-1.513-1.098x2。而年龄(x1)、手术方式(x3)对Y轴摆位误差无统计学意义。在X轴与Z轴的误差值分别与年龄(x1)、肿瘤位置(x2)及手术方式(x3)进行多元线性回归分析均无统计学意义。
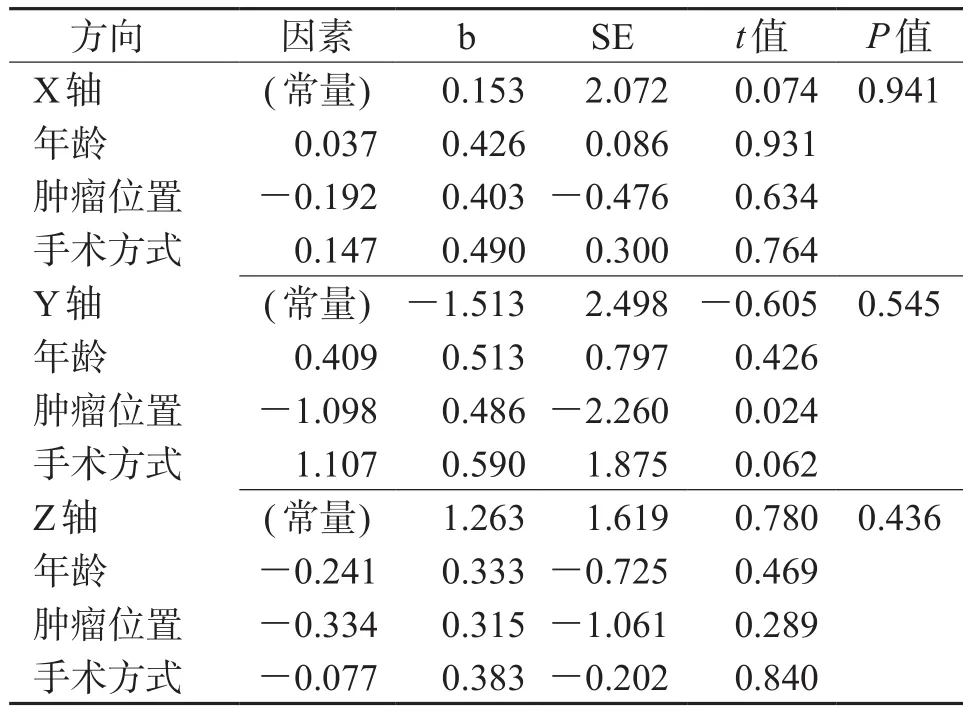
表4 变量的回归系数
3 讨 论
精准放疗是在最大限度保护正常组织受损的前提下,高强度杀灭肿瘤组织的一种治疗方法[6-7]。有报道[8]指出,随机误差增大会使患者疾病复发率显著提高。Wang等[9]也指出,左右方向发生2 mm的移动误差会造成5%的肿瘤剂量偏差。对于乳腺癌来说,误差的存在不仅会造成靶区的剂量偏差,还会加重皮肤反应,更有甚者会导致肺部的放射性损伤。图像引导是目前运用在乳腺癌放射治疗中最广泛的体位验证技术之一,对于校准摆位误差和提高治疗精度都是非常有效的[10]。本研究发现有1.8%的患者摆位误差大于10 mm,可能是由于患者体表标记线缺失,对于此类患者在治疗时应加大对患者的宣教,让患者增加对自身体位标记线的关注,如发现标记线变淡或缺失应及时寻找主管医生加深或重新标记。有10.73%的患者摆位误差大于5 mm,原因可能为患者经过一段时间的放射治疗后,由于射线对患者的影响,造成患者食欲下降、机体疲劳、自身体型改变造成摆位误差增加,对于此类患者,将在治疗时相应增加每周CBCT图像引导频率来减少误差。
由于乳腺癌患者接受不同的外科手术方式,会造成术后胸壁形状不规则,影响患者体态,从而降低放疗时体位重复性[11]。本研究比较了改良根治术与保乳术的摆位误差。在不考虑年龄因素及肿瘤位置的前提下,结果显示2种手术方式在X轴、Y轴、Z轴方向上的摆位误差无统计学意义。而加入年龄因素后,接受保乳术的老年组患者在Y轴方向上的摆位误差明显大于中年组患者,其原因可能是中年组患者皮肤弹性好,皮下脂肪量少,患者由于年龄原因体能较好,能够较长时间保持相同体位。而老年组患者中有1.29%的患者摆位误差大于10 mm,分析原因可能是胸部肌肉松弛,皮下脂肪含量较多,整个乳房下垂严重,在摆位时体表标记线由于体位的改变而出现较大偏差,所以对于老年患者应当相应增加图像引导频率,从而提高治疗精准度。有文献[12]报道,乳腺癌保乳术患者在治疗摆位过程中,由于乳腺周围脂肪较多,易受模具接触面牵拉造成体位改变,与本研究所得结果相似。
在回归分析中,X轴与Z轴方向上年龄、肿瘤位置及手术方式3个因素对乳腺癌的摆位误差影响均不大且不规律,在Y轴方向上年龄因素与手术方式因素对乳腺癌摆位误差影响也较弱。而肿瘤位置可能对Y轴摆位误差产生影响。本研究表明在改良根治术组中右侧乳腺癌患者在Y轴方向上的摆位误差小于左侧乳腺癌患者,其原因可能与患者接受改良根治术后,由于身体部分器官缺失,造成心理阴影,在进行放疗时患者出于对自我的保护,心情紧张,心跳加速,而引起左侧乳腺癌的摆位误差增大。由此可以通过所得回归方程预测乳腺癌治疗区域的移动范围,从而运用有效手段减少摆位误差,缩小患者治疗靶区的移动度。
乳房是一种软体结构,无固定形状,可塑性强,移动度大,尤其是老年妇女乳房松弛的患者,在摆位时乳房固定较困难,易造成体表标记移位增加误差。而心脏搏动可能也是引起左右侧乳腺癌摆位误差差异的重要原因。因此,在治疗时需加强对患者心理建设,平复心情,缓解紧张情绪,降低心率。
综上所述,乳腺癌放射治疗摆位误差受肿瘤部位影响,左侧乳腺癌在头脚方向(Y轴)上摆位误差值大于右侧乳腺癌患者。放射治疗时更需对左侧乳腺癌患者疏导紧张情绪。对于老年患者应当相应增加图像引导频率,提高治疗精准度。
利益冲突:所有作者声明不存在利益冲突。

