健脾消积颗粒治疗脾胃湿热型功能性消化不良临床观察
卢晓庆
功能性消化不良(FD)是消化内科的常见疾病,发病率高,迁延不愈,影响患者的生活质量。该病的发生与胃肠动力障碍、Hp感染、胃酸分泌、内脏高敏感性等因素有关,主要表现为胃脘胀气、满闷或疼痛、嗳气、反酸或烧心、早饱等症状[1,2]。目前针对FD的治疗以综合疗法为主,尚无根治性药物,多给予促胃肠动力药、抑制胃酸、保护胃黏膜等药物治疗[3]。常规西医疗法治疗FD能取得一定疗效,但是长期疗效欠佳,难以达到根治效果。中医学中无FD病名,根据该病的临床表现可归属到“胃痞”范畴中,认为其病因病机可分成2类:中土虚弱和中土不虚,其中中土虚弱患者以先天禀赋不足,后天劳累所致;中土不虚为六淫外感、饮食不节、七情内伤等所致。受到饮食习惯、地域气候环境、生活环境、心理情绪等因素的影响,东港市中心医院收诊的FD患者以脾胃湿热型最为常见,给患者应用东港市中心医院自制的健脾消积颗粒配合常规西药治疗取得满意疗效。现选取179例患者进行随机对照分析,报道如下。
1 资料与方法
1.1 一般资料179例患者来自东港市中心医院2019年4月—2020年12月诊治的患者,筛选后的179例患者根据随机数字表法分为2组。对照组中共有90例,其中男49例,女41例;年龄24~55岁,平均(35.4±5.8)岁;病程2~10年,平均(5.20±0.55)年。观察组中共有89例,其中男50例,女39例;年龄26~56岁,平均(35.7±5.9)岁;病程1.5~11年,平均(5.25±0.57)年。对比2组一般资料发现,差异均无统计学意义,P>0.05,有可比性。
1.2 纳入与排除标准纳入标准:①符合功能性消化不良的诊断标准。②中医辨证分型为脾胃湿热型:主症为脘腹胀满、胃脘部疼痛、口干口苦;次症为食少纳呆、疲乏无力、小便不利、大便黏腻;舌象为舌红,苔滑腻或黄腻;脉象为脉数或滑数。符合上述主症中2项或是主症1项、次症2项以上者即可辨证为脾胃湿热型。③年龄18~59岁。④治疗依从性高。⑤知情同意。排除标准:①既往有腹部手术史、消化系统手术史者。②合并严重脏器组织功能障碍者。③合并其他消化系统疾病者。④近1个月内接受过相关治疗者。⑤对本研究药物过敏者。
1.3 方法对照组患者给予常规西医疗法,选择多潘立酮片和雷贝拉唑治疗,口服多潘立酮片10 mg/次,于餐前15 min服用,每日服药3次;口服雷贝拉唑肠溶胶囊20 mg/次,于餐前30 min服用,每日服药1次。持续服药4周。观察组患者在此基础上给予中药健脾消积颗粒治疗,组方:茵陈、厚朴、枳实、连翘、槟榔各15 g,蒲公英30 g,檀香、大黄各6 g,莪术13 g。随症加减:对于食积严重者加炒六神曲10 g;对于痰湿甚者加清半夏、苍术各10 g;对于热甚者加黄连、黄芩、栀子各10 g;对于脾虚甚者加茯苓、麸炒白术各10 g。将上述中药制成中药免煎颗粒,每剂颗粒用开水400 ml冲服,每日早晚饭后30 min各温服200 ml,每日1剂,连续服药4周。2组患者在上述药物治疗的基础上,叮嘱患者保持饮食清淡营养,保持情绪舒畅,劳逸结合。
1.4 观察指标①疗效判定标准:治愈:患者上腹部疼痛、早饱等症状基本消失,中医证候积分减少≥85%。显效:治疗后上腹部疼痛等症状大部分缓解,中医证候积分减少50%~84%。有效:治疗后临床症状明显减轻,中医证候积分减少25%~49%。无效:未达到上述标准者。②中医证候积分:治疗前后对患者脘腹胀满、胃脘疼痛、口干口苦等主症以及食少纳呆、小便黄赤等次症进行评分,主症根据症状的无、轻、中、重分别记分0、2、4、6分,次症根据症状的无、轻、中、重分别记分0、1、2、3分。③胃肠激素水平:治疗前后分别采集晨起空腹外周静脉血2 ml,离心后取血清,采用放射免疫计数仪测定胃动素(MTL)和促胃泌素(GAS)水平,采用酶联免疫法测定血管活性肽(VIP)水平和胆囊收缩素(CCK)水平。④不良反应发生率:收集整理治疗期间出现的不良反应,主要有腹泻、皮疹、头晕等。⑤复发率:随访观察6个月,记录FD复发率。
1.5 统计学方法使用SPSS 24.0软件检验数据资料,计数资料比较采用χ2检验,计量资料比较采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 治疗效果经过4周的治疗,观察组总有效率比对照组更高,P<0.05。见表1。

表1 2组功能性消化不良患者治疗效果比较 (例,%)
2.2 中医证候积分治疗4周后,观察组的中医证候积分显著低于对照组,P<0.05。见表2。

表2 2组功能性消化不良患者中医证候积分比较 (例,
2.3 胃肠激素指标治疗后,观察组MTL和GAS水平均高于对照组,P<0.05,且观察组VIP、CCK水平均低于对照组,P<0.05。见表3。
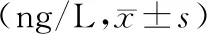
表3 2组功能性消化不良患者胃肠激素水平比较
2.4 不良反应发生率及FD复发率2组患者治疗期间均未出现严重不良反应,其中对照组患者中出现2例腹泻,1例皮疹,发生率3.33%;观察组患者中出现1例腹泻,2例皮疹,1例头晕,发生率4.49%。2组之间比较χ2=0.161,P=0.689。随访观察6个月,对照组FD复发率为11.11%(10/90),观察组FD复发率为3.37%(3/89),组间比较χ2=3.981,P=0.046。
3 讨论
现代西医认为FD的发生多与胃肠运动障碍、内脏感觉过度敏感、Hp感染、胃肠激素分泌异常、精神心理因素等。在治疗中多采用抗Hp、抑酸、促胃肠动力药等治疗。多潘立酮片是常用的促胃肠动力药,能增强患者的胃肠动力,促进胃排空,缓解患者的早饱、餐后饱胀、反酸等症状。雷贝拉唑是质子泵抑制剂,有助于抑制胃酸分泌,保护胃黏膜,与多潘立酮片联合应用能促进FD患者临床症状缓解。但是由于本次研究中的FD患者病程较长,病情迁延不愈,单纯的西药治疗难以达到满意的治疗效果,容易导致FD的反复发作。
中医学将FD归属到“胃痞”范畴中,认为病位主要在中焦脾胃,并与其他脏腑存在一定联系,病因多为感受外邪、饮食不节、情志内伤、劳累过度、先天禀赋不足等导致中焦气机不畅、脾胃升降失司[4]。胃是水谷之海,主食物的收纳腐熟,脾主食物的运化,两脏腑同居中焦。脾气主升,胃气主降,两者相互配合对全身气机升降起到枢纽作用。但是当感受外邪、痰湿、饮食不节等因素的影响,可能影响中焦脾胃功能,导致脾胃运化失司,致清阳不升、浊阴不降,聚集于中焦而发为痞满[5,6]。脾胃湿热型是东港市中心医院收诊的胃痞患者中最常见的证型,古代医家从湿热论治此病已有上千年的历史,现代医家认为湿热之邪积滞于中焦脾胃,导滞气机不畅,影响正常气化功能,治疗中需祛湿、调气并重,佐以清热药物治疗[7]。本次研究对患者进行1个月的健脾消积颗粒治疗,方中茵陈为君药,具有清热除湿之效,擅长清利中焦脾胃之湿热。厚朴、枳实、蒲公英、连翘为臣药,能助推君药的清热除湿之效。厚朴能燥湿行气、消积除痞,对于痰湿中阻、腹胀便秘效果肯定。枳实归脾胃经,能消积导滞、破气除痞,对于脾胃湿热型FD患者的脘腹胀满、早饱等症状有显著疗效。蒲公英具有清热解毒利湿之效,既能泻胃火,又不损伤脾土,对于中焦湿热效果肯定。连翘具有清热散结之效,能祛除手足少阳、手阳明经湿热。莪术、大黄、槟榔、檀香为佐药,莪术归肝经、脾经,具有破血行气、消积止痛之效,对改善饮食积滞引起的脘腹胀满等症状疗效肯定。大黄具有清热泻火、泻下攻积之效,加入大黄能增强本方泻热通腑之效,并改善脾胃运化功能。槟榔归胃经、大肠经,具有消积止痛之效。檀香具有行气温中、开胃止痛之效,能调理中焦气机,改善纳差;且能制约方中的清热药物,避免药物过于寒凉损伤脾胃。全方诸药合用具有清热除湿、行气消痞之效,调理中焦脾胃,使湿热得祛、痞满得消。本结果显示:观察组总有效率高于对照组,且中医证候积分低于对照组,P<0.05;观察组胃动素、促胃泌素均高于对照组,血管活性肽、胆囊收缩素水平均低于对照组,P<0.05;在常规西药的基础上应用健脾消积颗粒治疗能改善胃肠激素分泌,增强胃肠动力,促进临床症状缓解。2组的不良反应发生率差异无统计学意义,但观察组随访6个月FD复发率低于对照组,P<0.05,中西医结合疗法的远期疗效肯定。
综上所述,健脾消积颗粒联合常规西药治疗脾胃湿热型FD效果确切,利于改善胃肠激素分泌,增强胃肠动力,促进患者临床症状缓解,预防FD反复发作,值得推广。

