扶正抗癌Ⅱ方联合自血穴注治疗晚期肺癌癌因性疲乏的临床观察*
余锡贺 陈健英 林卉 金军
肺癌属于临床上最为常见的呼吸系统恶性肿瘤,具有较高的发病率及死亡率,且随着近年来人们生活方式及生活环境的日益改变逐渐恶化,该病的发病率正呈逐年攀升趋势。此病在发病早期隐匿性较强,患者一经确诊大都已是中晚期,较易丧失手术根治时机,预后普遍不良。癌因性疲乏主要是指与癌症或癌症治疗密切相关的一种主观的、痛苦的躯体、情感或认知方面的疲惫感,严重影响患者的生存质量及临床治疗效果[1]。故此,寻求一种安全有效的治疗晚期肺癌患者癌因性疲乏手段显得尤为重要。中医学以“扶正祛邪”为治疗大法,按照患者的临床症状辨证施治,扶助正气,调整阴阳,继而改善患者疲乏症状,最终达到提升生活质量的目的[2]。另外,自血穴注治疗作为中医外治法之一,其在缓解患者疲乏症状方面的效果已有相关研究证实[3]。但有关该治疗方式对晚期肺癌癌因性疲乏的研究较少。鉴于此,本文通过研究扶正抗癌Ⅱ方联合自血穴注治疗晚期肺癌癌因性疲乏的临床效果,以期为晚期肺癌癌因性疲乏临床治疗方案的选择提供支持,现做以下报道。
1 资料与方法
1.1 一般资料
选取2018年1月-2020年1月于广东省中西医结合医院肿瘤科门诊及住院部治疗的晚期肺癌癌因性疲乏患者90例。西医诊断标准:与文献[4]《国际疾病分类(ICD-10)的应用》中所制定的癌因性疲乏相关诊断标准相符。中医诊断标准参照《中药新药临床研究指导原则》中相关诊断标准描述,具备下述2项主症和1项次症即可诊断,(1)主症:气短、乏力、脉虚、神疲;(2)次症:自汗、懒言、舌淡[5]。纳入标准:(1)符合上述诊断标准;(2)均经病理组织检查确诊为肺癌,TNM分期为Ⅲ、Ⅳ期;(3)均为成年人;(4)KPS评分 >50分;(5)已接受1个月以上的化疗,且预计生存期>3个月。排除标准:(1)心、肝、肾等发生严重病变;(2)妊娠期或哺乳期女性;(3)正接受精神刺激剂和/或中枢兴奋剂治疗;(4)合并严重感染、免疫性疾病;(5)研究期间因故失访或退出。按随机数字表方法将患者分成联合治疗组、扶正抗癌组及空白对照组,每组30例。其中联合治疗组,男18例,女12例;年龄37 ~88岁,平均(62.18±10.62)岁;TNM分期:Ⅲ期14例,Ⅳ期16例。扶正抗癌组,男17例,女13例;年龄38 ~87岁,平均(62.23±10.59)岁;TNM分期:Ⅲ期13例,Ⅳ期17例。空白对照组,男17例,女13例;年龄35 ~89岁,平均(61.42±10.81)岁;TNM分期:Ⅲ期11例,Ⅳ期19例。各组上述资料比较,差异无统计学意义(P>0.05),有可比性。本研究经医院伦理委员会批准,患者对本研究知情并签署同意书。
1.2 方法
所有受试者均予以必要的支持治疗及对症治疗,疼痛严重者予以止痛干预,严重营养不良者予以营养支持等。空白对照组仅提供必要的基础支持治疗及对症处理,严禁饮酒、喝浓茶及辛辣食物,连续干预8周。扶正抗癌组则在必要支持治疗基础上增用扶正抗癌Ⅱ方治疗。方药组成如下:党参、白术、茯苓、浙贝母各15 g,五爪金龙、山海螺、薏苡仁各30 g,法半夏、制仙茅、菝葜各10 g,陈皮、青皮、杜衡各5 g。1剂/d,加水500 ml,以文火煎成250 ml,于早晚各1次饭后1 h分次服用。严禁饮酒、喝浓茶及辛辣食物,连续干预8周。联合治疗组则于扶正抗癌组的基础上增用自血穴注治疗。主要是参照李俊雄教授《经络注血疗法治疗哮喘》制定,首先定位取穴足三里,常规消毒处理后抽取肘静脉血3 ml,随后快速将装有静脉血注射器刺入上述穴位,深度以0.6 cm为宜。微微抽插至得气为止,回抽无血时将静脉血缓慢注入穴位。双侧足三里各注血1.5 ml。注射过程中若遇阻力可适当调整针头方向,保证血液注射入穴位。注射完毕后迅速拔针,以消毒棉签按压片刻。2次/周,连续干预7周。
1.3 观察指标及评价标准
对比治疗前后各组的疲劳程度、生活质量、IL-6水平、T细胞亚群、血清皮质醇水平、中医症候积分。疲劳程度的评估通过Piper疲乏自评量表(PFS)实现,涵盖感觉、情绪、认知及行为4个维度,共22个条目,每个条目计分0 ~10分,得分越高预示疲乏越明显[6]。生活质量主要是以欧洲癌症治疗研究组织生命质量测定量表(QLQ-C30)实现,主要涵盖身体功能、认知功能及不适症状3个维度,共有30个条目,每个维度的原始得分转换成0 ~100分,身体功能、认知功能评分越高,预示生活质量越佳,不适症状评分越高预示相关症状越严重[7]。IL-6及血清皮质醇水平的检测通过酶联免疫吸附法完成,以试剂盒的说明书为准,购自深圳晶美公司。其中IL-6正常范围为0.373 ~0.463 ng/L,皮质醇正常范围为100 ~400 nmol/L。T细胞亚群采用流式细胞术检测,相关指标包括CD3+、CD4+、CD8+,并计算CD4+/CD8+。中医症状评价主要是参照《中药新药临床研究指导原则》完成,按照各症状在症候积分中的权重,赋予相应分值,继而实现对疗效的评价。其中主要内容包括倦怠乏力、气短懒言、五心烦热、失眠及腰膝酸软等5个症状,按照症状无、轻度、中度、重度分别计分0、1、2、3分,总分范围0 ~15分,得分越高预示临床症状越严重。
1.4 统计学处理
2 结果
2.1 三组治疗前后疲劳程度及中医症候积分对比
治疗前,三组疲劳程度评分及中医症候积分比较,差异无统计学意义(P>0.05);治疗后,联合治疗组、扶正抗癌组的疲劳程度评分及中医症候积分均明显低于空白对照组,且联合治疗组低于扶正抗癌组,差异均有统计学意义(P<0.05),见表1。
表1 三组治疗前后疲劳程度及中医症候积分对比[分,(±s)]
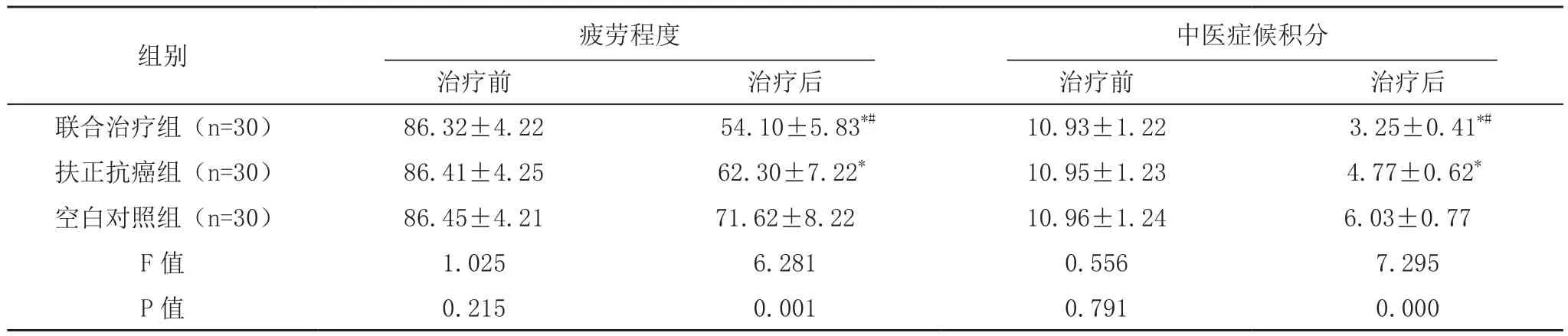
表1 三组治疗前后疲劳程度及中医症候积分对比[分,(±s)]
*与空白对照组治疗后比较,P<0.05;#与扶正抗癌组治疗后比较,P<0.05。
组别 疲劳程度中医症候积分治疗前 治疗后 治疗前 治疗后联合治疗组(n=30) 86.32±4.22 54.10±5.83*# 10.93±1.22 3.25±0.41*#扶正抗癌组(n=30) 86.41±4.25 62.30±7.22* 10.95±1.23 4.77±0.62*空白对照组(n=30) 86.45±4.21 71.62±8.22 10.96±1.24 6.03±0.77 F值 1.025 6.281 0.556 7.295 P值 0.215 0.001 0.791 0.000
2.2 三组治疗前后生活质量对比
治疗前,三组身体功能、认知功能及不适症状评分比较,差异无统计学意义(P>0.05);治疗后,联合治疗组、扶正抗癌组的身体功能、认知功能评分较空白对照组高,不适症状评分较空白对照组低,联合治疗组身体功能、认知功能评分较扶正抗癌组高,不适症状评分较较扶正抗癌组低,差异均有统计学意义(P<0.05),见表2。
表2 三组治疗前后生活质量对比[分,(±s)]
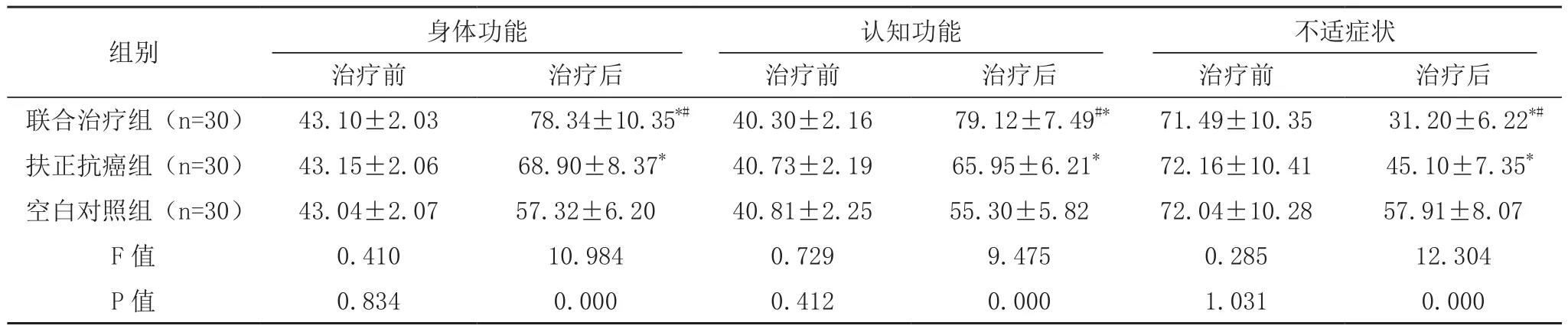
表2 三组治疗前后生活质量对比[分,(±s)]
*与空白对照组治疗后比较,P<0.05;#与扶正抗癌组治疗后比较,P<0.05。
组别 身体功能 认知功能 不适症状治疗前 治疗后 治疗前 治疗后 治疗前 治疗后联合治疗组(n=30) 43.10±2.03 78.34±10.35*# 40.30±2.16 79.12±7.49#* 71.49±10.35 31.20±6.22*#扶正抗癌组(n=30) 43.15±2.06 68.90±8.37* 40.73±2.19 65.95±6.21* 72.16±10.41 45.10±7.35*空白对照组(n=30) 43.04±2.07 57.32±6.20 40.81±2.25 55.30±5.82 72.04±10.28 57.91±8.07 F值 0.410 10.984 0.729 9.475 0.285 12.304 P值 0.834 0.000 0.412 0.000 1.031 0.000
2.3 三组治疗前后血清IL-6及皮质醇水平对比
治疗前,各组血清IL-6及皮质醇水平比较,差异无统计学意义(P>0.05);治疗后,联合治疗组、扶正抗癌组的IL-6及皮质醇水平较空白对照组低,且联合治疗组较扶正抗癌组低,差异均有统计学意义(P<0.05),见表 3。
表3 三组治疗前后血清IL-6及皮质醇水平对比(±s)
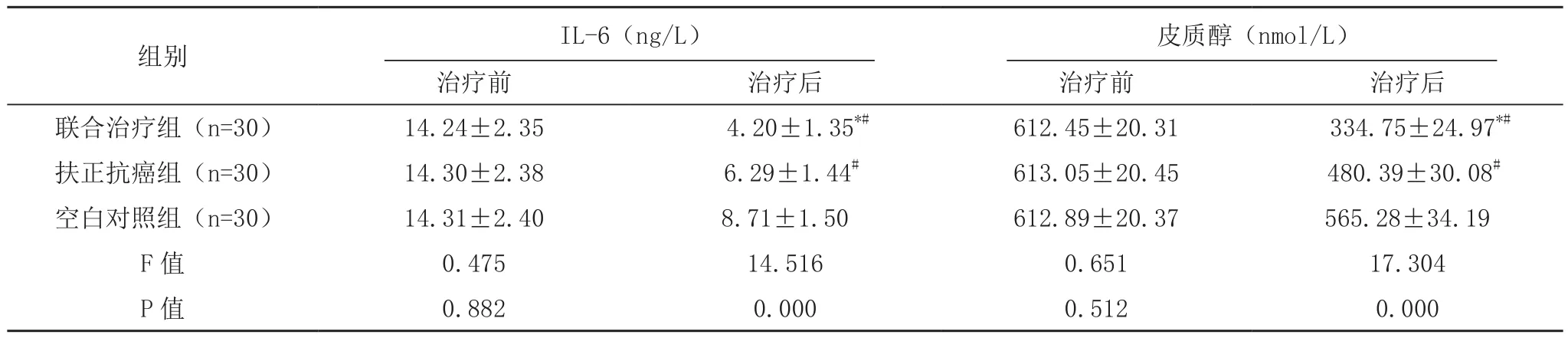
表3 三组治疗前后血清IL-6及皮质醇水平对比(±s)
*与空白对照组治疗后比较,P<0.05;#与扶正抗癌组治疗后比较,P<0.05。
组别 IL-6(ng/L) 皮质醇(nmol/L)治疗前 治疗后 治疗前 治疗后联合治疗组(n=30) 14.24±2.35 4.20±1.35*# 612.45±20.31 334.75±24.97*#扶正抗癌组(n=30) 14.30±2.38 6.29±1.44# 613.05±20.45 480.39±30.08#空白对照组(n=30) 14.31±2.40 8.71±1.50 612.89±20.37 565.28±34.19 F值 0.475 14.516 0.651 17.304 P值 0.882 0.000 0.512 0.000
2.4 三组治疗前后T淋巴细胞亚群水平对比
治 疗 前, 各 组 CD3+、CD4+、CD4+/CD8+、CD8+水平比较,差异无统计学意义(P>0.05);治疗后,联合治疗组及扶正抗癌组的CD3+、CD4+、CD4+/CD8+水平明显高于空白对照组,且联合治疗组高于扶正抗癌组,而CD8+明显低于空白对照组,且联合治疗组低于扶正抗癌组,差异均有统计学意义(P<0.05),见表 4。
表4 三组治疗前后T淋巴细胞亚群水平对比(±s)
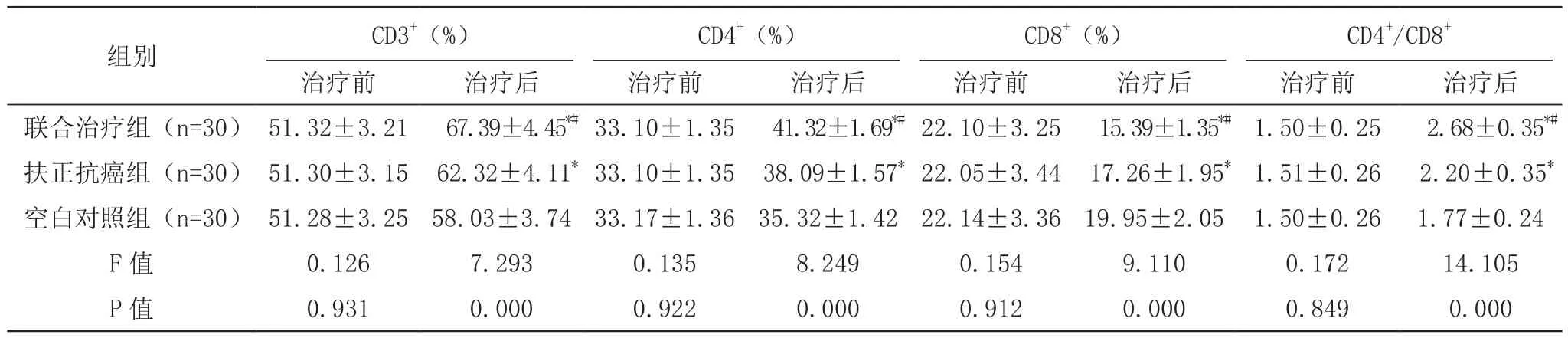
表4 三组治疗前后T淋巴细胞亚群水平对比(±s)
*与空白对照组治疗后比较,P<0.05;#与扶正抗癌组治疗后比较,P<0.05。
组别 CD3+(%)CD4+(%)CD8+(%)CD4+/CD8+治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前 治疗后联合治疗组(n=30) 51.32±3.21 67.39±4.45*#33.10±1.35 41.32±1.69*#22.10±3.25 15.39±1.35*#1.50±0.25 2.68±0.35*#扶正抗癌组(n=30) 51.30±3.15 62.32±4.11*33.10±1.35 38.09±1.57*22.05±3.44 17.26±1.95*1.51±0.26 2.20±0.35*空白对照组(n=30) 51.28±3.25 58.03±3.74 33.17±1.36 35.32±1.42 22.14±3.36 19.95±2.05 1.50±0.26 1.77±0.24 F值 0.126 7.293 0.135 8.249 0.154 9.110 0.172 14.105 P值 0.931 0.000 0.922 0.000 0.912 0.000 0.849 0.000
3 讨论
癌因性疲乏多见于放化疗及癌症进展中,尤其多见于晚期癌症人群,其对患者造成的痛苦相较于恶心呕吐、失眠及疼痛等症状更为明显,且在一定程度上对患者的日常生活、工作造成了负面影响。迄今为止,关于癌因性疲乏的具体发病机制尚未存在一定的争议,目前普遍认为可能是多因素共同作用所致[8]。目前普遍认为,癌因性疲乏的治疗重点应为运动、物理治疗、心理疏导及营养支持等非药物治疗治疗[9]。中医认为,癌因性疲乏当属“虚劳”范畴,现代中医学家认为肿瘤因虚而发,邪留致实,因实致虚,循环往复,乃致邪盛正衰。故此,脏腑虚损、阴阳失调等可能是癌因性疲乏的病机,临床治疗当以扶正法治病为本[10]。
本文结果发现,联合治疗组、扶正抗癌组治疗后的疲劳程度评分及中医症候积分均明显低于空白对照组,且联合治疗组低于扶正抗癌组(P<0.05)。这提示了联合治疗组方案治疗晚期肺癌癌因性疲乏的临床效果较佳。究其原因,扶正抗癌Ⅱ方中党参、白术、五爪金龙及制仙茅属于君药,具有健脾益气、温肾壮阳等作用,其中五爪金龙为岭南特色药材,入肺经,性缓益气而不作火,补气且不提气,扶正而不碍邪,可化湿行气,四种君药联用可发挥补益先后天之本作用,继而达到扶助正气之功效。茯苓、薏苡仁、法半夏、浙贝母、山海螺、菝葜、杜衡均为臣药,其中茯苓与薏苡仁具有甘淡利湿,渗湿助运,走而不守,有助于君药白术提升健脾助运功效;法半夏、浙贝母、山海螺、菝葜、杜衡联合因公具有燥湿化痰及消痞散结的功效;陈皮与青皮属于佐药,可发挥理气破气功效,理气行滞,气顺痰消,促使该方补而不滞,兼备扶正、抗邪之效[11-12]。而自血穴注治疗可通过增强针感提升穴位对人体的调节作用,且足三里穴属于三焦下合穴,取穴方便,具有较高的安全性,有助于患者临床症状、体征的改善。此外,联合治疗组、扶正抗癌组治疗后的生活质量各项评分明显优于空白对照组,且联合治疗组优于扶正抗癌组(P<0.05)。这表明了联合治疗组干预可有效提升患者的生活质量。分析原因,扶正抗癌Ⅱ方与自血穴注治疗在改善患者临床症状方面具有协同作用,继而有效减轻了癌因性疲乏对患者造成的影响,进一步促进生活质量的改善。另外,联合治疗组、扶正抗癌组治疗后的IL-6、皮质醇水平均明显低于空白对照组,且联合治疗组低于扶正抗癌组(P<0.05)。与此同时,联合治疗组及扶正抗癌组治疗后的CD3+、CD4+、CD4+/CD8+明显高于空白对照组,且联合治疗组高于扶正抗癌组,而CD8+明显低于空白对照组,且联合治疗组低于扶正抗癌组(P<0.05)。这反映了联合治疗组干预方式在改善患者炎症反应和免疫功能方面的效果较佳。究其原因,扶正抗癌Ⅱ方中存在多种补益类中药,其中所含的多糖和糖苷类物质具有显著的改善淋巴细胞功能及T细胞亚群的免疫失衡状态作用。而自血穴注治疗可有效刺激患者穴位,继而通过神经-内分泌-免疫网络系统途径,刺激中枢神经递质的释放,从而促进细胞因子分泌,最终实现了对机体免疫系统的调控,达到改善患者炎症免疫指标水平的目的。
综上所述,扶正抗癌Ⅱ方与自血穴注治疗联合应用于晚期肺癌癌因性疲乏中的效果较佳,有助于患者生活质量及免疫功能的改善。

