微创下置管抽吸液化引流术与保守治疗高血压脑出血患者的效果对比
张卫健
北京市丰台中西医结合医院神经外科,北京 100072
高血压性脑出血是高血压的严重并发症之一,是神经外科常见的急性和严重疾病,病情严重时,患者会出现意识、语言、功能障碍,甚至死亡,生活质量严重下降[1-2]。目前临床采用保守治疗以及外科治疗,保守治疗虽然可以在一定程度上减少患者的病死率,但是这种疾病的预后并不理想,治疗有较大的局限性。对于高血压脑出血患者,特别是高龄患者来说,高血压性脑内出血的微创外科治疗方法可以减少对患者的身体及神经功能的损伤,具有良好的适用前景[3-4]。该次研究选取2013年1月—2020年1月在该院接受治疗的100例高血压脑出血患者为研究对象,主要分析高血压脑出血患者使用微创下置管抽吸液化引流术与保守治疗的临床应用效果。现报道如下。
1 资料与方法
1.1 一般资料
选择该院收治的100例高血压脑出血患者作为研究对象,随机分为观察组和常规组,各50 例。纳入标准:影像学符合高血压脑出血患者;对该次研究所用药物无过敏史者;对该次研究知情同意者。排除标准:合并心脑血管疾病或恶性肿瘤者;合并传染性疾病或感染者;有精神方面障碍者。其中观察组男32 例,女18 例;年龄51~63 岁,平均(59.24±2.18)岁;脑出血量19~25 mL,平均(22.45±2.17)mL。常规组男22 例,女28 例;年龄55~65 岁,平均(60.91±2.47)岁;脑出血量18~28 mL,平均(21.92±2.97)mL。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。该研究经过医院医学伦理委员会的批准。
1.2 方法
常规组采用保守治疗,入院后及时采取措施控制出血及患者颅内压、血压,同时保护脑细胞,预防水电解质失衡等并发症,并进行常规药物干预,包括甘露醇(国药准字H32026395)、呋塞米(国药准字H11020844)降血压,根据头颅CT 调整脱水剂的用量。
观察组使用微创下置管抽吸液化引流术进行治疗,具体为:头颅CT 确定出血部位,选择血肿最大层,确定穿刺点和穿刺路径。选择相应的电钻驱动YL-1型颅内血肿穿刺针进行常规穿刺,用电钻依次插入头皮、颅骨和硬脑膜。完成操作后,电钻被取出。继续将针头插入血肿内,并连接引流管。然后选用10 mL注射器缓慢抽取30%~40%的血肿,连接针式粉碎器高压注射冲洗血肿腔3次。冲洗液颜色变浅后,注入20 000~40 000 U 尿激酶(国药准字H20113006),夹闭引流管约4 h,根据患者情况引流1~3次。根据CT残余血肿体积检测结果,血肿体积<10 mL 且颅内压稳定时可拔管,根据病情可插管3~5 d。术后进行抗感染、控制血压、预防应激性溃疡等常规治疗。
1.3 观察指标
①神经功能缺损(NIHSS)评分,判断标准:共35项,每项0~4 分,得分越高神经功能缺损程度越重;BI指数评分,评分标准为;总分为100分,共10项条目,10 分/条,得分越高表示自理能力越好。②并发症发生情况,包括尿路感染、肺部感染、消化道出血和静脉血栓形成。③治疗前后的血清IL-6 以及NSE水平。④治疗效果判定标准:患者意识清醒,能够进行正常生活,肢体肌力≥Ⅲ级为治愈;患者意识轻微模糊,肢体肌力≤Ⅲ级为有效;患者意识严重模糊,身体各项指标无改善,甚至出现恶化现象为无效。总有效率=(治愈例数+有效例数)/总例数×100.00%。
1.4 统计方法
采用SPSS 24.0统计学软件进行数据处理,符合正态分布的计量资料以(±s)表示,组间差异比较采用t检验;计数资料以[n(%)]表示,组间差异比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者神经功能缺损评分以及BI评分比较
治疗前,两组NIHSS 以及BI 评分比较,差异无统计学意义(P>0.05);治疗后,观察组患者的NIHSS评分以及BI指数评分优于常规组,差异有统计学意义(P<0.05),见表1。
表1 两组患者治疗前后的NIHSS评分以及BI指数评分对比[(±s),分]Table 1 Comparison of NIHSS scores and BI index scores before and after treatment between the two groups of patients[(±s),points]
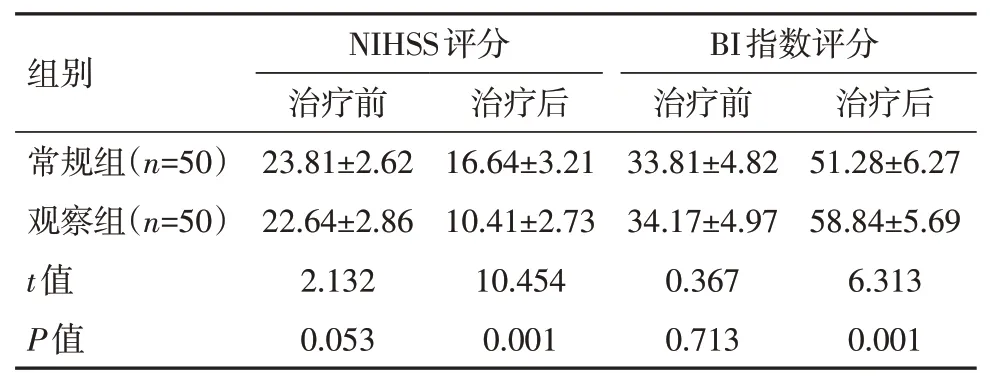
表1 两组患者治疗前后的NIHSS评分以及BI指数评分对比[(±s),分]Table 1 Comparison of NIHSS scores and BI index scores before and after treatment between the two groups of patients[(±s),points]
?
2.2 两组患者并发症发生率比较
观察组患者并发症发生率明显低于常规组,差异有统计学意义(P<0.05),见表2。

表2 两组患者并发症发生情况对比[n(%)]Table 2 Comparison of complications between the two groups of patients[n(%)]
2.3 两组患者血清IL-6以及NSE水平比较
治疗前,两组血清IL-6 及NSE 水平比较,差异无统计学意义(P>0.05),治疗后观察组患者的血清IL-6及NSE水平较常规组明显降低,差异有统计学意义(P<0.05),见表3。
表3 两组患者治疗前后的血清水平对比[(±s),ng/L]Table 3 Comparison of serum levels before and after treatment in the two groups of patients[(±s),ng/L]
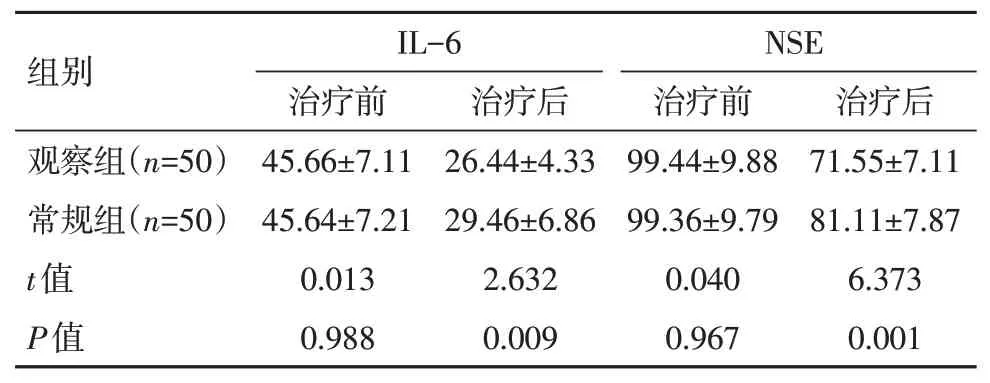
表3 两组患者治疗前后的血清水平对比[(±s),ng/L]Table 3 Comparison of serum levels before and after treatment in the two groups of patients[(±s),ng/L]
?
2.4 两组患者治疗有效率比较
观察组患者治疗后的总有效率明显高于常规组,差异有统计学意义(P<0.05),见表4。
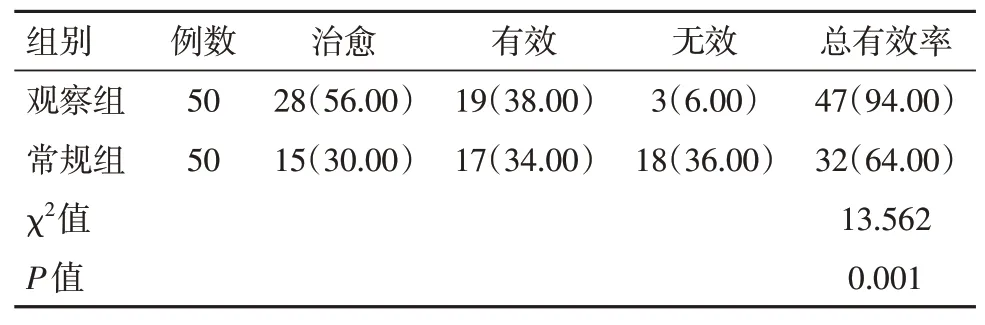
表4 两组患者治疗有效率对比[n(%)]Table 4 Comparison of the effective rates of treatment between the two groups of patients[n(%)]
3 讨论
目前,保守治疗和微创穿刺是最常用的高血压脑出血的治疗方法[5-6]。保守治疗根据患者情况常规药物治疗,如降低血压、减轻水肿、止血、并发症的预防[7-8]。高血压脑出血的治疗效果与去除颅内血肿有很大关系,因此有效的血肿清除术对高血压脑出血能起到良好的治疗效果。随着微创技术的发展,微创引流广泛应用于高血压脑出血的治疗[9-10]。该研究结果发现,治疗前,两组患者NIHSS 评分、BI评分、血清IL-6、NSE 水平比较,差异无统计学意义(P>0.05);治疗后,应用微创下置管抽吸液化引流术观察组患者神经功能缺损(10.41±2.73)分及BI指数评分(58.84±5.69)分显著优于常规组(16.64±3.21)分、(51.28±6.27)分(P<0.05)。王晓东等[11]学者,在研究中表示,观察组患者的NIHSS评分以及BI指数评分分别为(10.21±2.47)分,(57.31±5.29)分,明显优于对照组NIHSS评分的(16.92±3.89)分以及BI指数评分的(51.26±6.87)分(P<0.05),与该次研究结果一致。
IL-6 是T 细胞激活的免疫调节因子,介导炎症反应[12-13]。NSE 是糖酵解途径中发挥重要作用的烯醇化酶,脑组织受损时NSE 可释放到血液中,与高血压脑出血患者的炎症反应程度密切相关。该研究中观察组患者的血清IL-6(26.44±4.33)ng/L、NSE(71.55±7.11)ng/L 水平较常规组中的IL-6(29.46±6.86)ng/L、NSE(81.11±7.87)ng/L明显降低(P<0.05)。陈岷辉等[14]学者的研究中,采用微创引流术进行治疗的观察组患者治疗后血清IL-6(26.47±4.45)ng/L,NSE 水平为(71.59±7.26)ng/L,与治疗后对照组的(29.43±6.89)ng/L以及(81.22±7.97)ng/L相比明显改善(P<0.05),该数据与该次研究结果也一致。并且该次研究显示,观察组患者的并发症发生率及治疗总有效率均优于常规组(P<0.05),提示微创引流更适合高血压脑出血患者。
综上所述,高血压脑出血患者使用微创下置管抽吸液化引流术能够改善神经功能缺损评分以及BI 指数评分,改善患者的血清IL-6、NSE 水平,降低并发症发生率。