甲状腺微小乳头状癌组织学亚型的临床病理意义及与颈部淋巴结转移的关系
杨绍时,周扬,柴慈曼,孙宁,王宏,孙宇
甲状腺癌是内分泌系统最常见的恶性肿瘤之一。近年来,由于甲状腺超声作为常规体检筛查项目,使得甲状腺肿瘤的检出率明显升高,其中微小的甲状腺癌的发病率在全球范围内呈显著上升趋势。世界卫生组织(WHO)内分泌肿瘤分册中定义甲状腺微小乳头状癌(papillary thyroid microcarcinoma,PTMC)为最大直径≤1 cm的甲状腺乳头状癌(PTC),并将其作为PTC的一个亚型。美国癌症研究所建立的监测、流行病学和最终结果(surveillance,epidemiology,and end results,SEER)数据库显示,甲状腺癌中以PTMC 患者的增长为主且增速最快,约占PTC 增量的一半[1]。当前,国内大型甲状腺肿瘤中心诊疗过程中,PTMC患者占据了主要比例。
在WHO分类中,PTC可依据形态学表现分为诸多亚型,不同组织学亚型的肿瘤生物学行为和预后差异显著[2]。其中,PTMC通常被认为是一种低风险的肿瘤,但确实存在局部复发和转移的风险[3-4]。尽管PTMC 被视为PTC 的一个亚型,但该亚型仅通过肿瘤的大小进行定义,尚未涵盖其组织学形态特征,故甲状腺肿瘤术后的病理报告往往缺少对PTMC组织学特征的进一步描述。有研究提示PTMC可能是PTC 的一种早期病变[5],因而PTMC 可能同样具有PTC 不同风险级别的组织学形态亚型特征。PTMC中的组织学亚型是否与不同的侵袭性生物学行为有关,仍然有待证实。本研究拟根据PTC 的组织学亚型和分级对PTMC的组织学特征进行更详细地划分和分级,探讨PTMC 中不同组织学亚型的临床病理特征与颈部淋巴结转移的关系。
1 对象与方法
1.1 研究对象 连续收集天津医科大学第二医院于2019年1 月—6 月收治的1 247 例PTMC 手术患者的临床病理资料。纳入标准:(1)年龄≥18岁。(2)病理学确诊PTMC。(3)行颈部淋巴结清扫。(4)无PTC 手术史和其他恶性肿瘤病史。排除标准:术前行放化疗、射频消融及其他新辅助治疗。研究纳入的患者大多在体检时发现,无明显症状。所有患者均行甲状腺叶切除或全/近全甲状腺切除联合预防性中央区颈部淋巴结清扫术,影像学检查提示有侧颈淋巴结转移的患者行治疗性侧颈淋巴结清扫术。
1.2 临床病理参数及组织病理检查 纳入评估的临床病理特征参数包括:患者的性别、年龄,肿瘤直径、是否为多灶性,美国癌症联合委员会(AJCC)临床分期(第8版),腺叶外受累[包括镜下轻微侵犯(MEE)和重度腺叶外侵犯(EEE)]、喉返神经受累、淋巴结转移(LNM,包括中央区转移和侧颈淋巴结转移)以及组织病理学类型等。所有的病理参数均按照2016版WHO的内分泌肿瘤分册确定。苏木素-伊红(HE)切片经2 名专科病理诊断医师采用双盲法进行诊断,意见不一致时经讨论后确认。
1.3 统计学方法 采用SPSS 22.0进行数据分析。采用χ2检验比较不同组织学亚型之间率的差异,多个组织学亚型之间的构成比的比较采用R×C表资料的χ2检验。采用Logistic回归分析PTMC颈部淋巴结转移的影响因素。以P<0.05为差异有统计学意义。
2 结果
2.1 PTMC 的临床病理特征 1 247 例PTMC 中,男278 例,女969 例,年龄18~74 岁,平均(45.17±10.28)岁。肿瘤直径1~10 mm,平均(5.75±1.79)mm;313例(25.1%)伴有桥本甲状腺炎;337 例(27.0%)为多灶性肿瘤;973 例具有甲状腺叶外受累(78.0%),其中960例为镜下轻微侵犯,13例为重度腺叶外侵犯(其中11 例具有喉返神经受累);AJCC 临床Ⅰ期731 例(58.6%)、Ⅱ期503 例(40.3%)、Ⅲ期13 例(1.0%);514例(41.2%)发生颈部淋巴结转移,其中中央区淋巴结转移374 例(30.0%),侧颈淋巴结转移140 例(11.2%)。
2.2 PTMC 组织学形态亚型 根据组织结构、细胞分化形态及间质反应的不同特点,研究纳入的1 247例患者具有8个组织形态学亚型,见图1。最常见的为经典乳头型871例(69.85%),其次为滤泡型273例(21.89%)。此外,还包括实性型71例(5.69%)、弥漫硬化型13 例(1.04%)、包膜内型10 例(0.80%)、高细胞型6 例(0.48%)、Warthin 瘤样型2 例(0.16%)和柱状细胞型1例(0.08%)。
根据组织学亚型在PTC 中的划分,进一步对PTMC 进行组织学分级。具有侵袭性的高级别亚型包括实性型、弥漫硬化型、高细胞型、柱状细胞型,共91 例;中级别亚型包括经典乳头型871 例和滤泡型273 例,共1 144 例;低级别亚型包括包膜内型和Warthin 瘤样型,共12 例。由于经典乳头型和滤泡型在PTMC 中占比较大,对这两类肿瘤进行单独分类。因此,可将PTMC分为4种不同级别的类别。
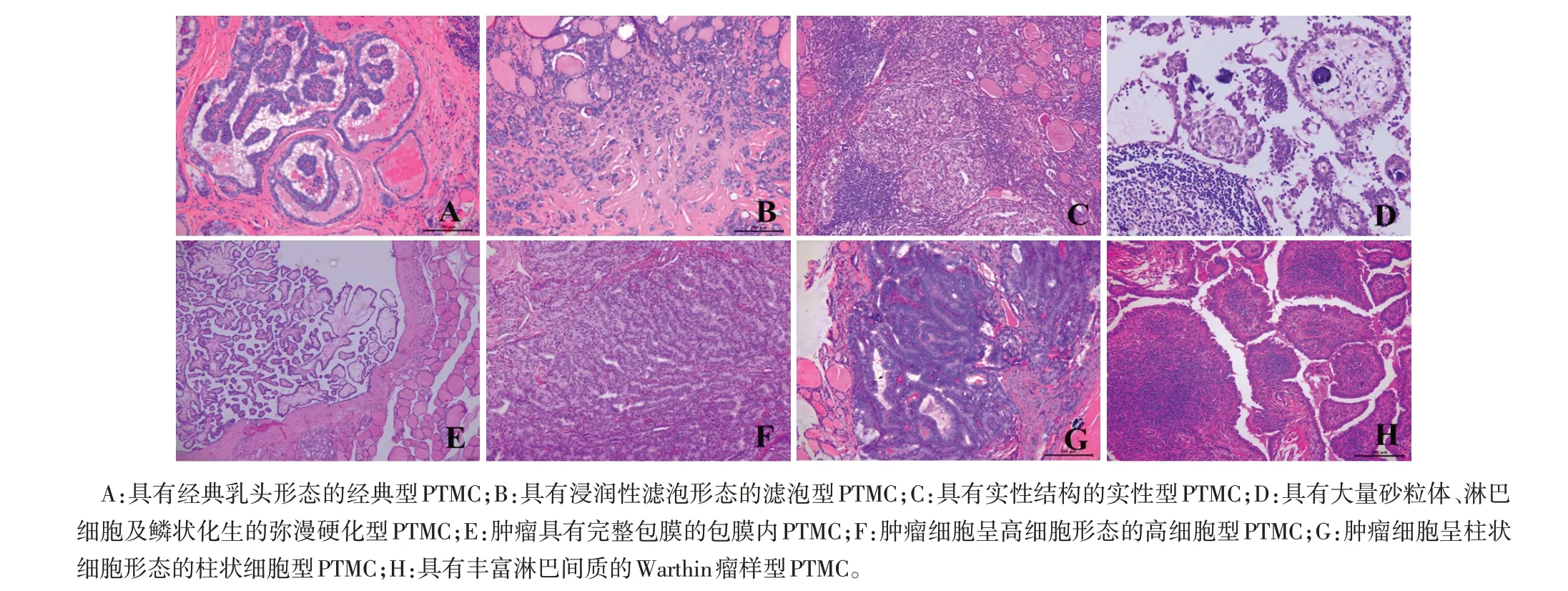
Fig.1 Morphological characteristics of histological subtypes of PTMC(HE staining,×200)图1 PTMC的组织学亚型的形态特征(HE染色,×200)
2.3 PTMC组织学亚型的临床病理分析 临床病理参数分析显示,4 种不同组织学类型的PTMC 具有不同的临床病理特征,在性别、年龄、肿瘤直径、是否伴有桥本甲状腺炎、AJCC 分期、肿瘤多灶性、腺叶外受累以及颈部淋巴结转移方面比较差异有统计学意义(均P<0.01)。甲状腺癌侵袭性参数包括甲状腺腺叶外受累和肿瘤大小在高级别亚型PTMC中比例最高,低级别亚型PTMC 中比例最低,中级别PTMC 介于两者之间,其中经典乳头型又高于滤泡型。尤其是低级别亚组和高级别亚组在患者年龄<45 岁、桥本甲状腺炎、较高AJCC 分期、肿瘤多灶性以及颈部中央区和侧颈淋巴结转移均有统计学意义(P<0.05)。对比各亚型颈部淋巴结转移情况,高级别亚型的PTMC 淋巴结转移率为62.64%(57/91),中级别PTMC(经典乳头型+滤泡型)淋巴结转移率为39.86%(456/1 144),其中,经典乳头型42.82%(373/871)高于滤泡型30.40%(83/273),而低级别亚型的PTMC 淋巴结转移率仅为8.33%(1/12)。侧颈淋巴结转移情况显示,高级别亚型的PTMC 侧颈淋巴结转移率最高为24.2%(22/91),高于经典乳头型11.3%(98/871)和滤泡型7.3%(20/273),而低级别亚型未发现侧颈淋巴结转移。见表1。
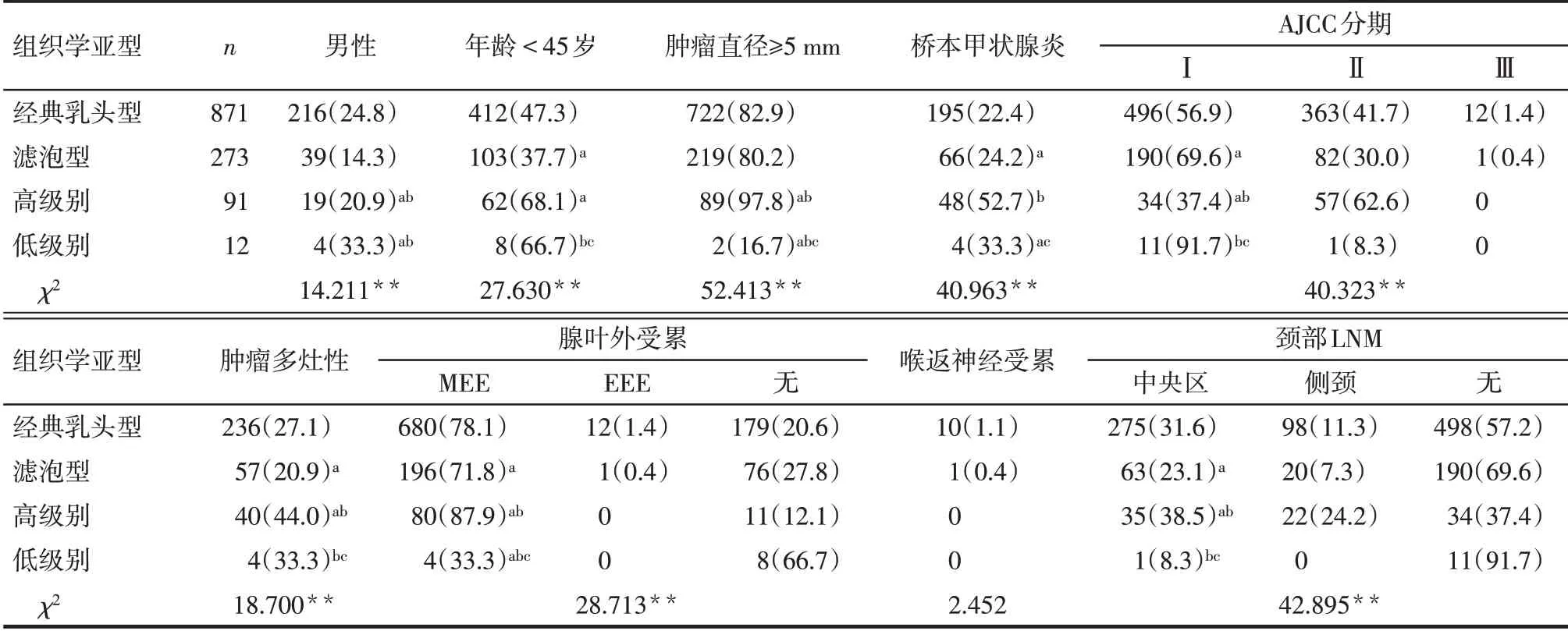
Tab.1 Clinicopathological characteristics of different histological subtypes of PTMC in 1 247 cases表1 1 247例PTMC患者不同组织学亚型的临床病理参数特征 [例(%)]
2.4 PTMC颈部淋巴结转移的影响因素分析 以发生颈部淋巴结转移(未转移=0,转移=1)为因变量,分别以性别(女=0,男=1)、年龄(≥45 岁=0,<45 岁=1)、肿瘤直径(直径<5 mm=0,直径≥5 mm=1)、桥本甲状腺炎(无=0,有=1)、肿瘤多灶性(单灶=0,多灶=1)、腺叶外受累(未受累=0,MEE=1,EEE=2)、喉返神经受累(未受累=0,受累=1)以及组织学亚型(乳头型=0,滤泡型=1,高级别=2,低级别=3)为自变量进行单因素Logistic 回归分析。结果显示,男性、年龄45 岁以下、肿瘤直径≥5 mm、肿瘤多灶性、MEE、EEE、喉返神经受累以及高级别组织学亚型是PTMC发生淋巴结转移的危险因素(均P<0.05),PTMC中滤泡亚型和低级别亚型相对于乳头型则是淋巴结转移的保护因素(均P<0.05),见表2。
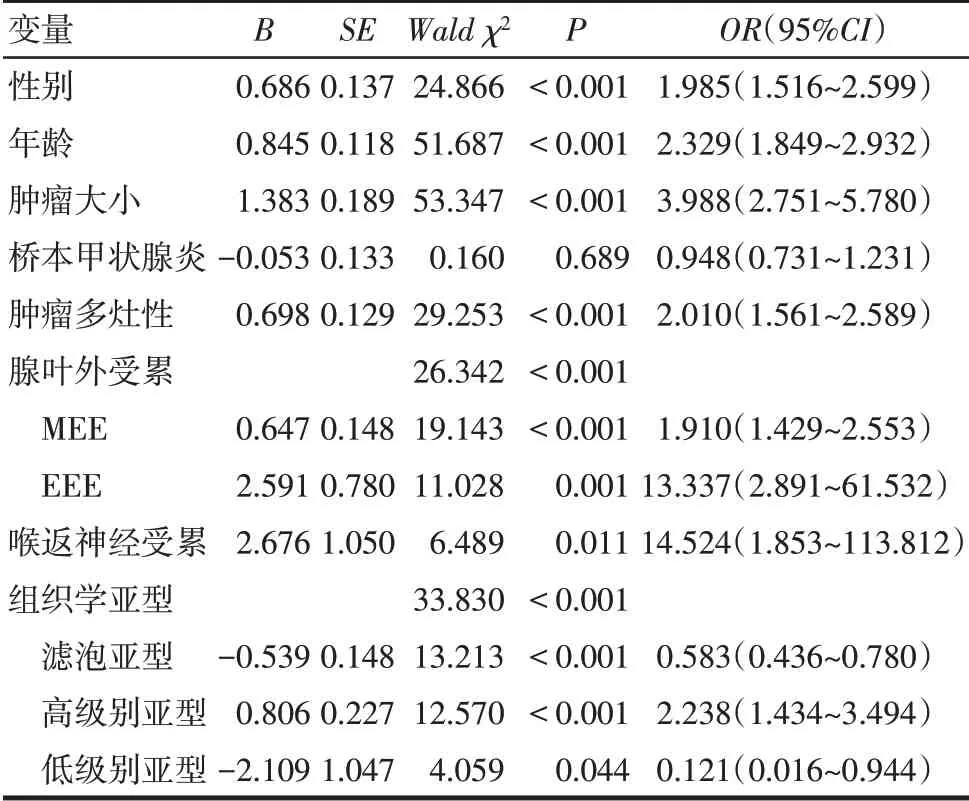
Tab.2 Univariate Logistic analysis of the correlations between clinicopathological parameters and cervical lymph node metastasis in PTMC表2 PTMC颈部淋巴结转移相关临床病理参数的单因素Logistic分析
根据单因素分析结果,将单因素P<0.1 的变量与颈部淋巴结转移进行多因素Logistic 分析。结果显示,患者男性、年龄45岁以下、肿瘤直径≥5 mm、肿瘤多灶性以及高级别组织学亚型是PTMC发生淋巴结转移的独立危险因素,PTMC 中滤泡亚型则是淋巴结转移的独立保护因素(均P<0.05),见表3。
3 讨论
WHO甲状腺肿瘤组织学分类中,将PTC分为微小型、经典型、滤泡亚型、弥漫硬化型、高细胞型及包膜内型等多个组织学类型。其中甲状腺微小乳头状癌是唯一根据肿瘤大小进行划分的亚型,并未考虑组织学形态特征的因素,组织学亚型的临床意义仍有待探讨。本研究通过对大样本PTMC临床病例的组织学形态亚型进行分类,并分析不同组织学亚型分级的PTMC的临床病理参数特征以及与颈部淋巴结转移的关系,从而阐述PTMC 的组织学亚型对临床诊治的意义。
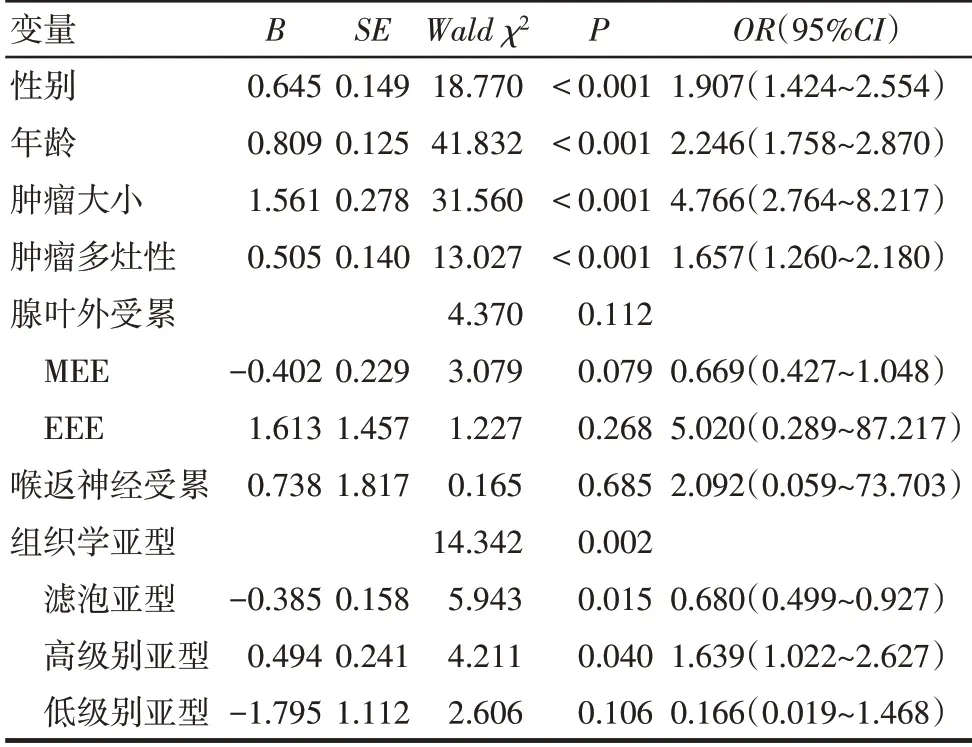
Tab.3 Multivariate Logistic analysis of the correlations between clinicopathological parameters and cervical lymph node metastasis in PTMC表3 PTMC颈部淋巴结转移相关临床病理参数的多因素Logistic分析
3.1 PTMC的组织学亚型 本研究显示,PTMC不仅可以呈现PTC 的各种组织学形态特征,而且具有相似的分布比例。与Zhi等[6]的研究一致,本研究纳入的PTMC患者中,经典乳头型最为常见,其次为滤泡型,而其他类型相对较为少见。本研究对PTMC 进行了与PTC 类似的组织学分级,将除经典型和滤泡型之外的实性型、弥漫硬化型、高细胞型等纳入PTMC 高级别亚型,将包膜内型和Warthin 瘤样型纳入低级别亚型,从而将PTMC分为4个主要组织学类别。由于最新的WHO 分类将既往的包膜内滤泡亚型归入伴有乳头状核特征的非浸润性滤泡性肿瘤[7],因此该类肿瘤未在此次研究之列。
3.2 不同组织学类型的PTMC具有不同的临床病理特点 临床病理参数分析显示,4 种不同组织学类型的PTMC 的临床病理特点各异,这与不同组织学亚型PTC生物学行为的差异类似[8]。在高级别亚型的PTMC 中表现出明显的侵袭性生物学行为,包括甲状腺外受累、肿瘤呈多灶性及较高的颈部淋巴结转移率,而低级别的PTMC 表现出良好的生物学行为,侵袭性最低。与PTC 相似,PTMC 中经典乳头型和滤泡亚型占据了绝大多数。滤泡变异型被定义为完全或几乎完全由滤泡组成的乳头状癌[7]。本研究显示,经典乳头型PTMC 的侵袭性和淋巴结转移率则要高于滤泡型PTMC。类似地,Zhi等[6]研究发现,在PTMC 的主要组织学类型中,侵袭性的生物学行为呈现经典型PTMC>滤泡型PTMC>包膜内PTMC。而本研究显示以实性型为主的少部分高级别亚型的PTMC 明显具有更高的侵袭性行为。因此,尽管高级别亚型和低级别亚型在PTMC 中占比不高,但其组织学亚型与临床侵袭性特征紧密相关,仍然有必要在PTMC 术后的病理报告中予以详细地描述,以指导后续的临床随访和诊疗策略。
3.3 不同组织学类别的PTMC诊疗随访策略存在差异 PTMC 的颈部淋巴结转移与PTMC 的手术范围和诊治策略密切相关[9]。本研究显示,性别、年龄、肿瘤直径、肿瘤的多灶性以及组织学亚型均为PTMC 患者颈部淋巴结转移的影响因素。与既往多个研究报道相似,男性、年龄<45岁、肿瘤呈多灶性及肿瘤直径较大的甲状腺癌的淋巴结转移发生率较高[4,10-12],然而大多数研究均未进一步深入探讨PTMC 组织学形态特征的临床意义。本研究发现,高级别亚型的PTMC是颈部淋巴结转移的独立危险因素之一,而滤泡亚型则是患者发生淋巴结转移的独立保护因素。因此,对于具有高级别组织学亚型的PTMC 需要加强术后的诊治和随访,而对于仅具有低级别组织亚型的PTMC患者需要防止出现过度治疗[13]。随着PTMC 发病率不断升高,2016 年我国发表了一份关于PTMC诊治的专家共识,提出了高危型PTMC的临床相关因素[14]。本研究支持组织病理学的高危亚型应被列为PTMC的高危因素之一的结论。
本研究具有一定的局限性。首先,为了明确是否有淋巴结转移,本研究纳入了切除颈部淋巴结的PTMC病例,导致本研究中PTMC的淋巴结转移率略有上升。其次,由于低级别亚组的临床实际病例数较少,组织学亚型对中央区或侧颈淋巴结转移的影响未进一步细致区分。再次,由于日常工作中对PTMC的BRAF基因实施的常规检测比例较少,因此本研究未进一步探讨PTMC 组织学亚型与BRAF V600E突变的关系。有多个研究显示该位点的突变与PTMC的侵袭性的增高有关[12,15]。
综上所述,本研究描述了PTMC 的组织病理形态以及不同组织学亚型所具有的临床病理特征。由于不同组织学亚型的PTMC在侵袭性临床病理参数上具有明显差异,并与颈部淋巴结转移密切相关,因此,临床病理报告PTMC 时有必要进一步评估其组织学亚型,为PTMC的精准治疗提供帮助。

