袖状胃切除术后病人体质量指数变化轨迹及其预测因素分析
杨宁琍 赵康 花红霞 林士波 管蔚 梁辉
肥胖导致心脑血管、内分泌代谢性疾病等,危害人类健康[1]。目前,减重手术是最有效的治疗方法之一,术后体质量指数(body mass index,BMI)降幅可达30%~40%[2-3]。袖状胃切除术(sleeve gastrectomy,SG)操作相对简单,维持消化道结构不变,减重效果良好,是我国减重手术的主流术式[4-5]。SG病人术后减重效果不尽相同,存在不同的术后BMI变化趋势,且不同BMI变化趋势的群组间也存在不同的社会人口学特征[6]。本研究借助增长混合模型提炼SG病人术后BMI变化轨迹类别,并比较不同类别病人的社会人口学特征,识别BMI下降轨迹不理想的预测因素。
对象与方法
一、对象
2017年6月~2020年6月,我院接受SG手术治疗的肥胖病人241例。纳入标准:(1)初次接受SG手术;(2)术后1、3、6、12个月随访复诊时完成体重测量。排除标准:发生了消化道出血、吻合口漏、肠梗阻等严重并发症;进行修正手术;怀孕;失访。
二、方法
收集病人社会人口学资料,以及基线、术后1、3、6、12个月随访时的BMI资料。从病历中提取以下数据:(1)年龄;(2)性别;(3)文化程度;(4)婚姻状况;(5)工作情况;(6)有无医疗保险;(7)居住地;(8)吸烟情况;(9)饮酒情况;(10)术前是否有肥胖合并症(高血压、2型糖尿病、阻塞性睡眠呼吸暂停、血脂异常、非酒精性脂肪肝)。病人的随访体质量及身高资料从身体成分测量仪(Inbody770)中获取[7]。
三、统计学分析
1.轨迹模型构建:使用Mplus8.0软件,对241例病人5个时间节点的BMI数据进行轨迹建模。建模过程采用增长混合模型(growth mixture model,GMM),用以确定具有相似术后BMI变化轨迹的亚组[8]。采用的拟合指标包括赤池信息量准则(AIC)、贝叶斯信息准则(BIC)、 entropy、 似然比检验(LMR)、自举似然比检验(BLRT)、类别概率等。AIC和BIC的值越小表示拟合模型越好,Entropy越接近1说明分类越精确,LMR、BLRT检验值小于0.05说明将模型分为n类显著优于n-1类,每个组别的类别概率应不低于5%。本研究默认从2个潜在类别模型开始拟合数据,再依次按照2个、3个潜在类别的情况增加类别数进行拟合,以此类推,在拟合过程中通过比较各个拟合指数,确定具体的潜在轨迹类别数目,并根据理论意义和参数拟合指标选择最合适的拟合模型。
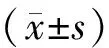
结果
241例病人中,56.8%为女性,病人平均年龄(30.73±10.46)岁,全部基线社会人口学特征及疾病相关资料见表1。
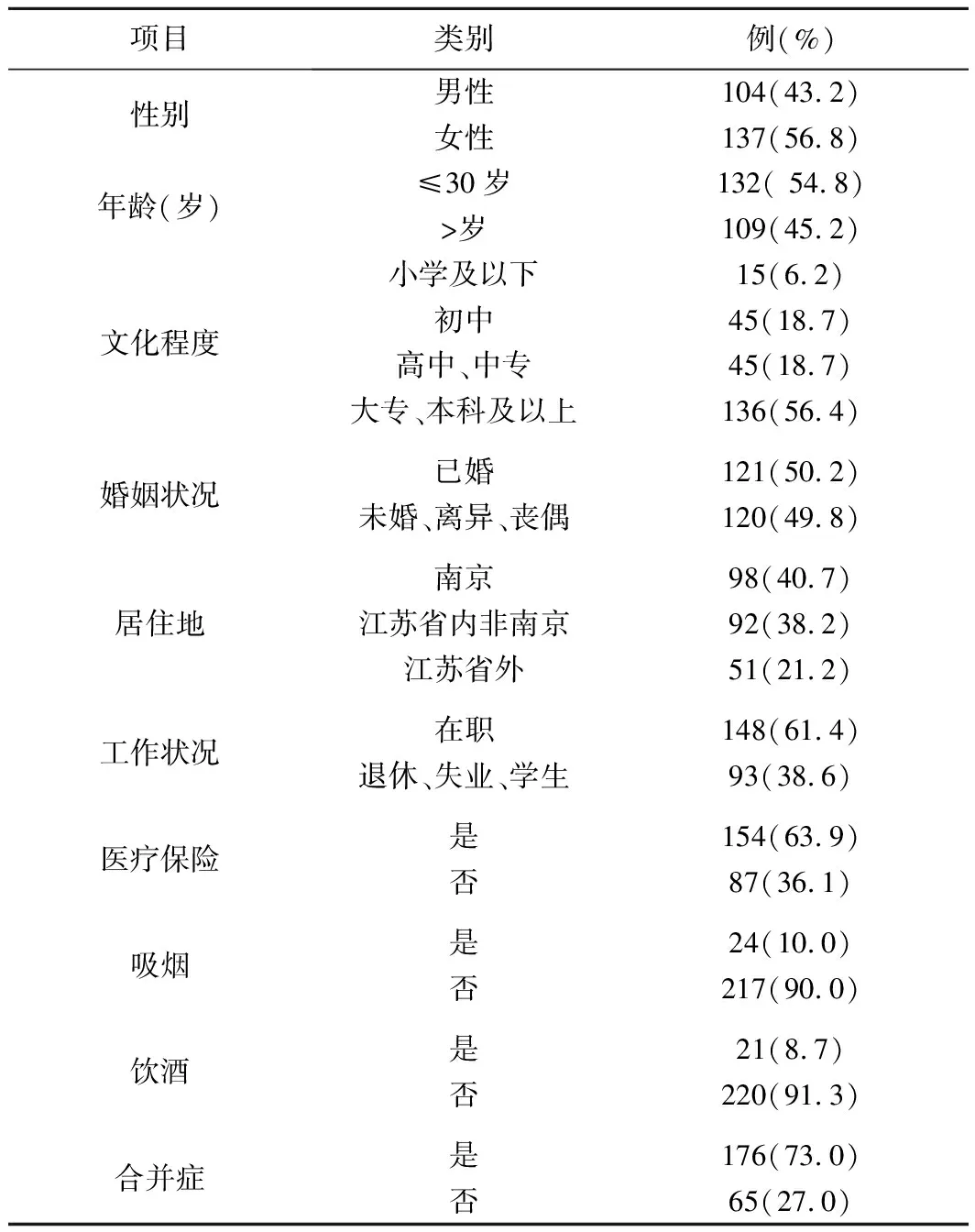
表1 病人基线资料
采用增长混合模型对病人基线、1个月、3个月、6个月、12个月时的BMI变化资料进行轨迹模型拟合。不同类别数的候选模型的拟合结果见表2。结果表明,拟合结果为2、3类时,模型LMR检验和BLRT检验均有统计学意义(P<0.05),而4类时的LMR检验结果不显著,说明根据体脂率将病人分为4类的模型不显著优于3类,因此从4类开始便不再增加类别进行拟合。相较于分为2类,分为3类的模型具有更小的AIC、BIC值以及更接近1的Entropy,且3类别模型的各类别占比均超过5%,具有分析价值。因此,最终选择3类别模型进行接下来的分析。该模型的轨迹图见图1。
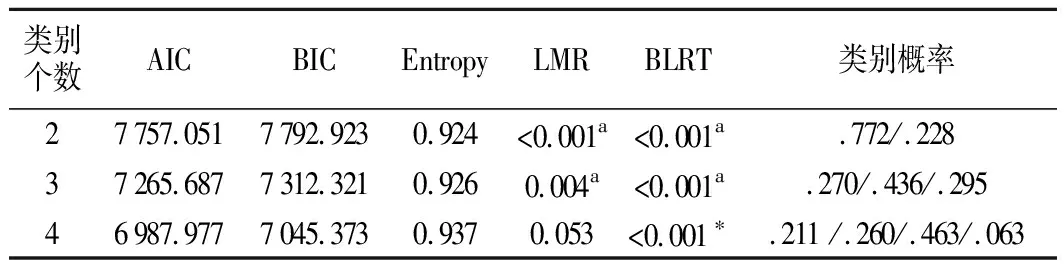
表2 模型拟合结果
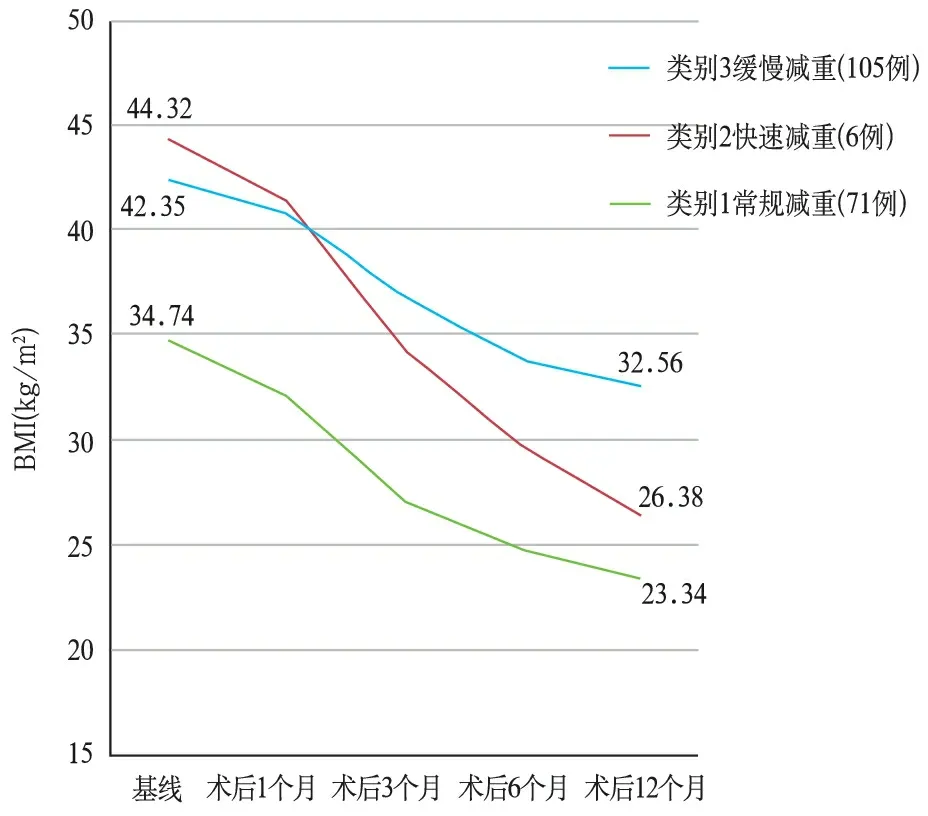
图1 三类病人BMI轨迹变化情况
第1类病人的减重速度处于中等水平,病人在基线BMI较低的同时[(34.74±3.96)kg/m2],术后1年BMI也降到了正常水平[(23.34±2.88)kg/m2],因此将其命名为常规减重组,共71例。第2类轨迹病人,虽然初始时平均BMI最高[(44.32±4.25)kg/m2],但在术后1年期间减重速度最快,且12个月时平均BMI已达到了非肥胖水平[(26.38±3.20)kg/m2],因此将该类命名为快速减重组,共65例。与第2类相反,第3类病人在术后1年期间BMI平均仅下降了9.79 kg/m2[基线时(42.35±6.51)kg/m2,12个月时(32.56±5.00)kg/m2],为3个潜在类别中BMI下降最为缓慢的类别,命名为缓慢减重组,共105例。虽然各类别病人术后1年的BMI变化趋势存在一定的差异,但总体上呈下降趋势。结合临床经验综合判断,类别3缓慢减重组为各异质性轨迹中减重效果最不理想的一组。
根据模型拟合结果将病人分为3个类别后,对其基线特征资料进行组间比较(表3)。结果不明,病人的性别、年龄、以及婚姻状况在不同BMI轨迹类别间差异存在显著性。而病人的文化程度、吸烟、饮酒情况等因素在组间差异则无统计学意义。对组间比较差异存在显著性的变量进一步配对比较,结果见表4。通过表中结果可发现,组1(常规减重)和组3(缓慢减重)的差异最为显著。从变量上来看,性别在各组间的差异最为显著,均达到了高效应,组1(常规减重)女性占比最低为26.8%,组2(快速减重)为53.8%,组3(缓慢减重)最高为79.0%;其次为婚姻状况,组3与另外两组差异也达到了高效应,组3已婚比例最高为63.8%,而另外两组则分别为36.6%(组1)和43.1%(组2);年龄主要在组1和组3间产生中等效应的差异。

表3 基线资料组间比较结果

表4 配对比较结果
讨论
SG是减重外科的主流术式,术后体重下降可以持续到1年左右。本研究中,基于增长混合模型,241例SG病人在BMI轨迹模型中被分为了3种轨迹类别(组1常规减重,组2快速减重,组3缓慢减重)。3类BMI轨迹总体趋势均下降,说明SG术后1年内的确能有效帮助病人降低体重。但最不理想的第3组病人占比达到了43.6%,这意味着仍有相当一部分病人的BMI改善效果有限。
组间比较发现,性别在轨迹类别间的差异非常显著,术后1年时BMI下降越不理想的群组,其女性比例越高。这与一项为期十年的减重手术队列研究结果一致[9],该研究也指出了女性的减重效果相较于男性更加不理想。女性存在较差的减重结局可能与多种因素有关,Dolfing等[10]指出,相较于男性,肥胖女性更加不耐受耐力运动,且男性的运动依从性也更高,而运动作为减重手术后体重控制的关键因素之一,可有效维持肌肉量和基础代谢率,从而对远期减重效果产生积极影响[11]。从心理角度出发,近年来对女性减重手术病人身心滞后状态的研究发现,尽管减重手术有效减轻了病人体重,但许多女性病人存在内部身体形象滞后于外部形象变化的情况,即女性在术后远期仍无法正确认识自身的体重变化,从而使自身的社交功能和心理健康维持在较低水平,进而影响其术后体重控制[12]。
婚姻状况方面,减重效果最不理想的第3组病人的已婚比例达到了63.8%,显著区别于另外两组,这也与多数减重领域流行病学研究结论相一致[13-14]。Ünal 等[15]研究指出,减重手术后,已婚病人的情绪化饮食水平会随着术后时间延长而逐渐增高,对病人的体重控制产生负面影响。此外,单身或离异病人的个人收入状况可能促使他们比已婚病人更早重返工作岗位,从而获得更多的活动量,且单身病人会具有更高水平的身体意向。
年龄是本研究中效应值最低的预测因素,组1的平均年龄显著大于组3,该两组病人平均年龄相差达到4.73岁,而实际上组1和组3的BMI变化趋势较为接近,主要在BMI水平上产生了较大区别。根据既往研究,年龄对病人术后减重效果的影响主要体现在年轻病人的空腹血糖和甘油三酯改善水平更为显著[16],而年长病人则在心脏代谢参数方面从手术中获益更多[17],但在BMI改善情况方面,不同年龄段的病人差异则无统计学意义。而本研究中之所以组1的平均年龄显著高于组3,可能是因为近年来随着国内生活水平的提高和生活方式的改变,年轻人群肥胖检出率激增,且年轻人群术后依从性较差[18],从而导致该群体肥胖程度越发严重[19]。此外,增长混合模型对不同潜在类别的区分会同时考虑轨迹的截距和斜率,因此该模型分析过程中,对更为年轻且BMI平均水平更高的组3群体病人进行了聚类,从而得到了上述结果。但不可否认的是,当前国内年轻人群的肥胖问题已成为焦点,而随着《中国肥胖预防与控制蓝皮书》、《儿童青少年肥胖防控实施方案》等的印发[20],该问题也将得到社会和相关部门的重视和干预。
本研究通过增长混合模型对SG病人术后1年内的BMI变化进行分析,识别出术后减重效果不同的几类病人,并根据分类对他们的基线特征资料进行比较,呈现出减重效果不理想者的基线特征,从而有助于临床识别此类病人。本研究也存在一定的局限性。首先,我们只纳入了接受SG手术的病人;第二,该研究对各预测因素的分析是通过组间差异和效应值来判断,而各预测因素与BMI之间的关系,仍需要在收集各随访时间点的完整数据后通过回归分析来探讨;最后,本研究仅回顾性分析了SG术后1年的BMI变化情况,还需要更长时间的随访来了解研究结果是否会随着时间的推移而持续下去。

