麻醉诱导期不同剂量舒芬太尼在儿童扁桃体摘除术中的应用效果及安全性观察
刁云霞,孙晓妮,李思远
(1.西安交通大学第二附属医院麻醉科,陕西 西安 710004;2.咸阳彩虹医院麻醉科,陕西 咸阳 712021)
小儿扁桃体摘除术是儿科临床上较易引起应激反应的一种术式。手术操作部位位于口咽部,易引起刺激,进而引起术中多种不良反射和苏醒期躁动,此外也可造成不同程度的口腔黏膜损伤,术后需根据患儿口咽部反射恢复情况拔管,以避免口腔分泌物倒流,引起呼吸道阻塞[1-2]。为保证手术顺利进行,术中麻醉需满足麻醉程度深、术后苏醒快等特点,因而需选用麻醉效果稳定、术中反应轻、诱导和苏醒快速的麻醉药物[3]。目前,临床上常见的镇静和镇痛药物有七氟烷、芬太尼、舒芬太尼等,但疗效和安全性存在差异[4]。七氟烷作为一种吸入麻醉剂,具有高效、麻醉苏醒迅速、可控性强等特点,临床上常用于术中麻醉维持[5]。舒芬太尼镇痛、镇静效果明显,药物消除半衰期较短,对呼吸影响小,在外科手术麻醉中应用较为广泛,但其用于小儿麻醉诱导相对较少,这可能与儿童个体差异有关,临床使用剂量尚无定论[6]。基于此,本研究将不同剂量舒芬太尼复合七氟烷麻醉应用于小儿扁桃体摘除术中,以探究其维持血流动力学稳定和降低术后躁动的适宜剂量。
1 资料与方法
1.1 一般资料 选取我院2019年9月至2020年9月行扁桃体摘除术的患儿105例为研究对象,采用简单随机法分为低剂量组(34例)、中剂量组(35例)和高剂量组(36例)。三组患儿一般资料比较差异无统计学意义(均P>0.05),见表1。病例纳入标准:①符合手术治疗指征;②美国麻醉医师协会(ASA)分级为Ⅰ、Ⅱ级;③年龄4~9岁;④近期无上呼吸道感染,未使用镇静药物。排除标准:①急性扁桃体炎正在发作;②伴有血液性疾病或凝血异常;③患有心脏、神经系统疾病。本研究符合《赫尔辛基宣言》相关伦理标准。本研究经医院伦理委员会批准,患儿家属均知情同意。
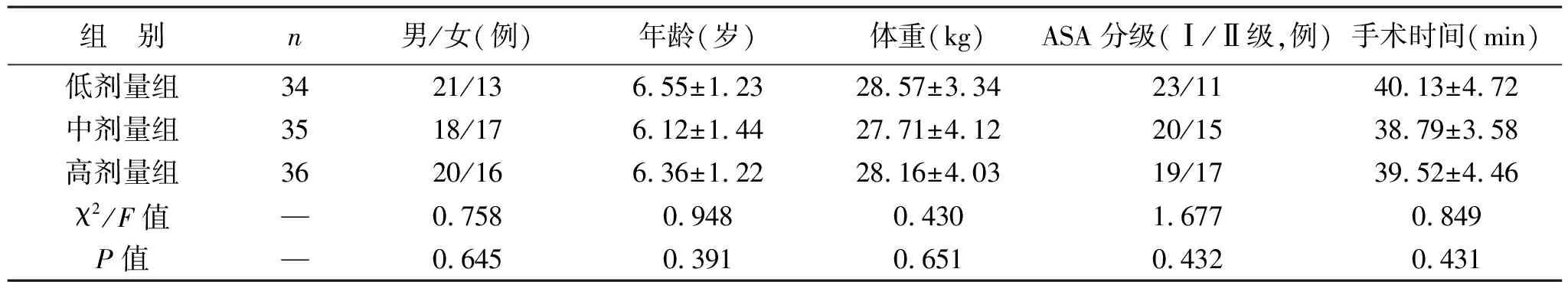
表1 三组患儿一般资料比较
1.2 研究方法 三组均采用舒芬太尼复合七氟烷麻醉,叮嘱患儿家属术前6~8 h禁食,术前4 h禁水,术中严密监视患儿的生命体征状况。
1.2.1 麻醉诱导:分别给予患儿静脉注射2 mg/kg丙泊酚(批号:22110203-2)、0.01 mg/kg盐酸戊乙奎醚(批号:62103223)、0.15 mg/kg苯磺酸顺式阿曲库铵(批号:21020421)和枸橼酸舒芬太尼(批号:11A10111),其中低剂量组、中剂量组和高剂量组舒芬太尼用量分别为0.2、0.3、0.4 μg/kg。持续3 min后,待患儿肌肉呈现松弛状态,开始进行插管处理。
1.2.2 麻醉维持:术中持续性吸入七氟烷(批号:21070931)维持麻醉,吸入浓度控制在2.0%~4.0%,并根据术中患儿状态调整吸入浓度。采用压力控制性通气,吸气压力11 cmH2O,通气频次14次/min,维持呼气末二氧化碳分压(PETCO2)在35~45 mmHg,氧流量为1.5 L/min,维持脑电双频指数(BIS)在45~60。
1.2.3 术后处理:术毕前5 min停止吸入七氟烷,术毕后三组患儿均维持气管导管通气并移送至麻醉恢复室,待患儿意识恢复拔除气管导管,再观察10~15 min后,确保患儿状态正常后送至病房。
1.3 观察指标
1.3.1 血流动力学指标:比较三组患儿麻醉诱导前(T0)、插管前(T1)、插管后10 min(T2)、手术结束时(T3)、拔管后10 min(T4)的心率(HR)、平均动脉压(MAP)及血氧饱和度(SpO2)。
1.3.2 麻醉效果:比较三组患儿麻醉诱导时间、自主呼吸恢复时间、拔管时间、苏醒时间以及定向力恢复时间。
1.3.3 术后镇痛、镇静评分:分别于术后3、6、12、24 h采用视觉模拟量表(VAS)[7]、Ramsay镇静评分量表[8]评估三组患儿的镇痛及镇静效果。VAS总分10分:①0分,无痛;②1~3分,轻微疼痛;③4~6分,中度疼痛;④7~10分,重度疼痛。Ramsay总分6分:①1分,烦躁不安;②2分,清醒,安静合作;③3分,嗜睡,对指令反应敏捷;④4分,浅睡眠状态,可迅速唤醒;⑤5分,入睡,对呼叫反应迟钝;⑥6分,深睡,对呼叫无反应。另外,1分说明镇静不足,2~4分说明镇静恰当,5~6分镇静过度。
1.3.4 苏醒质量和躁动发生情况:统计三组醒后不睡和醒后再睡的患儿数量。采用苏醒期烦躁量表(PAED)[9]评估三组患儿躁动程度。
1.3.5 不良反应发生情况:不良反应包括呼吸道梗阻、恶心呕吐、心动过缓等。

2 结 果
2.1 三组患儿不同时间点血流动力学指标比较 见表2。三组患儿不同时间点HR比较差异有统计学意义(F组间=5.167,F时间=8.886,F交互=2.232,均P<0.05)。三组患儿不同时间点MAP比较差异有统计学意义(F组间=5.035,F时间=5.707,F交互=2.313,均P<0.05)。三组患儿不同时间点SpO2比较差异无统计学意义(F组间=0.827,F时间=0.943,F交互=0.676,均P>0.05)。另外,中剂量组、高剂量组T3时HR及T2时MAP显著低于低剂量组(均P<0.05)。
2.2 三组患儿麻醉效果比较 见表3。随着剂量增加,麻醉诱导时间均依次缩短,自主呼吸恢复时间、拔管时间、苏醒时间及定向力恢复时间均依次延长,且各组间比较差异有统计学意义(均P<0.05)。
2.3 三组患儿术后镇痛、镇静评分比较 见表4。随着时间推移,三组VAS评分均依次递增,Ramsay评分依次递减,组内各时间点比较差异有统计学意义(均P<0.05)。拔管后10 min,三组患儿VAS评分、Ramsay评分比较差异无统计学意义(均P>0.05)。术后1、3 h,三组患儿VAS评分、Ramsay评分比较差异有统计学意义(均P<0.05)。
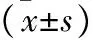
表2 三组患儿不同时间点血流动力学指标比较
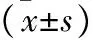
表3 三组患儿麻醉效果比较
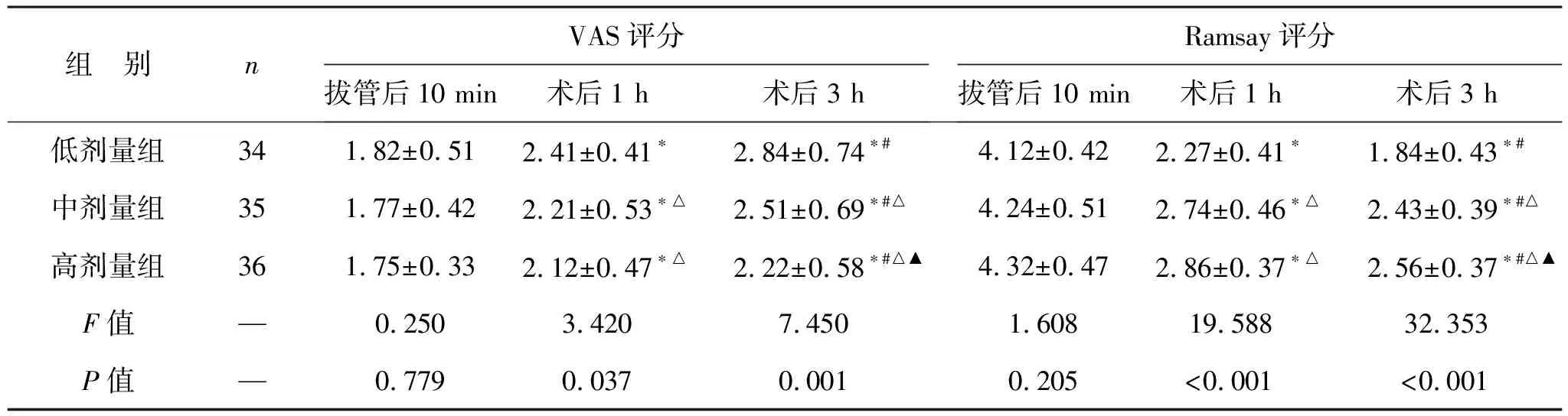
表4 三组患儿术后镇痛、镇静评分比较(分)
2.4 三组患儿苏醒质量和躁动发生情况比较 见表5。三组患儿苏醒质量比较差异无统计学意义(P>0.05)。三组患儿PAED评分、躁动发生情况比较差异有统计学意义(均P<0.05)。
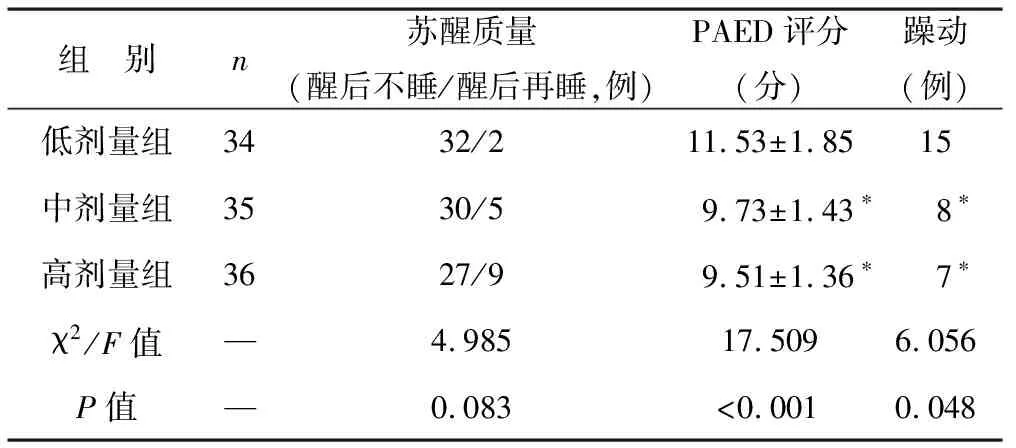
表5 三组患者苏醒质量和躁动发生情况比较
2.5 三组患儿不良反应发生情况比较 低剂量组苏醒期出现呼吸道梗阻1例,恶心呕吐1例,不良反应发生率为5.88%。中剂量组出现呼吸道梗阻1例,恶心呕吐2例,不良反应发生率为8.57%。高剂量组出现呼吸道梗阻2例,恶心呕吐2例,心动过缓1例,不良反应发生率为13.89%。三组患儿不良反应发生率比较差异无统计学意义(χ2=1.356,P>0.05)。
3 讨 论
小儿扁桃体切除术时间短,刺激大,术中麻醉须达到足够的深度才可减轻手术操作对口咽黏膜的刺激,降低患儿血液动力学波动[10]。术后疼痛是引起患儿苏醒期躁动的主要因素,患儿自我调节和适应性相对较差,在短暂时间内出现烦躁、兴奋、定向障碍等症状,术后躁动可引发手术切口破裂、伤口渗血,加大术后感染风险,从而影响恢复[11-12]。因而,需严格把控麻醉药物用量,改善麻醉质量。
七氟烷可通过调节中枢神经兴奋性受体的代谢抑制兴奋性受体活性,同时活化抑制性受体,进而发挥镇静作用,具有麻醉诱导快、血液溶解度低、血气分配系数少、降解迅速等特点,药物安全性较高,一般用于术中维持麻醉[13]。然而,其麻醉维持时间较短,仅采用该药物进行麻醉,患儿术后躁动发生率较大,报道[14]显示单独采用七氟烷进行麻醉时患儿在麻醉恢复室躁动发生率可高达53.3%。七氟烷引起的术后躁动可加大术后血流动力学波动和伤口出血风险,因此临床上常将七氟烷和其他药物联用进行复合麻醉加强麻醉效果[15-16]。舒芬太尼对μ阿片受体的亲和力较强,且药物起效快、药效稳定,静脉给药几分钟内药效即可到达峰值,可有效维持麻醉稳定性,药物镇静效果较好,临床应用较为广泛[17],但其在小儿外科手术中的用量仍存在争议。舒芬太尼半衰期较长,一般高于12 h,剂量过小时药物效能不足,可引起苏醒期躁动,剂量过大时可延长苏醒时间,引发呼吸道梗阻[18]。
本研究参考张锡凤等[19]的研究,分别选取0.2、0.3、0.4 μg/kg的舒芬太尼诱导剂量复合丙泊酚用于小儿扁桃体摘除术麻醉,以分析其最佳剂量,结果显示三组患儿不同时间点HR、MAP比较差异有统计学意义,且中、高剂量组T3时HR及T2时MAP显著低于低剂量组,提示0.2 μg/kg的舒芬太尼用于麻醉诱导术中镇静效果相对较差,而中、高剂量组术中镇静效果相似。在麻醉效果方面,诱导时间呈剂量依赖性,术后自主呼吸恢复时间、拔管时间、苏醒时间、定向力恢复时间均延长,这体现了其量效依赖性,与以往报道一致。而在镇静、镇痛效果方面,低剂量组术后镇痛、镇静效果均低于中、高剂量组;另外,中剂量组拔管后10 min、术后1 h镇痛效果与高剂量组比较差异无统计学意义,提示0.3、0.4 μg/kg舒芬太尼术后镇痛、镇静效果相似,侧面反映了0.2 μg/kg剂量无法满足镇静效果。在苏醒质量方面,三组整体苏醒质量比较差异无统计学意义,但中、高剂量组醒后不睡患儿与躁动发生人数均相对较少,说明0.3~0.4 μg/kg舒芬太尼即可保持良好的镇痛、镇静效果,又可保证苏醒质量,减少患儿苏醒期躁动[20]。此外,中、高剂量组PADE评分均显著低于低剂量组,且中、高剂量组间比较差异无统计学意义,进一步证实0.3~0.4 μg/kg舒芬太尼相对安全有效。此外,三组不良反应发生率比较差异无统计学意义。
综上所述,0.3~0.4 μg/kg舒芬太尼复合七氟烷麻醉用于小儿扁桃体摘除术,麻醉稳定性好,镇痛、镇静效果明显,术后苏醒期躁动发生率低,安全性较高。但本研究仍存在以下不足之处:①样本量较小,可能导致苏醒质量及躁动发生比例差异不明显;②年龄跨度较大,不同年龄儿童对麻醉要求不同,因此应进一步缩短年龄范围,探究不同年龄阶段患儿舒芬太尼的最佳用量差异。

