腹膜后腹腔镜治疗肾上腺肿瘤患者的临床效果
林 城
(福建医科大学附属南平市第一医院泌尿外科,福建 南平 353000)
肾上腺肿瘤(adrenal tumor,AT)属于泌尿外科与内分泌科较为常见的一种疾病类型,具体为肾上腺组织细胞出现异常增生所形成的赘生物,在临床上有良性与恶性之分,患者在发病后可能会出现高血压、肥胖、糖尿病倾向以及代谢紊乱等症状[1]。AT的主要发病人群为内分泌紊乱者、介于15~40岁青中年以及肥胖症患者。其出现与遗传、环境因素以及内分泌异常等有着一定的关系,在为患者实施治疗的过程中以手术治疗为主[2]。肾上腺的解剖位置较深,与其相毗邻的脏器多且复杂,有着较为丰富的血液供应[3]。在实施AT治疗的过程中手术难度较大,传统开腹手术并不能达到理想的治疗效果,需要对更为理想的手术方案进行分析。本研究将医院收治的接受手术治疗AT患者94例作为研究对象,运用不同的手术治疗方案为其实施治疗,进一步对腹膜后腹腔镜手术的临床疗效进行了分析,现总结如下。
1 资料与方法
1.1 一般资料 本研究选取2020年3月至2021年3月于医院接受手术治疗的AT患者94例,根据其手术治疗方法的不同进行分组,分为腹腔镜组(n=47)与开腹组(n=47)。腹腔镜组男26例,女21例;平均年龄为(45.36±3.26)岁;肿瘤直径介于2~4 cm之间,平均为(2.03±0.34)cm;发病位置:左侧的患者有31例,右侧的患者有16例;疾病类型:肾上腺皮质醇腺瘤20例,醛固酮腺瘤16例,嗜铬细胞瘤7例,其他4例。开腹组男27例,女20例;平均年龄为(45.63±3.18)岁;肿瘤直径介于2~4 cm之间,平均为(2.06±0.32)cm;发病位置:左侧的患者有30例,右侧的患者有17例;疾病类型:肾上腺皮质醇腺瘤21例,醛固酮腺瘤16例,嗜铬细胞瘤8例,其他2例。统计学分析后可知,腹腔镜组患者与开腹组患者的一般资料比较,差异无统计学意义,P>0.05。
纳入标准:符合《泌尿生殖系统肿瘤外科学》中AT的诊断标准,并经影像学和病理学检查确诊;所有患者均为单侧发病,且无转移的迹象;患者与家属均知情并自愿参与本研究。排除标准:出现肿瘤转移迹象的患者;合并其他恶性肿瘤的患者;有免疫功能和血管系统障碍的患者;不愿意参与本研究的患者。
1.2 方法 在手术治疗前常规开展宣教工作,协助患者完成相关指标的检查,包括心功能、肾功能、肝功能以及凝血功能等,并根据患者的实际情况实施降血压和扩容,保证其可适应手术治疗,并告知患者要保持12 h左右的禁食和禁水,在此基础上两组患者具体手术治疗方法如下。
1.2.1 腹腔镜组 腹腔镜组患者的手术方法为腹膜后腹腔镜手术,患者的麻醉方式为气管插管全身麻醉,麻醉起效并获得满意效果后取健侧卧位,将腰部用垫枕撑起,在常规消毒、铺巾后开始手术治疗。手术的第一操作口位于腋后线肋缘下,将皮肤切开后沿这一手术切口探入手指,对后腹膜腔隙进行分离,完成后放入1个自制的水囊,并注入剂量为450 mL的水,持续压迫3 min后取出,通过人为方式形成理想的手术间隙,保证后续操作过程中有宽阔视野,并放入穿刺器。第二操作口位于腋中线骼嵴上2 cm的位置,切开皮肤并作长度为1 cm左右的切口,放入长度为10 mm的穿刺器。第三操作口的位置为肋缘下,切开皮肤后并置入5 mm的穿刺器。在3个操作孔分别置入操作器械与腹腔镜,并建立二氧化碳人工气腹,气腹的压力在15 mm Hg(1 mm Hg≈0.133 kPa)左右,实现腹膜外脂肪的游离,发现其有影响手术视野情况的出现则需对这一部分的脂肪进行清除,之后切开肾周筋膜,找到腰大肌所在的位置,沿着腰大肌用分离钳向上分离,直至膈肌脚为止。将肾周脂肪囊打开,分离至肾脏的后内侧,明确AT或者是肾上腺所在位置,确定其情况,如果肿瘤薄膜处于完整状态可直接切除肿瘤,如果肿瘤与腺体分离较为困难则可行一侧肾上腺全切术,将切除的病理组织装入标本袋内,降低气腹压并确定是否存在活动性出血的情况,实现彻底止血后留置引流管,并在取出相关操作器械后将操作孔关闭。
1.2.2 开腹组 开腹组患者的手术方法为传统开腹手术,麻醉的方式为全身麻醉,将腰部适当抬高后在12肋下作一手术切口,游离相关组织后进入手术区域,剪开肾周脂肪囊、筋膜后探查肿瘤所在位置,彻底切除病灶,做好相关情况检查和确认后留置引流管,逐层缝合切口。
1.3 评价指标 比较两组患者的手术时间、术中出血量、手术切口长度、胃肠功能恢复时间、留置引流管时间、住院时间以及并发症(周围脏器损伤、肺部感染、切口感染、腹膜后血肿)发生率和手术前后免疫功能指标水平。
1.4 统计学方法 采用SPSS 19.0统计学软件对数据进行分析。计量资料采用(±s)表示,组间比较行t检验;计数资料采用[n(%)]表示,组间比较行χ2检验;P<0.05表示差异有统计学意义。
2 结果
2.1 两组手术相关指标比较 腹腔镜组患者手术时间、胃肠功能恢复时间、留置引流管时间以及住院时间与开腹组患者相比均明显较短,腹腔镜组患者术中出血量明显少于开腹组患者,且在切口长度也明显短于开腹组患者,P<0.05。见表1。
表1 两组手术相关指标比较(±s)
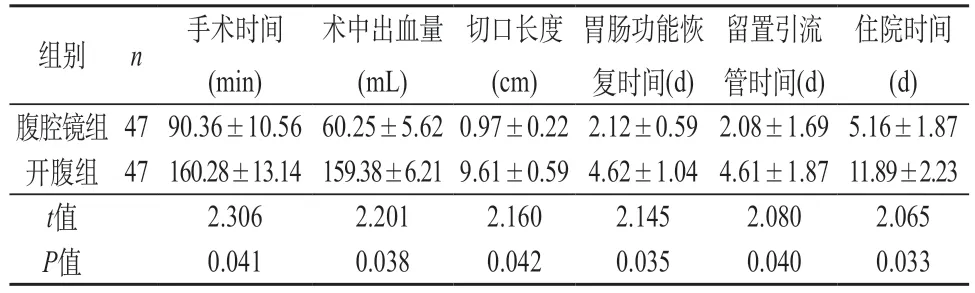
表1 两组手术相关指标比较(±s)
2.2 两组患者并发症发生率比较 腹腔镜组患者并发症发生率明显低于开腹组患者,P<0.05。见表2。
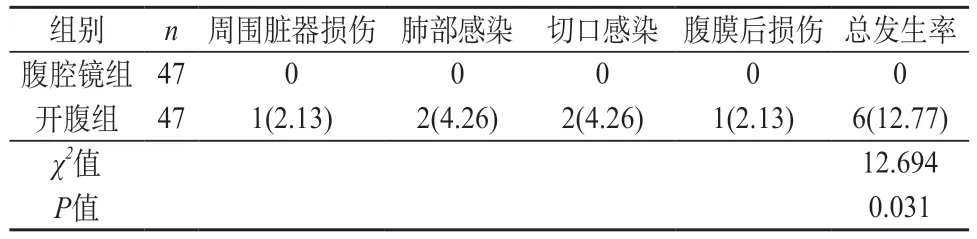
表2 两组患者并发症发生率比较[n(%)]
2.3 两组手术前后免疫功能指标水平比较 两组患者术前免疫球蛋白A、免疫球蛋白M、免疫球蛋白G等免疫功能指标水平比较,差异无统计学意义,P>0.05;而术后腹腔镜组患者免疫球蛋白A、免疫球蛋白M、免疫球蛋白G显著优于开腹组患者,P<0.05。见表3。
表3 两组手术前后免疫功能指标水平比较(mg/L,±s)

表3 两组手术前后免疫功能指标水平比较(mg/L,±s)
3 讨论
AT在泌尿外科较为常见,其出现不仅会导致机体出现电解质紊乱、高血压,同时也会导致其他代谢异常或者是功能障碍情况的出现,在为患者实施治疗的过程中药物治疗并无法达到有效的治疗效果与目的,无法满足患者的实际需求[4-5]。对于AT患者来说,手术是较为常用的方式,但因为其位置特殊、功能复杂,手术操作难度会相对较大[6]。在运用传统开腹手术治疗AT患者无法获得理想的效果,对患者造成的伤害较大,术后恢复并不理想,并不是一种理想的手术方式。
在医学技术高速发展的今天,微创治疗方法以及技术被广泛的应用于临床治疗的过程中。其中腹腔镜手术作为一种常见的微创术式逐渐成为肾上腺手术的金标准,被广泛的应用于AT患者的临床治疗中[7]。在运用腹腔镜手术实施AT患者治疗的过程中有经腹和腹膜后入路2种方式[8]。其中经腹入路所建立的气腹空间相对较大,解剖结构清楚,可以很好的处理双侧病变,但是易对患者腹腔内相关组织、脏器造成损伤,可能会出现多种并发症,对术后恢复有着一定的影响。腹膜后入路这一腹腔镜手术治疗方式相对较为直接,比较符合泌尿外科解剖特点,对腹腔内脏器的影响、干扰均相对较小,并不会直接损伤腹腔内邻近脏器,具有出血少与并发症少等显著特点,与开腹手术相比具有不可替代的优势,不仅仅可以让手术视野变得更加直观清晰、同时也减少了术中出血量,缩小了手术切口,缩短了患者术后恢复时间,有助于患者相关指标的改善[9-12]。但在运用腹膜后腹腔镜手术实施AT患者治疗的过程中要注意腹膜后入路手术的空间相对较小,操作空间会受到一定限制,因此在手术的过程中要通过手指来分离腹膜后间隙并依靠水囊实现手术操作空间的扩张,通过手指分离腹膜后间隙,手术医师要熟悉周围组织、器官的解剖位置以及熟练掌握腹腔镜手术操作技术,在处于肾上腺相关血管的过程中要认真、仔细,保证手术的成功与质量[13-15]。本研究结果显示,腹腔镜组患者手术时间、胃肠功能恢复时间、留置引流管时间以及住院时间与开腹组患者相比均明显较短,腹腔镜组患者术中出血量明显少于开腹组患者,且在切口长度的比较上腹腔镜组患者也明显短于开腹组患者,P<0.05。腹腔镜组患者并发症发生率明显低于开腹组患者,P<0.05。在术前免疫功能指标水平的比较上,两组患者差异无统计学意义,P>0.05;而术后腹腔镜组患者免疫球蛋白A、免疫球蛋白M、免疫球蛋白G显著优于开腹组患者,P<0.05。
综上所述,在为AT患者实施手术治疗的过程中腹膜后腹腔镜手术是一种相对较为理想的手术方案,有助于患者术中、术后相关指标的改善,可以为临床治疗提供借鉴。

