床旁肺部超声用于心脏术后机械通气患者的物理治疗
薛 寒,陈小枫,缪小莉,揭红英,吴银凤
心脏术后重症监护病房 (intensive care unit,ICU)机械通气提高了心脏手术患者的救治率,但是机械通气时间过长则会导致肺部感染、呼吸机相关性肺炎等并发症[1,2]。机械通气患者呼吸机相关性肺炎的发生率高达9%~70%[3],由此导致的死亡率甚至达到20%以上[4],因此实施早期呼吸康复或肺康复治疗十分重要。胸部物理治疗是目前临床用于机械通气患者早期呼吸康复的常用手段,包括胸部叩拍、高频胸壁振动、呼吸训练、有效咳痰等措施,可有效降低ICU机械通气患者肺部感染等并发症的发生率,但是其效果有待进一步提升[5]。床旁肺部超声可重复、连续检查并监测ICU机械通气患者肺部变化情况,便于及时、准确地开展治疗方案,且可避免常规胸部物理治疗中的复杂检查及转运步骤,进而减少相关并发症的发生,促进患者康复[6]。目前关于床旁肺部超声在心脏术后ICU机械通气患者胸部物理治疗中的应用效果尚未明确,笔者选取医院收治的114例心脏术后ICU机械通气患者为研究对象,分析床旁肺部超声在心脏术后ICU机械通气患者胸部物理治疗中的应用价值,便于临床参考。
1 资料与方法
1.1 临床资料
选择2018年7月至2020年7月泰州市人民医院收治的114例心脏术后ICU机械通气患者,其中男性67例,女性47例;年龄38~75岁,平均年龄55.27岁(标准差6.74岁);体质量指数22.35~25.67 kg/m2,平均体质量指数23.69 kg/m2(标准差2.30 kg/m2);心脏瓣膜病72例,冠状动脉病变35例,冠心病9例;病程2~8年,平均病程4.26年(标准差0.49年);有吸烟史42例,有饮酒史33例,合并高血压29例,合并糖尿病22例,合并高脂血症20例;空腹血糖4.99~6.31 mmol/L,平均空腹血糖5.60 mmol/L(标准差0.70 mmol/L),总胆固醇5.18~7.14 mmol/L,平均总胆固醇6.07 mmol/L(标准差0.96 mmol/L);收缩压/舒张压110.21~130.25/75.98~84.67 mmHg,平均收缩压/平均舒张压121.95/73.87 mmHg(标准差9.01/7.86 mmHg);体外循环瓣膜置换术70例,冠状动脉旁路移植术33例,主动脉夹层或大血管病变手术11例;机械通气时间2~7 d,平均机械通气时间3.99 d(标准差0.60 d);经口气管插管40例,气管切开74例。采用随机数字表法分为对照组、研究组,每组57例。研究组男性32例,女性25例;年龄38~75岁,平均年龄55.73岁(标准差6.85岁);体质量指数22.15~25.47 kg/m2,平均体质量指数23.57 kg/m2(标准差2.01 kg/m2);心脏瓣膜病35例,冠状动脉病变19例,冠心病4例;病程2~7年,平均病程4.19年(标准差0.48岁);有吸烟史20例,有饮酒史16例,合并高血压15例,合并糖尿病10例,合并高脂血症11例;空腹血糖5.13~6.19 mmol/L,平均空腹血糖5.61 mmol/L(标准差0.47 mmol/L);总胆固醇5.18~7.02 mmol/L,平均总胆固醇6.03 mmol/L(标准差0.94 mmol/L);收缩压/舒张压111.28~129.25/76.28~83.17 mmHg,平均收缩压/平均舒张压122.02/74.05 mmHg(标准差8.72/7.69 mmHg);体外循环瓣膜置换术34例,冠状动脉旁路移植术18例,主动脉夹层或大血管病变手术5例;机械通气时间2~7 d,平均机械通气时间4.05 d(标准差0.62 d);经口气管插管19例,气管切开38例。对照组男性35例,女性22例;年龄38~73岁,平均年龄54.81岁(标准差6.63岁);体质量指数22.35~25.67 kg/m2,平均体质量指数23.80 kg/m2(标准差1.79 kg/m2);心脏瓣膜病37例,冠状动脉病变16例,冠心病5例;病程2~8年,平均病程4.32年(标准差0.51岁);有吸烟史22例,有饮酒史17例,合并高血压14例,合并糖尿病12例,合并高脂血症9例;空腹血糖4.99~6.31 mmol/L,平均空腹血糖5.59 mmol/L(标准差0.74 mmol/L),总胆固醇5.18~7.14 mmol/L,平均总胆固醇6.11 mmol/L(标准差0.92 mmol/L);收缩压/舒张压110.21~130.25/75.98~84.67 mmHg,平均收缩压/平均舒张压121.88/73.69 mmHg(标准差8.01/7.37 mmHg);体外循环瓣膜置换术36例,冠状动脉旁路移植术15例,主动脉夹层或大血管病变手术6例;机械通气时间2~6 d,平均机械通气时间3.94 d(标准差0.59 d);经口气管插管21例,气管切开36例。笔者研究已经医院伦理委员会审批通过(伦理批号:2018H0085)。
两组基本资料比较,差异无统计学意义(χ2/t=0.326、0.380、0.534、0.424、4.401、0.151、0.043、0.046、0.225、0.648、0.834、0.675、0.244、0.421、0.970、0.154,P>0.05)。
选择标准:①行心脏手术治疗者;②ICU机械通气治疗者;③年龄38~75岁;④进入ICU治疗时间≥48 h,且能配合治疗并能追踪治疗效果者;⑤患者家属均自愿签署本研究知情同意书。
排除标准:①伴有胸部物理治疗禁忌证者;②伴有恶性肿瘤、支气管哮喘、支气管肺发育不良、结核感染、胸腰椎骨折等疾病者;③肝肾等重要脏器功能障碍者;④伴有血液及免疫系统疾病者;⑤颅内压异常升高者;⑥胸外伤者。
1.2 方法
1.2.1 治疗方法
所有患者均给予ICU常规治疗与护理。根据患者病情进行早期营养、管道护理、容量监测、抗感染治疗、按需吸痰、基础护理等措施。
对照组患者根据常规胸部X射线、CT检查等进行常规胸部物理治疗。①胸部X射线、CT检查等评估患者病情。②雾化吸入:用灭菌0.9%氯化钠溶液(生理盐水)稀释祛痰药物,氧流量设置为6~8 L/min,呼吸机Y型接口雾化吸入。③体位引流:生命体征稳定患者进行体位引流处理,每次约10 min。④振动排痰仪排痰:取半卧位,采用排痰仪(美国G5通用型号)对患者背部、胸部由下至上、由外而内叩击,设置振动频率25~35 Hz,2次/天,每次15 min。⑤咳痰机咳痰:取半卧位,采用咳痰机(CA3200型号;飞利浦伟康公司,荷兰)指导患者咳痰,设置吸气压力、呼吸压力分别为2.45~2.94 kPa(25~30 cmH2O)、3.92~4.90 kPa(40~50 cmH2O),2次/天,3个循环/次。⑥有效咳嗽、吸痰:指导合理呼吸及咳嗽,并实施合理吸痰,每次吸痰不超过15 s。
研究组在对照组的基础上另应用床旁肺部超声,并在床旁肺部超声指导下进行胸部物理治疗。①床旁肺部超声:2名ICU从业资质3年以上医护人员根据患者床旁肺部超声检查评估病情,患者取侧卧位或仰卧位,使用超声机(P300型号;西门子公司,德国)凸阵探头,设置频率为3~5 MHz。床旁肺部超声检查者将手掌去除拇指并拢置于患者一侧前胸壁,锁骨下缘放置上方的小指,指尖位于胸骨正中,左手第3、4掌指关节为上蓝点,右手掌中心为下蓝点,右手小指横线为膈肌线,肩胛下线与脊柱之间的部位为后蓝点,下蓝点垂直方向向后与相同侧腋后线的交叉位置为后侧胸部肺泡或胸膜综合征(posterolateral alveolar and pleural syndrome,PLAPS)点。②病情评估:当超声检查发现肺部组织出现类似肝脏样组织结构、支气管充气征、胸膜下出现块状组织样结构等影像时评价为肺不张、肺实变影像。超声检查人员根据床旁肺部超声图像,与责任护士交流胸部物理治疗重点,针对个体情况实施导向性胸部物理治疗或体位引流;对于发生肺不张患者及时实施俯卧位痰液引流;针对肺实质患者及时实施单方向高侧卧位振动排痰措施;针对肺部感染患者及时开展雾化吸入药物治疗,且根据肺部超声图像感染部位需适当增加叩击频率、延长叩击时间,咳出痰液。③质量控制:成立心脏术后ICU小组,包括1名ICU临床从业资质超过10年的主治医生、2名ICU从业经验超过5年的护理超声员和呼吸治疗师、3名从业经验超过5年的责任护士。
1.2.2 观察指标
康复情况:统计所有患者ICU机械通气时间(ICU机械通气开始至停止机械通气时间,包含ICU期间再次行机械通气时间)、ICU住院时间(即入住ICU至病情好转出ICU时间)。
对比两组肺氧合功能[7]:统计两组干预前、干预后 (干预3 d后)的浅快呼吸指数 (rapid shallow breathing index,RSBI)、氧合指数(oxygenation index,OI),RSBI=呼吸频率/潮气量(RSBI值<80易脱机),OI=吸氧浓度/动脉氧分压。
对比两组并发症:统计两组住院期间肺部感染、肺不张、呼吸机相关性肺炎等发生情况。
治疗效果:统计住院期间病死率、脱机成功率。
1.3 统计学方法
用SPSS 22.0统计软件对数据进行统计分析。以均数±标准差表示正态分布计量资料,行t检验;以“例(%)”表示计数资料,行χ2检验。P<0.05为差异有统计学意义,P<0.01为差异有显著统计学意义。
2 结果
2.1 两组恢复情况比较
研究组ICU机械通气时间、ICU住院时间分别为(8.12±1.24)d、(10.35±1.59)d,明显均短于对照组[(11.36±1.57)d、(13.01±2.03)d];两组比较,差异有显著统计学意义(t=12.227、7.788,P<0.001)。
2.2 两组干预前后肺氧合功能比较
干预前两组RSBI、OI对比,差异均无统计学意义(P>0.05)。干预后两组RSBI较干预前均降低,研究组RSBI值低于对照组,差异有显著统计学意义(P<0.01)。干预后两组OI较干预前均提高,研究组OI高于对照组,差异有显著统计学意义(P<0.01)。见表1。

表1 两组干预前后肺氧合功能比较Tab.1 Comparison of lung oxygenation function before and after intervention between 2 groups
2.3 两组并发症比较
研究组呼吸机相关性肺炎及总并发症发生率均低于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组并发症比较 例(%)Tab.2 Comparison of complications between 2 groups cases(%)
2.4 两组治疗效果比较
研究组病死率0.00%,对照组1.75%(1例);两组病死率对比,差异无统计学意义(χ2=1.009,P=0.315>0.05)。研究组脱机成功率94.74%(54例),高于对照组[80.70%(46例)],差异有统计学意义(χ2=0.211,P=0.022<0.05)。
2.5 典型病例图片
62岁男性患者,术后ICU机械通气,经检查有肺部感染(图1A);应用床旁肺部超声,并在床旁肺部超声指导下进行胸部物理治疗。情况稳定,肺部感染消失(图1B)。57岁女性患者,术后ICU机械通气,经检查有局部肺不张(图1C);应用床旁肺部超声,并在床旁肺部超声指导下进行胸部物理治疗。情况稳定,肺部感染消失(图1D)。
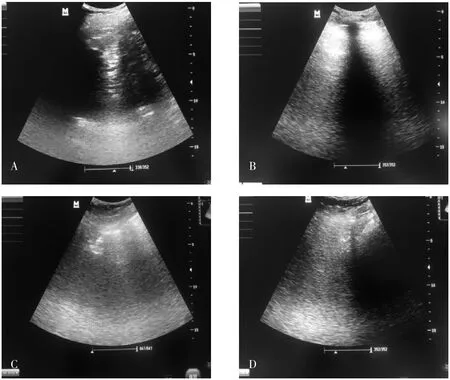
图1 术后ICU机械通气患者超声影像学检查结果Fig.1 Ultrasound images of postoperative ICU mechanically ventilated patients
3 讨论
胸部物理治疗是心脏术后ICU机械通气患者的重要治疗手段,可有效促进患者痰液排出,提高血氧饱和度,降低机械通气时间,减少肺部并发症的发生[8,9]。胸部物理治疗促使患者康复与其治疗方法密切相关,临床需不断监测患者肺部情况,并及时调整治疗方案,进而提升治疗效果。近年来,床旁肺部超声逐渐成为监测重症患者肺部并发症的重要措施,并可减少院内转运及并发症的发生[10,11]。临床可根据心脏术后ICU患者床旁肺部超声及时评估患者状况,尽早采取相应医疗措施,以便改善预后。
笔者研究发现,研究组ICU机械通气时间、ICU住院时间均短于对照组;干预后两组RSBI较干预前均降低,且研究组干预后RSBI低于对照组,干预后两组OI较干预前均提高,且研究组干预后OI高于对照组;研究组呼吸机相关性肺炎及总并发症发生率均低于对照组;研究组脱机成功率高于对照组。提示在心脏术后ICU机械通气患者胸部物理治疗中应用床旁肺部超声可加快患者康复,改善其肺氧合功能,降低肺部并发症的发生率,提高脱机成功率。心脏术后ICU机械通气患者易发生肺部感染、肺不张等并发症,常规胸部物理治疗虽然可以促使患者肺部分泌物排出,但是该治疗多依靠胸部X射线检查、CT检查等手段指导治疗;检查程序复杂,胸部CT、胸部X射线检查由于需要转运、扫描、图像处理等耗时较长,转运易影响患者病情,频繁转运会提高心血管不良事件发生风险,此外患者多处于被动卧位,胸部X射线片无法准确表现肺部情况,对肺部并发症的诊断灵敏度差[12]。床旁超声由于所有操作均在床旁进行,因此患者出现不良事件的概率较低,床旁肺部超声具有费用低、无辐射、重复连续监测、床旁实时动态等优点,被称为“看得见的听诊器”。研究报道显示[13],相较于听诊、胸部X射线片诊断,肺部超声对胸腔积液、肺间质综合征和肺实变方面的诊断具有较高灵敏度,分别为93%、95%、97%。床旁肺部超声对肺不张、胸腔积液、肺部感染等疾病具有良好评估价值,可及时针对患者个体情况调整治疗方案,加快患者康复。研究组根据床旁肺部超声结果进一步指导胸部物理治疗,参考肺部超声检查征象变化情况,进行目标导向性胸部物理治疗,对于发生肺不张患者及时实施俯卧位痰液引流,针对肺实质患者及时实施单方向高侧卧位振动排痰等措施,且每天可动态监测患者胸部物理治疗效果,及时有效地调整胸部物理治疗方案,进而促进患者康复,减低并发症的发生率,提高患者脱机成功率。Mojoli F等[14]研究表明,通过肺部超声检查结果开展针对性胸部物理治疗,可提高胸部物理治疗效果,与笔者研究结果一致。中国孙建华等[15]也证明根据肺部超声影像,进行目标性胸部物理治疗,可有效动态评估物理治疗效果;笔者研究结果与之一致。证实床旁肺部超声在胸部物理治疗效果显著。
笔者研究体会如下。①试验意义:床旁肺部超声可多次反复进行,且具有无创、安全、无需搬动患者的优点,可动态评估患者病情,及时开展目标导向性肺部物理治疗,降低并发症的发生风险,加快患者康复;②对实践的指导作用及应用价值:床旁肺部超声可以动态评估胸膜、肺脏、膈肌运动状况,了解对肺部病理生理学变化,反映患者肺部通气状况。如肺实变超声征象有支气管充气征、支气管充液征等,当床旁肺部超声征象显示从支气管充液征转变为支气管充气征,或组织样征面积减小时均表示胸部物理治疗有效;反之,则提示病情加重,胸部物理治疗效果不理想。采用规范床旁肺部超声检查可减少床旁胸部X射线片诊断与外出CT检查,减轻患者医疗负担。
综上所述,在心脏术后ICU机械通气患者胸部物理治疗中应用床旁肺部超声可加快心脏术后ICU机械通气患者康复,改善其肺氧合功能,降低肺部并发症的发生率,提高脱机成功率。医务工作人员通过床旁肺部超声检查征象变化,快速鉴别肺水肿、胸腔积液、肺不张等疾病,及时开展有效胸部物理治疗措施,改善患者预后。胸部物理治疗中不同通气模式是否会影响胸部物理治疗的干预效果,后期仍需针对该问题进一步讨论。

