阿司匹林和氯吡格雷在缺血性脑卒中急性期的应用研究进展
杨世杰,柴尔青
缺血性脑卒中(ischemic stroke)也称为脑梗死,是指各种脑血管病变所致脑部血液供应障碍,导致脑组织缺血、缺氧性坏死,而迅速出现相应神经功能缺损的一类临床综合征。脑卒中是我国成年人致死、致残的首位病因,具有发病率高、致残率高、死亡率高和复发率高的特点[1]。先前有学者对我国2007年—2008年首次发生缺血性脑卒中的7 593例18岁及以上病人进行调查,结果显示,3个月、6个月和1年的脑卒中复发率分别为10.9%、13.4%和14.7%[2]。多个研究表明,抗血小板治疗(antiplatelet therapy)可以有效地降低缺血性脑卒中的复发率[3-6]。而阿司匹林和氯吡格雷作为缺血性脑卒中抗血小板治疗的一线用药[7],已被多个国家的相关治疗指南推荐[8-12]。由于现阶段国内外相关指南及研究对阿司匹林和氯吡格雷在缺血性脑卒中急性期应用方面的指导较为宽泛,其中有些国内外权威缺血性脑卒中指南/共识的建议在具体的应用剂量、应用策略方面鲜有描述。氯吡格雷和阿司匹林的最佳负荷剂量是多少?两种药物的最佳维持剂量是多少?两种药物联合作为双重抗血小板治疗(dual antiplatelet therapy,DAPT)时的最佳匹配方案是什么?这些疑问的解决,有助于提高药物的治疗效率,找到药物治疗的益处与其严重并发症的平衡点,从而使病人得到更好的治疗。因此,本研究就阿司匹林和氯吡格雷在缺血性脑卒中急性期的应用进行综述。
1 关于缺血性脑卒中急性期治疗指南/共识推荐
总结近年来国内外关于缺血性脑卒中急性期治疗指南对阿司匹林和氯吡格雷的推荐。回顾指南发现,国内外相关指南建议急性缺血性脑卒中病人在发病后24~48 h内尽早服用阿司匹林,推荐的维持剂量(maintenance dose)为50~325 mg/d[8,10,12]。国内权威缺血性脑卒中指南/共识《中国急性缺血性脑卒中诊治指南2018》[11]建议:对于不符合静脉溶栓(thrombolytic therapy)或血管内取栓(endovascular thrombectomy)适应证且无禁忌证的缺血性脑卒中病人应在发病后尽早口服阿司匹林150~300 mg/d治疗(Ⅰ级推荐,A级证据);而2018年《加拿大脑卒中最佳实践建议:急性脑卒中管理第6 版更新》[8]建议对于未使用抗血小板药物和未接受阿替普酶(alteplase therapy,rt-PA)治疗的急性脑卒中病人应用阿司匹林维持剂量为81~325 mg/d(A组证据)。可见国内外推荐的阿司匹林维持剂量范围有相当交集的部分,交集外的部分或许还需要进一步的研究,同时推荐的范围应更加细化并辅以应用标准,以便更准确地指导临床用药。
国内外对于阿司匹林负荷剂量(loading dose)的推荐也不尽相同。2018年《加拿大脑卒中最佳实践建议:急性脑卒中管理第6 版更新》[8]建议对于未使用抗血小板药物和未接受阿替普酶治疗的急性脑卒中病人,在脑血管成像排除颅内出血和吞咽困难筛查完成并通过后,应立即给予至少160 mg乙酰水杨酸作为一次性负荷剂量(证据等级A)。而国内的相关缺血性脑卒中指南/共识中对于阿司匹林的负荷剂量未进行说明。再者,在阿司匹林与氯吡格雷联合应用中,2019年《中国脑血管病临床管理指南》[12]建议:对于未接受静脉溶栓治疗的轻型脑卒中及高危短暂性脑缺血发作(transient ischaemic attack,TIA)(ABCD2评分>4分)病人,在发病24 h内启动双重抗血小板治疗[阿司匹林100 mg/d,联合氯吡格雷75 mg/d(首日负荷剂量为300 mg)](Ⅰ类推荐,A级证据)。可见阿司匹林在双重抗血小板治疗方案中的剂量和其作为单药使用时所采用的剂量有着不同的选择。
在氯吡格雷应用剂量的建议方面,国内外建议的维持剂量为75 mg/d[10,12],负荷剂量为300~600 mg(双重抗血小板治疗时)[8,10,12]。不难发现,国内外对氯吡格雷的应用建议基本都是对于高危TIA(ABCD2评分>4分)或轻型非心源性脑卒中[美国国立卫生研究院卒中量表(NIHSS)评分0~3分]的病人,且基本都是氯吡格雷联合阿司匹林治疗。而国内更多的指南建议氯吡格雷的维持剂量为75 mg/d,负荷剂量为300 mg。在单独应用氯吡格雷治疗方面,2019年《中国脑血管病临床管理指南》[12]建议:阿司匹林(50~325 mg/d)或氯吡格雷(75 mg/d)单药治疗均可以作为首选抗血小板药物治疗方法(Ⅰ类推荐,A级证据)。可见,无论是氯吡格雷运用于联合用药中还是单药治疗中,其剂量为75 mg/d似乎成了国内外共识。
在应用策略方面,国内外缺血性脑卒中指南/共识建议急性缺血性脑卒中病人在发病后24~48 h内尽早服用阿司匹林;对于高危TIA或轻型非心源性脑卒中病人,建议氯吡格雷联合阿司匹林治疗,持续21~30 d。可见,关于应用策略方面的建议,国内外有着相对一致的建议。详见表1。
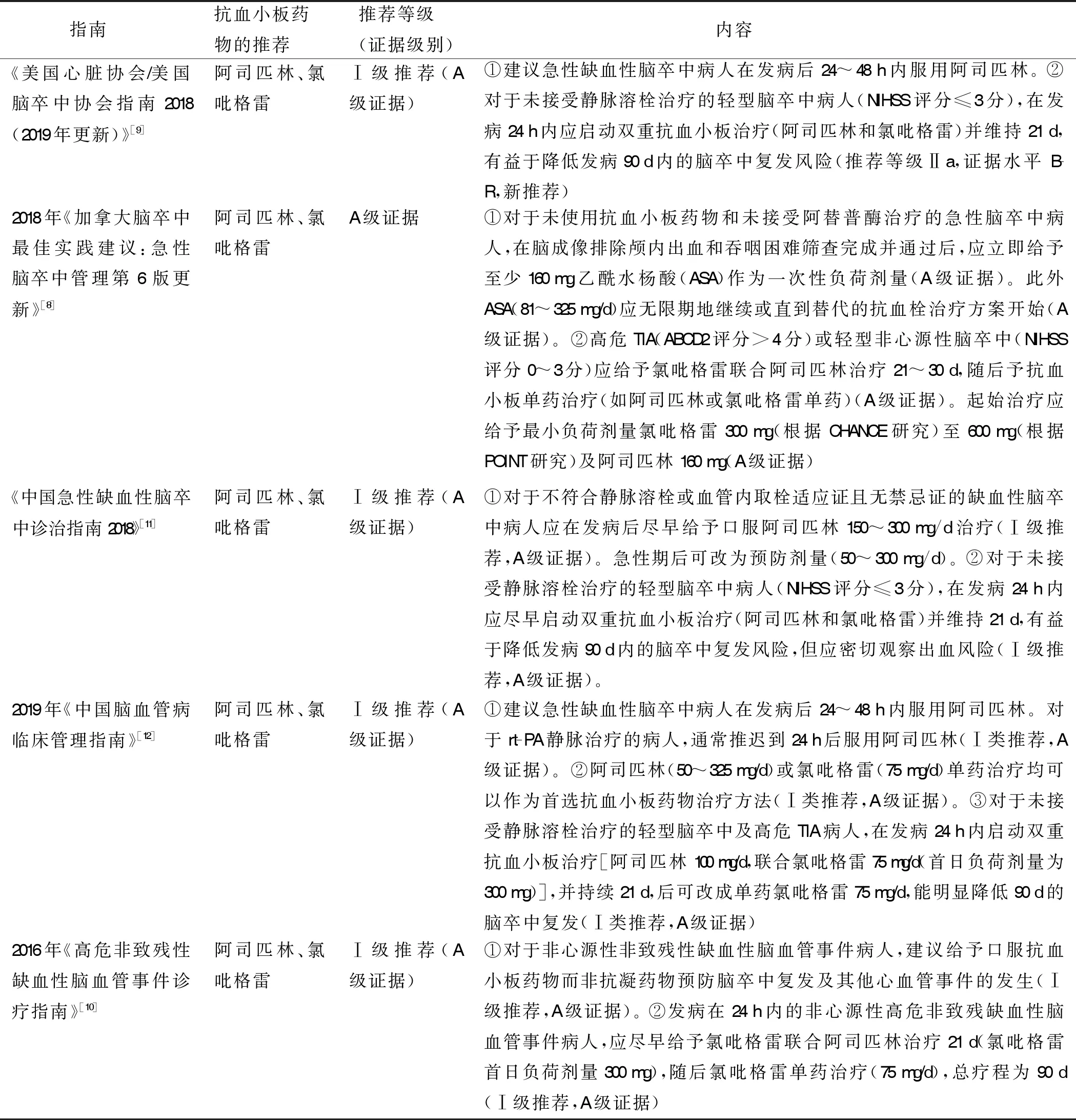
表1 国内外有关急性期缺血性脑卒中治疗指南现状
2 阿司匹林和氯吡格雷在缺血性脑卒中急性期应用的相关研究
总结近20年来国内外阿司匹林和氯吡格雷在缺血性脑卒中急性期应用的相关研究,其中包括阿司匹林和氯吡格雷的应用剂量、应用策略及相对应的并发症。
2.1 阿司匹林在缺血性脑卒中急性期应用的相关研究 回顾研究发现,国内外对缺血性脑卒中急性期阿司匹林的应用,有阿司匹林的单药抗血小板治疗和与氯吡格雷联合应用的双重抗血小板治疗两种方案。在单药抗血小板治疗中,阿司匹林应用的负荷剂量为75~300 mg,维持剂量为75~325 mg/d,且均未采用负荷剂量。在双重抗血小板治疗中,阿司匹林应用的维持剂量为75~325 mg/d,负荷剂量为75~300 mg,同样均未应用负荷剂量,详见表2。2007年Kennedy等[4]进行的FASTER (fast assessment of stroke and TIA to prevent early recurrence)研究中,单药抗血小板组应用的阿司匹林负荷剂量为162 mg,维持剂量为81 mg/d。2013年、2015年Wang等[5,13]进行的CHANCE(clopidogrel in high-risk patients with acute nondisabling cerebrovascular events)研究中,单药抗血小板组应用的阿司匹林负荷剂量为75~300 mg/d(由当地医师决定),维持剂量为75 mg/d。2018年Johnston 等[3]进行的POINT(platelet-oriented inhibition in new TIA and minor ischemic stroke)研究中,单药抗血小板组应用的阿司匹林剂量50~325 mg/d(建议前5 d,162 mg/d);维持剂量为75 mg/d 。可见在阿司匹林负荷剂量的应用方面,162 mg/d成为国外多数中心的选择或推荐,维持剂量有75 mg/d和81 mg/d两种。而2012年Benavente等[14]进行的SPS3(secondary prevention of small subcortical strokes)研究中,单药抗血小板组应用的阿司匹林剂量为325 mg/d,没有应用负荷剂量。2015年He等[6]进行的研究中,单药抗血小板组的阿司匹林剂量为300 mg/d,同样未应用负荷剂量。可见国内外对阿司匹林的维持剂量选择集中在75~100 mg/d和300~325 mg/d,而在负荷剂量的选择方面,似乎在选择较大维持剂量后,则不应用负荷剂量;选择较低维持剂量则应用负荷剂量,且负荷剂量多为162 mg。
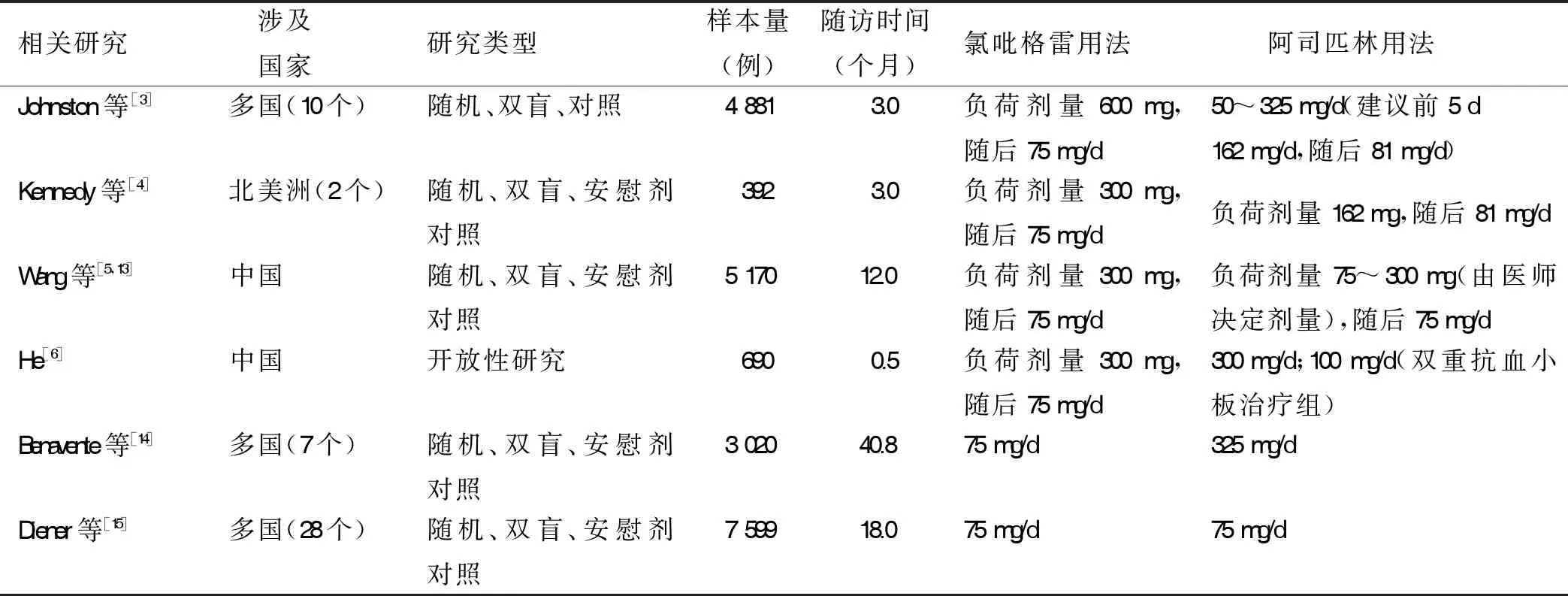
表2 国内外阿司匹林和氯吡格雷在缺血性脑卒中急性期应用的相关研究
回顾相关研究并总结了颅内出血、大出血、血管源性死亡和总死亡的人数及所占比例(见表3)。2007年Kennedy等[4]进行的FASTER研究中,单药抗血小板组194例病人,其颅内出血、大出血的病例数均为0,研究中未报告血管源性死亡和总死亡病例。2013年、2015年Wang等[5,13]进行的CHANCE研究中,单药抗血小板组2 586例病人,其颅内出血16例(0.6%),大出血4例(0.2%),血管源性死亡11例(0.4%),总死亡36例(1.4%)。2018年Johnston 等[3]进行的POINT研究中,单药抗血小板组2 449例病人,其颅内出血2例(0.1%),大出血10(0.4%),血管源性死亡4例(0.2%),总死亡12例(0.5%)。结合各项研究相应的阿司匹林用于单药抗血小板治疗的剂量来看,选择一个较低剂量或许有助于降低出血风险。而在应用较大剂量的阿司匹林进行单药抗血小板治疗的研究中,其出血风险似乎高出许多。在2012年Benavente等[14]进行的SPS3研究中,单药抗血小板组1 503例病人,其颅内出血15例(1.0%),大出血56例(3.7%),血管源性死亡19例(1.3%),总死亡77例(5.1%)。2015年He等[6]进行的研究中,单药抗血小板组326例病人,其颅内出血1例(0.3%),大出血0例,血管源性死亡及总死亡病例未在研究中报告。回顾相关数据可发现,2012年 Benavente等[14]进行的SPS3研究中单药抗血小板组的各项并发症发生例数所占比例均大于2013年、2015年Wang等[5,13]进行的CHANCE研究和2018年Johnston 等[3]进行的POINT研究的相应数据。因此,应用阿司匹林维持剂量为325 mg/d进行单独抗血小板治疗,这种方案可能不是最佳的,但准确的评价还需要更加严谨的相关随机对照试验提供证据。

表3 缺血性脑卒中急性期对阿司匹林的应用相关研究数据
2.2 氯吡格雷在缺血性脑卒中急性期应用的相关研究 回顾相关研究发现,在应用策略方面,国内外在缺血性脑卒中急性期对氯吡格雷的应用,有氯吡格雷的单药抗血小板治疗和与阿司匹林联合应用的双重抗血小板治疗的两种策略。其中多数采用了氯吡格雷联合阿司匹林应用的双重抗血小板治疗方案,只有2004年Diener等[15]进行的MATCH(management of atherothrombosis with clopidogrel in high-risk patients)研究中,其单药抗血小板组应用的是氯吡格雷。在应用剂量方面,国内外在缺血性脑卒中急性期,对氯吡格雷的负荷剂量有300 mg和600 mg两种用法,维持剂量为75 mg/d。Kennedy等[4]、Wang等[5,13]和He等[6]进行的研究中,双重抗血小板治疗组应用的氯吡格雷负荷剂量为300 mg,维持剂量为75 mg/d。而2018年Johnston 等[3]进行的POINT研究中,双重抗血小板治疗组应用的氯吡格雷负荷剂量为600 mg,维持剂量为75 mg/d[1]。从表4中总结的相关并发症数据显示,2007年Kennedy等[4]进行的FASTER研究中,双重抗血小板治疗组198例病人,其颅内出血2例(1.0%)、大出血1例(1.0%),研究中未报告血管源性死亡和总死亡病例[2]。2013年、2015年Wang等[5,13]进行的CHANCE研究中,双重抗血小板治疗组2 584例病人,其颅内出血20例(0.8%),大出血4例(0.2%),血管源性死亡11例(0.4%),总死亡28例(1.0%)。2015年He等[6]进行的研究中,双重抗血小板治疗组321例病人,其颅内出血2例(0.6%),大出血0例,血管源性死亡及总死亡病例未在研究中报告。可见在氯吡格雷联合阿司匹林方案中,氯吡格雷的负荷剂量为300 mg,维持剂量为75 mg/d,国内外的血管事件及死亡发生率均较低。而在2018年Johnston 等[3]进行的POINT研究中,双重抗血小板治疗组2 432例病人,其颅内出血9例(0.4%),大出血23例(0.9%),血管源性死亡6例(0.2%),总死亡18例(0.7%)。在总出血事件(颅内出血+大出血)发生例数方面,2018年Johnston 等[3]进行的研究中发生出血事件32例(1.3%),多于Wang等[5,13]的研究中的24例(0.9%)。这或许与Johnston 等[3]进行的POINT研究所采用的氯吡格雷负荷剂量为600 mg有关,也可能与POINT研究中采用的双重抗血小板治疗持续时间更长有关。可见氯吡格雷无论从应用剂量上还是作用时间上,过大过长均可能导致出血风险的增加。
2004年Diener等[15]和2012年Benavente等[14]进行的研究中,双重抗血小板治疗组应用的氯吡格雷维持剂量为75 mg/d。这两项研究均未应用负荷剂量。从表4总结的相关数据来看,2004年Diener等[15]的研究中,双重抗血小板治疗组3 759例病人,其颅内出血72例(1.9%),大出血73例(1.9%),血管源性死亡124例(3.3%),总死亡201例(5.3%);2012年 Benavente等[14]的研究中,双重抗血小板治疗组1 517例病人,其颅内出血22例(1.5%),大出血105例(6.9%),血管源性死亡27例(1.8%),总死亡113例(7.4%)。这两项研究中各项并发症相关例数均多于其他研究,而且双抗组能够降低脑卒中复发风险的益处并没有显现优势,被增高的出血风险所抵消。这或许与两项研究纳入的对象不同有关,Diener等[15]的研究纳入标准为前3个月经历了缺血性脑卒中或短暂性缺血性发作, Benavente等[14]的研究纳入标准为在前180 d内经历了有症状的腔隙性脑卒中,且两项研究的双抗治疗持续时间较长。而POINT研究和CHANCE研究的纳入标准分别为发生症状12 h内和24 h内,且在登记后均尽快进行了相关干预措施。有研究发现缺血性脑卒中或短暂性缺血性发作后的脑卒中复发事件有相当部分发生在2 d内[16-17]。这可能使得抗血小板治疗的潜在益处没有发挥出来,反而出现了较其他研究更高的出血风险。
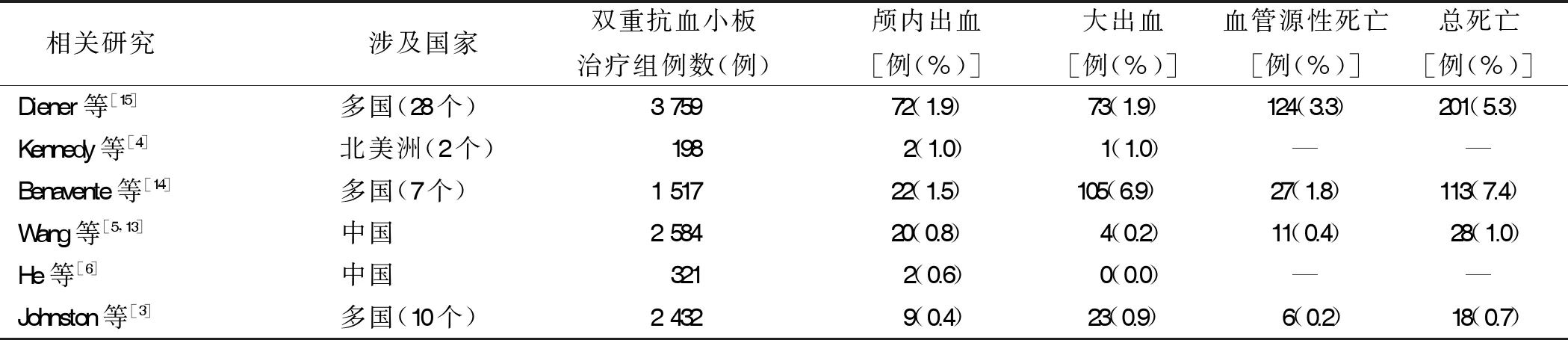
表4 缺血性脑卒中急性期氯吡格雷应用的相关研究数据
可见,对于轻型脑卒中及高危TIA病人进行的双重抗血小板治疗中,应用氯吡格雷负荷剂量300 mg、维持剂量75 mg/d,且持续21 d。这样的策略较其他已选择的策略出血风险更低。
3 小 结
通过综合分析国内外大量的文献资料后,认为阿司匹林作为单药进行抗血小板治疗时,有两种用法可能是合适的:①负荷剂量(162 mg)+维持剂量(75~100 mg/d);②全程同一剂量(75~300 mg/d)。由于国内外阿司匹林的规格不统一,在国内应用162 mg是不现实的,在实际应用中还需要根据现实情况进行调整,调整为150 mg或许可行。当阿司匹林与氯吡格雷联合进行双重抗血小板治疗时,阿司匹林的剂量与其单药运用时一致是当下主流的用法。将氯吡格雷在双重抗血小板治疗中运用,效率更高,其负荷剂量300 mg,维持剂量75 mg/d可能是更合适的。阿司匹林和氯吡格雷作为经典的抗血小板聚集药物,在缺血性脑卒中急性期的应用起着重要的作用。而更加合理的应用这两种抗血小板药物势必会提高治疗效率,降低并发症,尤其是出血相关性并发症。先前有研究认为阿司匹林75~150 mg是防止血管事件最有效的剂量,每日剂量大于325 mg可增加出血风险,阿司匹林50~325 mg/d是预防脑卒中复发的推荐剂量,若要在某个时间段内达到稳定疗效时,推荐160~300 mg 的负荷剂量[18]。也有文献资料报道氯吡格雷负荷剂量300 mg,维持剂量75 mg /d可能更加合理;阿司匹林75~345 mg可能是合理的[19]。尽管已有很多学者对阿司匹林和氯吡格雷在缺血性脑卒中的应用方面有了各自的研究,但在具体的应用策略上还没有更好的证据。对于以后更合理的应用阿司匹林和氯吡格雷以及出现其他更好的抗血小板治疗方案,还需要更多的临床用药经验和随机对照研究来验证现在的研究和指导临床。

