咪达唑仑增强丙泊酚与芬太尼在镜下肠息肉摘除术的麻醉效果
徐一刚,李朝光*,颜雪方,杨熹
(1.南京医科大学附属江苏盛泽医院 麻醉科,江苏 苏州 215228;2.南京医科大学附属江苏盛泽医院 消化科,江苏 苏州 215228)
随着人民对消化道疾病的不断认识,胃肠镜检查治疗成为了需求率很高的项目,特别是无痛胃肠镜麻醉技术很成熟的当前。目前无痛肠镜下息肉摘除术麻醉药物的选择有很多,临床常用丙泊酚联合阿片类药物,但此两种药物组合可能有低血压和呼吸抑制的风险,在并存心肺疾病的患者中更为常见。一项风险因素分析报告显示丙泊酚镇静相关的不良反应发生率达1.4%。临床发现给予芬太尼50 μg后,使用丙泊酚剂量达到肠镜息肉摘除适宜操作的镇静深度时,易发生心率快﹑血压低及呼吸道梗阻。已知咪达唑仑有镇静和顺行性遗忘作用,且对循环和呼吸影响较弱,可协同丙泊酚的镇静作用,本研究拟使用小剂量咪达唑仑增强丙泊酚联合芬太尼行肠镜息肉摘除术的麻醉效果,以减少丙泊酚的用量并降低不良反应发生率。
1 材料与方法
1.1 一般资料
本研究经本院伦理委员会批准通过(JSSZYYLLSC-201801),所有受试者试验前均被告知并签署知情同意书。选择2018年3月至2018年9月南京医科大学附属江苏盛泽医院收治的肠息肉摘除的患者共120例,按照麻醉方式不同分为丙泊酚联合芬太尼组(对照组),在对照组基础上加用小剂量咪达唑仑组(观察组),每组各60例。观察组男性35例,女性25例,平均年龄(54.8±9.1)岁,1个息肉患者28例,2个息肉患者15例,3个息肉患者11例,4个息肉患者6例。对照组男性32例,女性28例,平均年龄(55.0±9.8)岁,1个息肉患者31例,2个息肉患者14例,3个息肉患者10例,4个息肉患者5例。
纳入标准:要求无痛肠镜下摘除息肉,ASA分级为Ⅰ~Ⅱ级,息肉数1~4个,年龄70岁以下的成人患者。
排除标准:常期或近期有服用安定催眠类药物﹑有颅脑外伤史﹑癫痫史﹑精神疾病史﹑吸毒史﹑病态肥胖﹑心肺功能疾病﹑严重呼吸道疾病﹑肝肾功能异常﹑神经肌肉病变和对所用药物过敏的患者。
1.2 方法
所有肠镜操作均由一组具有5年以上工作经历的消化科医师和麻醉医师配合完成。术前1天,患者做好肠道准备,术日禁食,入麻醉准备室后统一于右前臂以20号留置针开通静脉,左侧屈膝卧位,鼻导管吸氧(氧流量2 L/min),监护患者右上臂无创血压(3 min/次)及心率和脉氧饱和度。在麻醉诱导之前安静5 min后测得血压﹑心率3次,取平均值作为基础值。
对照组诱导时先缓慢静推芬太尼50 μg,随后丙泊酚以150 mg/min的速度静推。每5 s观察一次,直到患者睫毛反射消失及改良警觉/镇静评分(MOAA/S)为2分时,置入肠镜寻找到结肠息肉并实施结肠息肉摘除。
观察组先缓慢静脉推注咪达唑仑0.06 mg/kg,2分钟后再诱导,用药和方法同对照组。
两组术中出现体动或睁眼时追加丙泊酚20 mg。术中出现心率低于50次/min静脉给予阿托品0.25 mg,收缩压低于90 mmHg时,静脉给予麻黄素6 mg和乳酸林格氏液快速扩容。出现脉氧饱和度低于90%,行手法托起下颚,开放气道或置入口咽通气道;1 min不能恢复到正常脉氧饱和度水平,采用简易呼吸器给予通气;仍不能恢复到正常的脉氧饱和度水平,则紧急气管插管或者插入喉罩。术毕轻拍患者肩膀呼其姓名进行唤醒,患者能够自主睁眼﹑无呼吸道阻塞风险﹑MOAA/S评分恢复到5分后,送入恢复室观察。术毕5 min未能苏醒,MOAA/S仍不能恢复到5分时使用氟马西尼拮抗。术毕苏醒感觉恶心呕吐,静脉给予昂丹司琼4 mg。
注改良警觉/镇静评分(MOAA/S)标准:5分对正常音调姓名反应正常;4分对正常音调姓名反应迟钝;3分只有反复或大声呼唤姓名才有反应;2分只对轻刺或摇晃有反应;1分仅对斜方肌挤压引起的疼痛有反应;0分对斜方肌挤压引起的疼痛无反应。
1.3 观察指标
由不知分组情况的护士记录观察指标及满意度的调查:
(1)记录两组患者息肉摘除术的手术时间﹑术毕的苏醒时间(肠镜操作结束到患者MOAA/S评分恢复到5分)以及丙泊酚的总量和追加的次数。
(2)记录两组的基础血压和心率﹑麻醉诱导后血压﹑心率,并计算出变化值以及麻黄素使用例数﹑呼吸抑制(SpO<90%)例数及术后恶心﹑呕吐发生率。
(3)用问卷表的形式记录患者和内镜医师对麻醉的满意度。满意度评分为差﹑一般﹑满意﹑非常满意四个等级。满意度=(非常满意例数+满意例数)/该组总例数×100%
1.4 统计分析

2 结 果
2.1 两组患者一般资料比较
两组患者年龄﹑性别﹑体重﹑术后息肉数比较差异无统计学意义,具有可比性(>0.05)。见表1。

表1 两组患者一般资料比较[± s ,n(%)]
2.2 两组手术时间、苏醒时间、使用丙泊酚总量和追加使用丙泊酚次数比较
两组的手术时间和苏醒时间比较差异无统计学意义(>0.05),观察组使用丙泊酚总量和追加使用丙泊酚次数均少于对照组,差异有统计学意义(<0.05)。见表2。

表2 两组手术时间、苏醒时间、使用丙泊酚总量和追加使用丙泊酚次数比较(± s )
2.3 两组患者麻醉后HR和BP变化值比较以及使用麻黄素、呼吸抑制及术后恶心、呕吐发生率比较
两组患者麻醉诱导后血压变化值比较差异无统计学意义(>0.05),对照组麻醉开始后的一分钟内心率增快明显高于观察组,差异有统计学意义(<0.05),两组使用麻黄素例数差异无统计学意义(>0.05),对照组出现呼吸抑制12例,观察组出现3例,差异有统计学意义(<0.05)。观察组患者苏醒后术后恶心﹑呕吐发生率明显低于对照组,差异有统计学意义(<0.05)。见表3。

表3 两组患者麻醉后HR和BP变化值比较以及使用麻黄素、呼吸抑制及术后恶心、呕吐发生率比较[± s ,n(%)]
2.4 两组患者和内镜医生分别对麻醉满意度的比较
观察组的消化科医师和患者对麻醉的满意度明显高于对照组,差异有统计学意义(<0.05)。见表4。
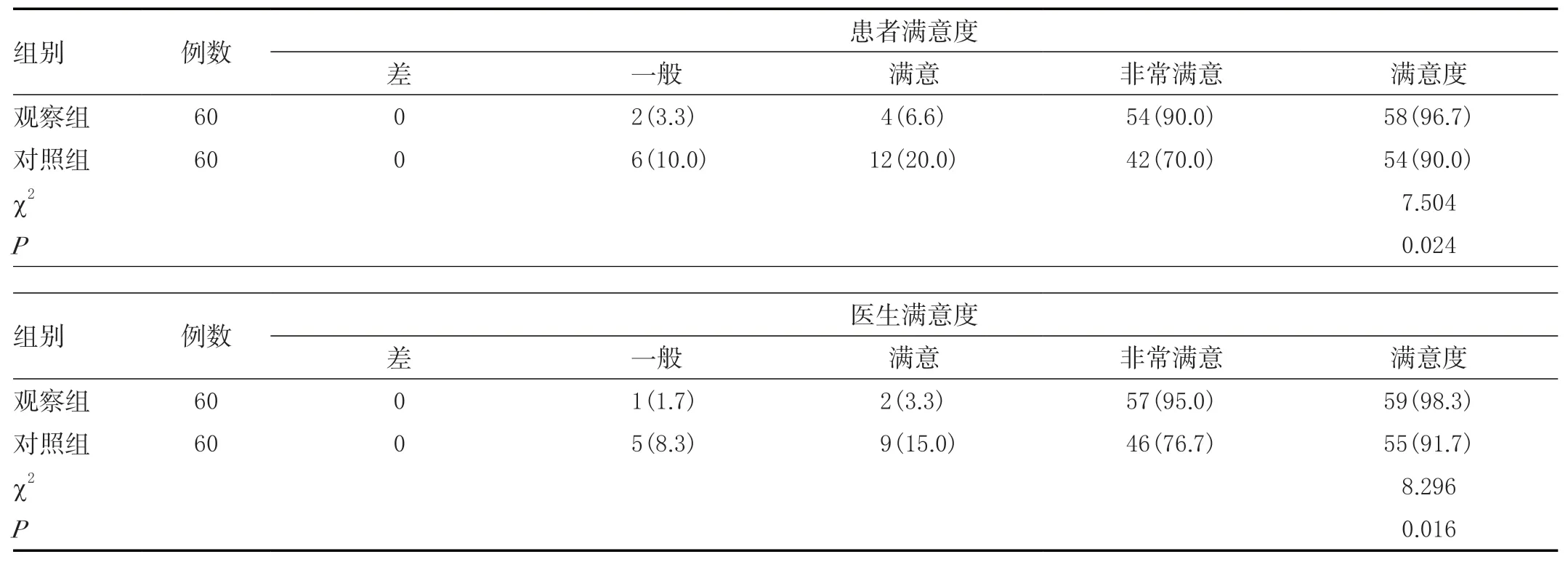
表4 两组患者和内镜医生分别对麻醉满意度的比较[n(%)]
3 讨 论
随着胃肠镜技术的普及和成熟,有报道称普通人群结直肠息肉的检出率高达57%,高危人群检出率甚至更高,麻醉状态下肠镜息肉摘除术是治疗的最简单有效的办法。由于结肠息肉大小﹑数量的原因,所需要麻醉镇静镇痛的时间远大于单纯检查所需的时间。本研究中肠镜下息肉摘除术的平均时间为18 min,最长38 min。丙泊酚因其起效快﹑半衰期短,常作为手术室外无痛胃肠镜的主要麻醉镇静药物。丙泊酚的作用机制可能是激活氨基丁酸(GABA)受体—氯离子复合物,增加氯离子传导,抑制中枢神经系统。单用丙泊酚需较大剂量方可抑制肠镜操作中患者的体动,但丙泊酚存在剂量相关性呼吸和循环抑制的不良反应,为了无痛消化内镜检查及治疗中提高患者抗伤害性刺激的能力,目前多在丙泊酚镇静中辅以阿片类药物,芬太尼为常用药物,且丙泊酚与芬太尼之间有相互协同的作用。然而在此种镇静镇痛方式下仍有明显循环﹑呼吸抑制发生。本研究中对照组虽然没有明显的低血压发生,诱导后血压与基础血压变化比较差异无统计学意义,但心率明显加快提示有代偿低血压发生的趋势。本研究中对照组相对于观察组有明显的心率加快和呼吸抑制及术后恶心呕吐的发生率。咪达唑仑作为苯二氮卓类药物直接作用于GABA 受体,增强了皮质和边缘系统觉醒的抑制和阻断,相对于丙泊酚,咪达唑仑对循环和呼吸的抑制较弱,有报道0.075 mg/kg以下小剂量不影响通气,对心血管影响轻微。
咪达唑仑起效时间约为1~2.5 min,3~4 min达峰值,能维持15 min以上。丙泊酚30 s内起效,维持时间仅4~8 min。故本研究提前2 min使用咪达唑仑﹑然后给予芬太尼和丙泊酚,使置入内窥镜时咪达唑仑已发挥药效,故达到减少丙泊酚用量又增强麻醉效果的目的。咪达唑仑的时效性也减少了无痛肠镜中丙泊酚追加的次数,这与Neves JF等的研究结论一致。
对照组丙泊酚的用量明显多于观察组,该组患者心率的一过性增加明显高于观察组,提示与丙泊酚用量大有关联。该组心率加快推测是短暂的血压下降所致的代偿反应。两组诱导后血压与基础血压差值之间比较差异无统计学意义,另一原因可能与本研究采用无创血压监测(3 min/次)有关,这也使得本研究存在一定的局限性。心率快和低血压导致脑血管和冠状动脉的灌注不足﹑心肌耗氧量增大,对于潜在心功能不全或冠脉缺血的患者存在一定的风险。对照组出现一过性缺氧呼吸抑制的例数明显高于观察组,提示与丙泊酚用量有关联。两组出现呼吸抑制的患者都只需托起下颚开放气道纠正,没有出现需要停止操作,启用简易呼吸机或插管的病例。两组的苏醒时间差异无统计系意义,没有一例需要使用氟马西尼拮抗,提示小剂量咪达唑仑并没有明显延长苏醒时间。观察组术后苏醒的恶心呕吐发生率明显低于对照组。有研究表明使用咪达唑仑术后恶心呕吐的发生率显著低于未使用患者,这与本研究结果一致。因此观察组患者的满意度高于对照组,与恶心呕吐的发生率明显低于对照组有关。由于观察组术中丙泊酚用量少,患者呼吸循环相对平稳,既降低了消化内镜医师对麻醉风险的焦虑度;又减少术中体动次数,为肠镜下息肉摘除提供了安静舒适的操作环境,故内镜医师对观察组麻醉的满意度高于对照组,与有关文献报道一致。
无痛肠镜下息肉摘除术麻醉可选择的药物有很多,镇静类除了上述丙泊酚和咪达唑仑外,还可以选择环泊酚﹑艾斯氯胺酮﹑瑞马唑仑甚至右美托咪定,镇痛类药物可以选瑞芬太尼﹑舒芬太尼或者用甾体药物,其作用各有优劣。选择理想的麻醉药物既要让患者在操作过程中无意识无痛苦,也要围术期生命体征平稳,降低麻醉风险。
综上所述,小剂量咪达唑仑可增强丙泊酚联合芬太尼在肠道下息肉摘除术中的镇静镇痛效果,循环稳定﹑呼吸抑制和恶心呕吐发生率减少,患者和内镜医师的满意度高。

