ICU连续性肾脏替代治疗患者早期活动对安全性的影响
赵宏宇,唐 晟,马燕兰,罗 沙,李丽娜,曹玉蕤,杨 宁
ICU患者病情危重,应用血液净化治疗时,常采用连续性肾脏替代治疗(continuous renal replacement therapy,CRRT)。CRRT是基于扩散、超滤、对流和吸附的生理学原理来模拟肾脏功能,以连续、温和而缓慢地去除过多的体液、内毒素等物质的肾脏替代治疗方式,其治疗持续时间长。李果对武汉市23家公立医院的36台CRRT仪器使用情况的调查显示,ICU内CRRT平均开机时间为19.1 h,较肾内科平均开机时长多约11 h。CRRT治疗期间,为保证其正常运作,常限制患者肢体活动、并严格卧床。而长时间卧床、肾脏替代治疗、病情严重均是发生ICU获得性衰弱(ICU-acquired weakness,ICU-AW)的危险因素,可见CRRT患者发生ICU-AW的风险高。ICU-AW可导致患者机械通气时间、住院时间延长,1年和5年病死率增高,出ICU后长期社会功能受损,严重影响患者的生活质量,增加家庭和社会的经济负担。目前研究认为,早期活动是防治ICU-AW的重要措施,而ICU内CRRT患者进行早期活动的研究较少。本研究旨在探讨ICU内CRRT患者在治疗期间开展早期活动对患者安全与CRRT设备正常运行的影响。
1 对象与方法
1.1 研究对象 采用便利抽样法,选取北京市某三级甲等医院重症医学科2021-03至2022-01收治的接受CRRT治疗的患者为研究对象。纳入标准:(1)18岁≤年龄≤85岁;(2)接受CRRT治疗;(3)知情同意,自愿参与研究。排除标准:(1)CRRT设备频繁报警;(2)长时间SpO<90%、收缩期血压>170 mmHg;(3)颅内高压、深静脉血栓、不稳定骨折、急性心肌梗死、开放性腹部伤口、严重认知和神经功能缺损等不适宜活动的患者,姑息治疗患者;(4)躁动(RASS≥2)、高呼吸机设置(FiO>0.60和/或呼气末正压PEEP>10 cmHO)。通过两样本均数比较估计公式n=n=2×[(+)×S/δ],双侧α=0.05,β=0.10,低血压是目前报道中发生率最高的安全事件,本研究以“血压变化”为主要结局指标,根据预实验结果δ=19.91,S=16.17,计算得=25,设定失访率为15%,计算两组样本量各需29例次,总样本量为58例次。通过计算机随机数字生成随机分配方案,使用信封法按照患者入院顺序随机分为试验组和对照组。本研究已通过医院伦理委员会审批(批号:S2021-060-01)。
1.2 研究方法
1.2.1 对照组干预方法 给予ICU常规治疗和护理,每2 h由护士协助翻身、更换体位、皮肤按摩;定时观察CRRT治疗情况及患者健康状况,清醒患者进行常规运动健康宣教。
1.2.2 试验组干预方法 (1)组建多学科合作小组。由两名重症医学科医师、两名10年以上具备CRRT资质准入的ICU护士、1名康复治疗师组成多学科合作小组,参与制订流程、病情评估、风险应对方案等环节。(2)制订活动实施流程。本研究采用Orlando护理程序理论中的护理程序理念实施干预方案,每次活动干预前“评估”患者的病情、管路安全性(避免管路牵拉、CRRT导管三重固定)、CRRT治疗安全。确定患者是否适宜进行活动(“诊断”)后,制订患者活动“计划”,由护士“实施”主被动关节活动,在活动过程中实时关注患者的生命体征及CRRT设备压力变化。结束活动后及时“评价”并记录患者的活动中的安全问题。(3)制订风险应对方案。出现以下情况,立即停止活动:①平均动脉压(MAP)<65 mmHg或>120 mmHg,原有肾脏疾病患者收缩压或舒张压较之前下降10 mmHg;②心率<50次/min或>140次/min;③出现心律失常或需使用去甲肾上腺素维持血压;④吸入氧浓度FiO为60%,伴随动脉氧分压(PaO)<70 mmHg;⑤呼气末正压(PEEP)>10 cmHO;⑥血氧饱和度下降10%或<85%;⑦呼吸频率>35次/min;⑧在活动后病情恶化,出现新的脓毒血症、患者再次昏迷、消化道出血、新发胸痛等。对出现2 min内患者无法自行缓解的异常情况,按照重症医学科诊疗常规进行处理。(4)活动方案。试验组患者在常规护理内容的基础上施加肢体活动,依照患者意识状况与肌力水平予以主动、助力或被动训练,由远心端向近心段依次活动肢体关节,包括指关节、腕关节屈伸,肘关节屈伸、旋前旋后,肩关节屈伸、内旋外旋,踝关节背伸和跖屈(踝泵运动),膝关节屈伸,以及髋关节屈伸、内收和外展。每个关节活动10~15次,股静脉置管时置管侧腿部抬离床面不超过45°。活动频率为每天2次、每次20~30 min。活动周期为自患者入组至患者出ICU。
1.3 评价指标 (1)CRRT压力参数变化。试验组,记录试验组患者活动前(0 min)、活动中(15 min)及活动完成时(30 min) CRRT压力参数,包括动脉压、静脉压、滤前压和跨膜压;对照组,随机选取治疗中某一时间点(0 min),及其后15、30 min时的CRRT压力参数。(2)生命体征变化。试验组,记录患者活动前(0 min)、活动中(15 min)及活动完成时(30 min)的生命体征,包括血压、血氧饱和度、心率、呼吸频率;对照组,随机选取治疗中某一时间点(0 min)及其后15、30 min时的生命体征。(3)不良事件发生情况。不良事件分为主要与次要不良事件,主要不良事件指CRRT导管或其他导管的移位、意外拔管、需要医疗干预的出血,需要紧急干预的血液动力学改变(如低血压)和心脏骤停、CRRT治疗中断等;次要不良事件指无需医疗干预,患者短时间可恢复的生理异常,如2 min内可处理的CRRT报警。观察两组CRRT治疗期间或活动过程中发生的不良事件。
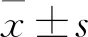
2 结 果
2.1 一般资料比较 研究纳入18例患者,试验组活动41例次、对照组记录36例次,两组一般资料比较差异无统计学意义(>0.05,表1),具有可比性。
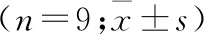
表1 ICU连续性肾脏替代治疗两组一般资料比较
2.2 生命体征变化比较 两组生命体征在不同时间点(0、15、30 min)比较差异无统计学意义(>0.05),两组不同时间点与0 min比较差异无统计学意义(>0.05,表2)。

表2 ICU连续性肾脏替代治疗两组生命体征比较
2.3 两组CRRT压力参数变化比较 如表3所示,两组CRRT压力参数在不同时间点(0、15、30 min)比较差异无统计学意义。试验组30 min时动脉压与0 min时比较差异有统计学意义(=0.005),平均值差值为3.878 mmHg;试验组15 min时静脉压与0 min时比较差异有统计学意义(=0.024),平均值差值为2.244 mmHg;试验组30 min时静脉压与0 min时比较差异有统计学意义(=0.000),平均值差值为5.049 mmHg;试验组30 min时跨膜压与0 min时比较差异有统计学意义(=0.036),平均值差值为3.610 mmHg。
2.4 两组不良事件发生情况比较 试验组24次CRRT中共活动41次,发生1次压力报警,发生率为2.44%(1/41),调整患者肢体位置后停止报警;对照组36次CRRT治疗过程中发生2次压力报警,发生率为5.56%(2/36),1次报警调整患者肢体位置后停止报警,1次报警无法停止后被迫下机。两组不良事件发生率比较,差异无统计学意义(=1.167,=0.558)。
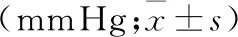
表3 ICU连续性肾脏替代治疗两组CRRT压力变化比较
3 讨 论
3.1 ICU内CRRT患者进行早期活动安全性较好 本研究最终纳入18例患者,患者年龄、性别与诊断特征与陈丽花等、黄卓凡等研究对象的特征一致,分析原因为40~79岁为急性肾损伤的高发人群,研究对象特征与肾脏疾病流行病学有关。66.7%(12/18)的患者为股总静脉临时置管,治疗模式与CRRT通路的选择与治疗紧急程度、患者身体状况等有关,右侧颈内静脉常作为首选通路位置,但股总静脉可避免胸部中心静脉通路相关的并发症,且ICU患者管路与液体通路较多,颈内静脉常置入中心静脉导管,所以股总静脉置管患者更多。本研究在ICU接受CRRT治疗患者病情稳定时、患者上机期间给予主被动关节活动,由于研究对象的特殊性,样本量较少。本文将安全性定义为在观测阶段发生较少的安全事件,本研究单次活动时长为30 min,CRRT治疗时长至少为6 h,所以本研究记录患者每次活动时发生的安全指标变化情况,以单次活动为一个样本。试验组共活动41例次。试验组与对照组生命体征在不同时间点(0、15、30 min)的比较,差异无统计学意义,且不同时间点(15、30 min)与0 min比较差异无统计学意义。此结果与Lee等、Brownback等和陈丽花等的研究结果一致。由此可见,ICU接受CRRT治疗患者进行主被动关节活动引起生命体征变化的可能性小。有研究表明急症住院患者的肌肉力量与肌肉萎缩在卧床5 d内迅速出现,约35 d衰减速度才达到平稳,目前证据显示肌肉衰减会增加胰岛素敏感性下降、血栓栓塞疾病等的发生风险,影响疾病恢复。且肾脏疾病与肌肉减少有关,慢性肾脏病(chronic kidney disease,CKD)分期越严重,肌肉减少越多,肾脏疾病患者是CRRT患者的主要人群,所以ICU内CRRT患者发生肌肉减少的风险较高。本研究认为ICU进行CRRT治疗患者在治疗期间开展早期活动是安全的,因此在临床工作中,对长时间进行CRRT治疗的患者,应鼓励定时活动,对意识不清且卧床患者应给予适当时间间隔的关节活动训练,防止发生关节僵硬、ICU-AW、褥疮、深静脉血栓等并发症,延缓肌肉衰减。
3.2 主被动关节活动对CRRT平稳运行影响较小 CRRT平稳运行是CRRT有效治疗的前提。既往ICU临床工作中限制CRRT患者活动的一个重要原因是担心活动过程中CRRT频繁压力报警,CRRT报警会暂停治疗,频繁报警可能发生血压凝固和回血量减少,从而出现栓塞、失血等医疗问题。本研究试验组对股静脉置管患者侧肢体进行不超过45°的关节活动,对颈内静脉置管患者肢体进行全范围关节活动,静脉压、动脉压、跨膜压增加(2.244~5.049 mmHg),CRRT治疗未中断。Lee等对29例CRRT患者在33次被动关节活动、10次床上主动活动、29次辅助或主动坐立、9次站立或原地踏步的活动过程中观测,发现患者进行主动活动时回路血流量相对增加,未发生相关不良事件。Wang等研究发现,股血管置管患者进行髋关节屈曲时未观测到压力变化,坐立和站立时滤器跨膜压升高,动脉压下降,仰卧后恢复正常。Toostra等发现活动(78次床上活动、72次仰卧功率自行车、80次坐在床边、20次站立,13次转移到椅子上,5次原地踏步)前后动脉压、静脉压及废液压约变化4 mmHg。本研究结果与上述研究基本一致,动脉压、静脉压、跨膜压在活动过程中压力变化幅度小。试验组所有活动均未发生CRRT治疗中断,可见,小幅度的压力变化不影响CRRT治疗,与目前研究认为股静脉留置导管不影响患者活动的结果一致。试验组发生1次肢体位置不当引起的报警,对照组发生1次肢体位置不当引起的报警与1次压力过高被迫下机,分析原因为患者自身通路条件较差,与活动相关的可能性较小。ICU护理管理者应重视股静脉置管对患者活动限制带来的影响,特别是长期卧床患者长期制动后发生并发症的风险增高,临床管理者应重视提高医务人员的认知,鼓励CRRT患者进行早期活动。
ICU内CRRT患者进行主被动关节活动是安全可行的,活动中不会引起生命体征的变化,CRRT压力变化幅度小,活动发生不良事件的可能性较小。本研究的不足之处在于样本量较少,可能有一定偏倚;本研究股静脉置管侧肢体限制活动小于45°,因此全范围关节活动是否会引起CRRT压力变化有待进一步研究。建议今后开展大样本、高质量的临床研究,进一步分析ICU接受CRRT治疗患者进行早期活动的安全性,探讨ICU内CRRT患者早期活动的有效性,为临床开展早期活动提供支持。

