腹腔镜右半结肠切除术对患者MDA、SOD水平及生活质量的影响①
马双阳,宋 展,王新伟,戴 兵
(南阳市中心医院普通外科,河南 南阳 473000)
结肠癌是临床常见的消化系统恶性肿瘤,多发生于右半结肠。右半结肠切除术是目前临床治疗结肠癌的主要治疗方法,开腹手术根治性治疗效果好,但手术创伤大、术中出血量多,术后并发症风险较高,不利于术后快速康复[1]。腹腔镜手术切口小、出血量少,术后痛苦轻、恢复快,具有微创优势。但由于结肠癌病情的复杂性,腹腔镜手术尚不能完全取代开腹手术[2]。
手术创伤可引起机体应激反应,导致内分泌功能紊乱、血流动力学指标剧烈波动,还可抑制免疫功能,增加术后感染风险,进而影响康复进程。而对于结肠癌患者而言,术后免疫功能受到抑制后,机体自身抗肿瘤作用下降,可引起肿瘤逃逸而致复发、转移。因此在结肠癌手术时应重视减轻机体应激反应[3]。丙二醛(MDA)是机体氧化反应的副产物,超氧化物歧化酶(SOD)则是天然的抗氧化剂,两者的血清水平分别代表机体氧化反应和抗氧化能力[4]。本研究分析了腹腔镜右半结肠切除术对患者氧化应激指标及生活质量的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取南阳市中心医院2017-12~2019-10收治的未出现远处转移的右半结肠癌患者70例,采用简单随机方法,将合格受试者按1:1原则分为对照组和观察组,单组35例。对照组男25例,女10例;年龄31~70岁,平均(48.62±11.23)岁;肿瘤(TNM)分期:其中Ⅰ期15例,Ⅱ期10例,Ⅲ期10例;观察组男28例,女7例;年龄30~72岁,平均(48.57±11.12)岁;TNM分期:其中Ⅰ期20例,Ⅱ期10例,Ⅲ期5例。纳入标准:(1)符合《中国结直肠癌诊疗规范》[5]中的标准;(2)年龄30~72岁;(3)首次确诊者。排除标准:(1)出现远处转移者;(2)合并心、肝、肾等重要脏器功能严重不全者;(3)合并急性肠梗阻者;(4)合并精神异常者;(5)患者有腹部手术史。一般资料比较,具有均衡性(P>0.05)。
1.2 方法
对照组患者接受开腹右半结肠癌根治术治疗,麻醉方法为气管插管全身麻醉,经腹直肌切口入路,依次切开皮肤、皮下组织,进腹后探查肿瘤大小、部位、与周围邻近组织关系。游离结肠系膜,切断回结肠血管蒂下缘系膜,显露肠系膜静脉,从底部依次结扎、切断结肠中动脉右支、右结肠动静脉、结肠动静脉,结扎回结肠动静脉,游离至升结肠旁沟。清扫周围淋巴结,沿着回肠尾隔断回结肠系膜,在距离回盲部15cm处剪切回肠并缝合,行横结肠、回肠端侧吻合,关闭残端,放置引流管,关腹。
观察组患者采用腹腔镜右半结肠切除术治疗,行气管插管全身麻醉,在脐下穿刺建立气腹,维持气腹压12~14mmHg,置入腹腔镜探查腹腔。分别于左锁骨中线脐上6cm、左锁骨中线脐下4cm、右锁骨中线平脐处做操作孔。游离回结肠系膜,结扎回结肠动静脉,沿 Toldt 间隙向外侧游离,沿右侧腹壁黄白交界线剪开侧腹膜,与Toldt 间隙贯通,切除病灶后扩大右锁骨中线平脐处切口至 5~6cm,经此切口取出标本。清扫周围淋巴结,行横结肠、回肠端侧吻合,关闭残端,放置引流管,关腹。
1.3 检测方法
于手术前后抽取患者外周静脉血标本5mL,置于EDTA抗凝管,于取血1h后上离心机处理,3000r/min离心15min,分离血清采用双抗体夹心酶联免疫吸附法试剂盒(南京建成生物工程研究所)检测MDA、SOD、结肠癌特异性抗原-2(CCSA-2)、血管内皮生长因子(VEGF)水平,检测仪器:ELX800多功能酶标仪(美国伯腾公司),操作步骤严格按照试剂盒说明书要求。
1.4 观察指标
比较两组手术相关指标及手术前后生活质量评分、MDA、SOD、CCSA-2、VEGF水平变化情况。记录两组并发症的发生情况。生活质量:采用SF-36评分评价,由躯体、认知、角色、情绪、社会等功能领域组成,单项采用百分制,分值与生活质量成正比。
1.5 统计学方法
2 结果
2.1 两组手术相关指标比较
观察组术中出血量(100.15±49.32)mL少于对照组,手术时间(172.41±48.83)min、首次排气时间(3.06±1.18)d、住院时间(7.32±2.36)d短于对照组(P<0.05)。见表1。
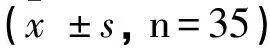
表1 两组手术相关指标比较
2.2 两组MDA、SOD、CCSA-2、VEGF比较
术前,两组MDA、SOD、CCSA-2、VEGF比较,差异不显著(P>0.05)。术后,观察组MDA、CCSA-2、VEGF低于对照组,SOD高于对照组(P<0.05)。见表2。
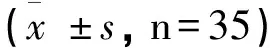
表2 两组患者手术前后MDA、SOD、CCSA-2、VEGF水平比较
2.3 两组生活质量评分比较
术前,两组生活质量评分比较,差异不显著(P>0.05)。术后,观察组躯体、认知、角色、情绪、社会等功能领域评分高于对照组(P<0.05)。见表3。
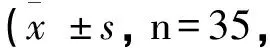
表3 两组生活质量评分比较分)
2.4 两组并发症比较
观察组的并发症发生率低于对照组,差异有统计学意义(P<0.05)。见表4。
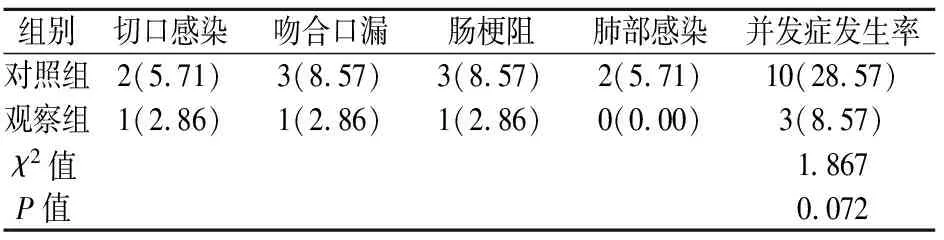
表4 两组并发症比较[n=35,n(%)]
3 讨论
近年来消化系统恶性肿瘤结肠癌的发病率呈现上升趋势,并趋于年轻化。目前临床治疗结肠癌主要以守护联合术后放化疗为主[6]。结肠癌早期接受根治性手术治疗可改善患者的预后,延长其生存时间。传统的开腹手术根治性效果好,但其手术创伤大、并发症多,患者术后康复较慢[7]。微创手术是目前外科学发展的新方向,腹腔镜手术经过数十年的发展已逐渐走向成熟。腹腔镜手术治疗结肠癌同样可以达到根治性效果,同时具有微创优势[8]。但也有学者提出,由于右半结肠空间位置局限、解剖结构复杂,腹腔镜下手术的操作难度较大、手术时间延长[9]。
本研究发现,与开腹右半结肠切除术相比,腹腔镜右半结肠切除术引起的术中出血量更少,首次排气时间、住院时间更短。这一结果充分证实腹腔镜手术在结肠癌治疗中的微创优势,患者术中出血量更少,术后恢复更快,这一结果与已有的临床研究结论一致[10]。本研究还发现,采用腹腔镜右半结肠切除术治疗者手术时间更短,这一结果与大多数临床研究结论并不一致,这可能是由于随着术者对腹腔镜技术的掌握日益娴熟,镜下操作分离、结扎、离断、止血等操作更精细,进而可缩短手术时间。
手术创伤引起的应激反应直接影响患者的术后康复,因此也是评价手术安全性的重要方面[11]。有研究发现,应激反应可引起机体神经内分泌系统、免疫系统异常,刺激氧自由基、炎性因子大量分泌,介导免疫炎症反应,不仅可引起血流动力学指标剧烈波动,还可抑制机体免疫功能,增加并发症风险[12]。正常情况下,人体免疫系统可识别并清除恶变细胞,当机体免疫功能受到抑制时,往往发生肿瘤逃逸,进而增加术后复发和转移风险[13]。
血清MDA水平是反映机体氧化应激反应损伤程度的重要指标。SOD是生物体内存在的一种天然的抗氧化酶,可与氧自由基结合而清除,减轻生物膜过氧化损伤程度,对细胞具有保护作用[14]。正常情况下,机体氧化和抗氧化处于平衡状态,在应激反应状态下,MDA大量产生,而SOD的数量有限,大量耗竭后血清水平下降[15]。CCSA-2是一种新发现的血清标志物,对结肠癌的诊断灵敏度和特异性均较高[16]。VEDF是新生血管形成的重要促进因子,在肿瘤的发生、转移过程中发挥重要的作用[17]。本研究中采用腹腔镜右半结肠切除术治疗者术后MDA、CCSA-2、VEGF水平更低,SOD水平更高,提示腹腔镜右半结肠切除术治疗右半结肠癌所引起的创伤应激反应更小。这可能是由于开腹手术操作面积大,牵拉广泛,可刺激肿瘤细胞加速分泌肿瘤标志物,病灶受到牵拉、挤压后可使肿瘤细胞脱落进入血循环[18]。而腹腔镜手术创伤小,术中对病灶的牵拉、挤压刺激轻,因此应激反应更轻微。
术后随访发现,采用腹腔镜右半结肠切除术治疗者术后生活质量评分高于采用开腹右半结肠切除术治疗者;切口感染、吻合口漏、肠梗阻、肺部感染并发症发生率更低。这一结果提示,腹腔镜右半结肠切除术治疗右半结肠癌,可更好的改善患者生活质量。这可能与腹腔镜右半结肠切除术出血量更少,并发症风险更低,术后恢复更快有关。
综上所述,腹腔镜右半结肠切除术根治右半结肠癌,出血量较少,并发症较低,安全性高,可改善患者生活质量。

