神经刺激仪联合超声引导臂丛神经阻滞在小儿肱骨骨折中的应用
薛璋明,韩小东,2
1.西安国际医学中心医院麻醉手术中心,陕西 西安 710100;
2.延安大学医学院,陕西 延安 716000
肱骨骨折是儿童常见的创伤性损伤,约占儿童肘部骨折的10%,好发于6~14 岁,由于儿童骨骼尚未发育完全,又活泼好动,常会受到直接或间接暴力,导致创伤性肱骨骨折发生[1-3]。手法复位和夹板外固定治疗是小儿肱骨骨折的传统治疗方式,但术后易发生骨折移位,不利于患儿预后恢复,因此手术治疗已成为近年来小儿肱骨骨折的重要方式[4]。患儿由于年龄较小、配合度低,术前麻醉方式的选择就成为临床关注和探究的重点[5]。神经刺激仪引导下神经阻滞需依赖于神经干体表投影以及麻醉医师的临床经验,超声引导下神经阻滞可直接观察神经走形及药物注射范围[6-7]。因此,本研究通过分析神经刺激仪引导、超声引导及神经刺激仪引导联合超声引导三种不同神经阻滞方式的麻醉效果,旨在探究最佳神经阻滞方式并为临床麻醉方式的选择提供参考。
1 资料与方法
1.1 一般资料 选择2019 年9 月至2021 年4 月于西安国际医学中心医院就诊治疗的156例肱骨骨折患儿为研究对象。纳入标准:(1)均经X线检查确诊肱骨骨折,拟行手术治疗者;(2)年龄<14岁;(3)美国麻醉医师协会(ASA)分级在Ⅰ~Ⅱ级;(4)患儿监护人对本研究知情,并签署知情同意书。排除标准:(1)凝血功能障碍者;(2)对麻醉药物耐受或过敏者;(3)合并心血管疾病者;(4)免疫功能障碍者;(5)神经阻滞穿刺部位损伤或感染者。采用随机数表法将患儿分为三组,每组52例。A组患儿中男性28例,女性24例;年龄4~13岁,平均(7.62±1.25)岁;平均体质量(21.36±3.14)kg。Β 组患儿中男性29例,女性23例;年龄4~13岁,平均(7.81±1.27)岁;平均体质量(22.27±3.23)kg。C组患儿中男性27 例,女性25 例;年龄3~13 岁,平均(7.59±1.28)岁;平均体质量(21.47±3.08)kg。三组患儿的性别、年龄、体质量比较差异均无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
1.2 麻醉方法 所有患儿术前均禁食8 h,进入手术室后给予血压、心率、心电图等常规监测。术前半小时给患儿肌肉注射阿托品(生产厂家:上海禾丰制药有限公司;规格:1 mL:0.5 mg;批准文号:国药准字H31021172),剂量0.02 mg/kg,建立静脉通道,静脉输注0.9%氯化钠注射液,密切观察患儿生命体征。A组患儿采用神经刺激仪引导臂丛神经阻滞:仪器为Stimuplex HNS11(Β.ΒRAUN 公司),刺激频率为1 Hz,电流1.5 mA。在患儿锁骨正中上方1 cm 处,神经刺激针垂直于皮肤刺入神经并缓慢进针,当针尖接近患儿臂丛神经时,上肢肌肉会发生节律性收缩,固定针头,将电流降低至0.5 mA仍有肌颤,注入麻醉药物。Β组患儿采用超声引导臂丛神经阻滞:仪器为Philips HDI-5000 型超声诊断仪,探头频率2.0~5.0 MHz。取仰卧位,充分暴露患儿患肢侧颈部。采用彩色多普勒超声诊断仪探头在穿刺处扫描,获取该侧臂丛神经横、纵切面图像后进行穿刺,注入麻醉药物,直至完全浸润各神经分支。C组患儿采用神经刺激仪联合超声引导臂丛神经阻滞:先采用彩色多普勒超声诊断仪探头在穿刺处扫描定位,并再其引导下置入神经刺激针,到达阻滞位置后将神经刺激针电流降低至0.5 mA仍有肌颤时,注入麻醉药物。三组患者均在到达麻醉阻滞点后回抽无血、无液后,注入1%利多卡因和0.1%丁卡因混合液,直至完全浸润各神经分支,剂量为1 mL/kg。
1.3 观察指标 (1)平均动脉压(MAP)和心率(HR):比较三组患儿阻滞前(T0)、阻滞10 min(T1)、阻滞30 min (T2)、阻滞60 min (T3)时的MAP 和HR。(2)神经阻滞完成时间、麻醉起效时间、镇痛维持时间:记录三组患儿神经阻滞完成时间、麻醉起效时间及镇痛时间,并进行比较。(3)麻醉阻滞效果:观察三组患儿麻醉阻滞效果,根据术中疼痛及辅助用药情况分为三级:优为切皮及术中患儿安静无痛且无任何体动,无需追加镇痛药物即可顺利完成手术;良为术中患儿轻微体动,需静脉追加部分基础麻醉药后方可完成手术;差为术中从切皮开始即有体动明显,追加基础麻醉药无效,需改用全身麻醉才可完成手术。麻醉优良率=(优+良)/总例数×100%。(4)并发症:观察并比较三组患儿术中及术后的低血压、神经损伤、血肿及恶心呕吐等并发症发生情况。
1.4 统计学方法 应用SPSS23.0 统计软件进行数据分析。计量资料符合正态分布,以均数±标准差(±s)表示,组间多个时间点测量数据采用重复测量方差分析,多组组间比较采用单因素方差分析,两两比较采用t 检验;计数资料比较采用χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 三组患儿不同时间点的MAP比较 三组患儿不同时间点的MAP 比较差异均无统计学意义(P>0.05),见表1。
表1 三组患儿不同时间点MAP比较(±s,mmHg)
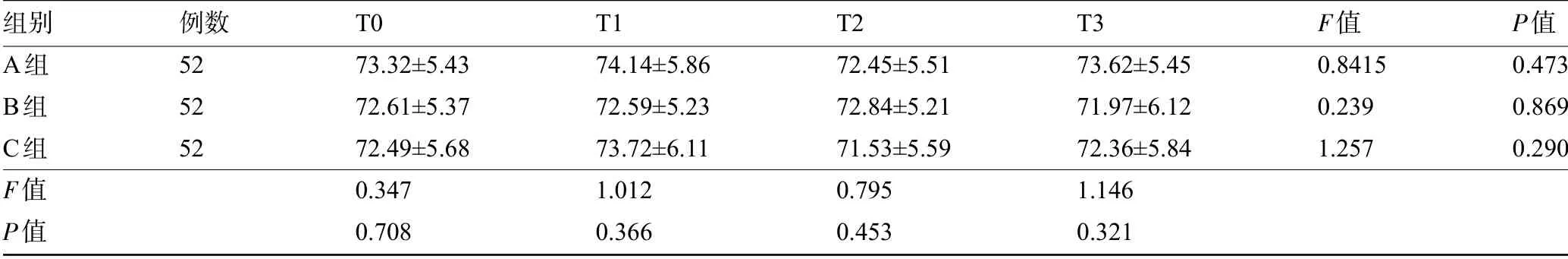
表1 三组患儿不同时间点MAP比较(±s,mmHg)
注:1 mmHg=0.133 kPa。
组别A组Β组C组F值P值例数52 52 52 T0 73.32±5.43 72.61±5.37 72.49±5.68 0.347 0.708 T1 74.14±5.86 72.59±5.23 73.72±6.11 1.012 0.366 T2 72.45±5.51 72.84±5.21 71.53±5.59 0.795 0.453 T3 73.62±5.45 71.97±6.12 72.36±5.84 1.146 0.321 F值0.8415 0.239 1.257 P值0.473 0.869 0.290
2.2 三组患儿不同时间点的HR比较 三组患儿不同时间点的HR比较差异均无统计学意义(P>0.05),见表2。
表2 三组患儿不同时间点的HR比较(±s,次/min)
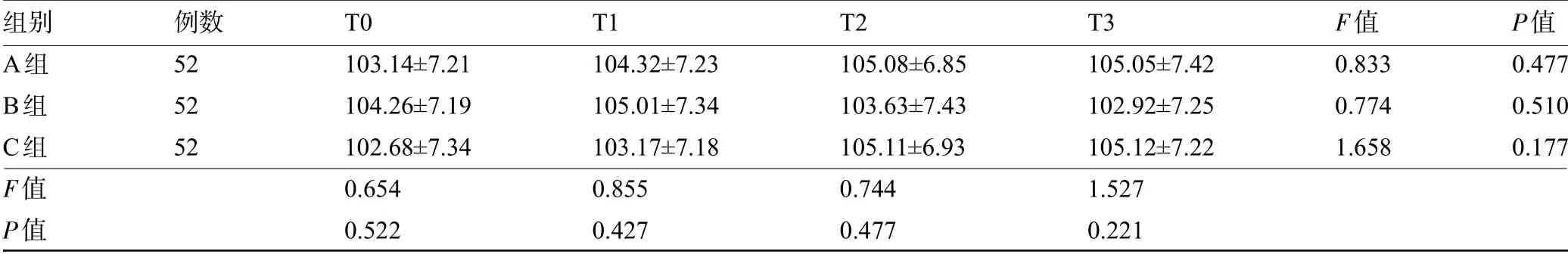
表2 三组患儿不同时间点的HR比较(±s,次/min)
组别A组Β组C组F值P值例数52 52 52 T0 103.14±7.21 104.26±7.19 102.68±7.34 0.654 0.522 T1 104.32±7.23 105.01±7.34 103.17±7.18 0.855 0.427 T2 105.08±6.85 103.63±7.43 105.11±6.93 0.744 0.477 T3 105.05±7.42 102.92±7.25 105.12±7.22 1.527 0.221 F值0.833 0.774 1.658 P值0.477 0.510 0.177
2.3 三组患儿的神经阻滞情况比较 三组患儿的神经阻滞情况比较差异均有统计学意义(P<0.05),其中C组患儿的神经阻滞完成时间和麻醉起效时间明显短于A 组和Β 组,镇痛维持时间明显长于A 组和Β组,差异均有统计学意义(P<0.05),见表3。
表3 三组患儿的神经阻滞情况比较(±s,min)
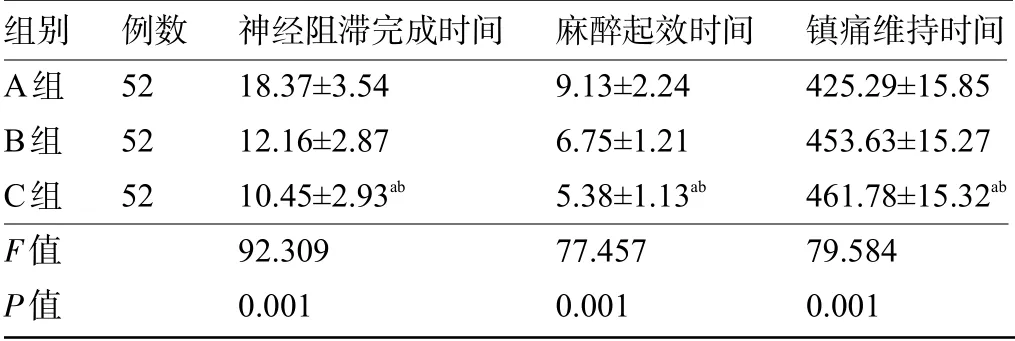
表3 三组患儿的神经阻滞情况比较(±s,min)
注:与A组比较,aP<0.05;与Β组比较,bP<0.05。
组别A组Β组C组F值P值例数52 52 52神经阻滞完成时间18.37±3.54 12.16±2.87 10.45±2.93ab 92.309 0.001麻醉起效时间9.13±2.24 6.75±1.21 5.38±1.13ab 77.457 0.001镇痛维持时间425.29±15.85 453.63±15.27 461.78±15.32ab 79.584 0.001
2.4 三组患儿的麻醉效果比较 三组患儿麻醉优良率比较差异有统计学意义(χ2=9.273,P=0.010<0.05),其中C 组患儿的麻醉优良率明显高于A 组,差异有统计学意义(P<0.05),但与Β 组比较差异无统计学意义(P>0.05),见表4。
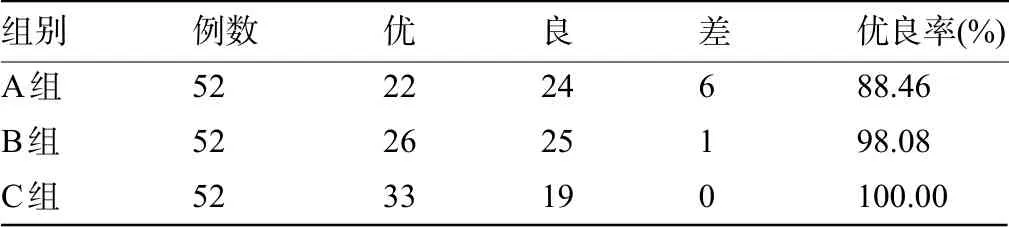
表4 三组患儿的麻醉效果比较(例)
2.5 三组患儿术中及术后的并发症比较 三组患儿术中及术后并发症发生率比较差异均无统计学意义(χ2=0.496,P=0.443>0.05),见表5。

表5 三组患儿术中及术后的并发症比较(例)
3 讨论
小儿天性活泼好动,与成人相比对麻醉相应操作配合度低、依从性差,麻醉效果并不理想,因此选择效果好、起效快的麻醉方式具有重要意义[8-9]。臂丛神经阻滞是小儿上臂手术常见的麻醉方式,具有操作简便、镇痛疗效显著及基本不影响患者呼吸和循环系统等优点[10-12]。传统臂丛神经阻滞是盲探式操作,阻滞是否成功主要依赖于患儿是否合作或能否准确诉说异感等,故阻滞效果不佳,并且过度追加基础麻醉可增加呼吸系统循环风险。有研究显示,小儿上肢手术中神经阻滞不全的发生率可达40%,严重影响患儿预后[13]。神经刺激仪操作简单,仅需链接仪器正负极,穿刺插入刺激针并予以调整,在小电流输出时患者上肢肌颤明显,即可确定麻醉药物注射点,具有一定的神经阻滞特异性,并且神经刺激仪不要求直接接触神经或穿透动脉[14]。但是神经刺激仪定位存在一定的盲目性,对操作医师的经验和技术要求较高,从而导致神经定位时间延长[15]。超声引导下臂丛神经阻滞是在直视状态下完成操作,可清楚观察到患者臂丛神经及周围血管、筋膜、肌肉等组织,从而可缩短定位时间,避免神经损伤,降低穿刺失败率,保证臂丛神经周围局麻药达到最佳扩散范围,提高阻滞效率[16]。但是超声引导定位可能受操作者对超声图像的主观认识偏差影响,而神经刺激仪则以肌群诱发颤动为标志,定位更为准确。因此,本研究旨在探究一种最佳臂丛神经阻滞方式为临床提供参考。
本研究结果显示,C组患儿MAP、HR均未受到影响,与A组及Β组患儿比较差异均无统计学意义。黄志胜等[10]研究采用神经刺激仪联合超声引导神经阻滞在下肢手术中对不同时间点MAP、HR 水平的影响与单独采用神经刺激仪或超声引导神经阻滞的效果无显著差异,与本研究结果相似。在神经阻滞效果中,C组患儿的神经阻滞完成时间和麻醉起效时间均短于A组及Β组,镇痛维持时间均长于A组及Β组,表明神经刺激仪联合超声引导臂丛神经阻滞的效果优于各自单独引导阻滞的效果,表明神经刺激仪联合超声引导臂丛神经阻滞的效果最好。吴天英[17]的研究证实超声引导小儿臂丛神经阻滞效果要好于神经刺激仪,许荔等[18]研究证实经刺激仪联合超声引导臂丛神经阻滞的效果要好于超声,而本研究结果也验证了上述的两项研究。此外,本研究结果显示C组麻醉优良率最高,但与Β 组比较差异无统计学意义(P>0.05),而与A 组比较差异有统计学意义(P<0.05),并且三组患者术中及术后并发症发生率无明显差异,表明神经刺激仪联合超声引导臂丛神经阻滞麻醉效果更好,安全可靠。联合引导臂丛神经阻滞的方法通过结合神经刺激仪及超声优势,从而达到避免与神经接触过近引起神经损伤及明确定位神经位置目的,进而保障神经阻滞麻醉效果和操作的安全性。
综上所述,神经刺激仪联合超声引导臂丛神经阻滞在小儿肱骨骨折手术中的应用价值较高,可明显缩短神经阻滞完成时间和麻醉起效时间,延长镇痛维持时间、不影响血流动力学,且不增加并发症发生风险,安全性较高,值得临床借鉴应用。

