34家医院医保精细化管理案例的定性比较*
——何紫棠 刘晓坤 曾旖旎 刘庭芳 孙学勤 荣英男 赵鹏宇 李春厚*
随着医保总额预付制时代的到来,以及单病种、DRG付费制度改革的深化,国家不断加强控制医保费用的过快增长。医院医保管理工作需由单一部门管理发展为多部门统筹协调,由单一支付方式转变为多元复合型支付方式,从粗放型管理转变为精细化管理,才能充分发挥医保基础性作用,达到国家医保部门的政策要求,促进医保基金科学、高效管理。
为贯彻落实国务院办公厅《关于建立现代医院管理制度的指导意见》[1]精神,国家卫生健康委员会能力建设和继续教育中心围绕现代医院管理相关维度,开展了我国现代医院管理典型案例评选工作。本研究选取了2019年—2020年案例评选中的医保精细化管理案例,采用模糊集定性比较分析方法(fuzzy-set Qualitative Comparative Analysis,fsQCA)对案例进行组态分析,以总结我国各地医院推行医保精细化管理的不同方法和路径,为医院医保精细化管理提供参考。
1 理论基础
精细化管理思想源于“科学管理”理论,是指通过各种方法和手段将管理工作的每一个执行环节做到精确化、数据化,以提高组织的执行力和效率,从整体上提高组织效益[2]。医院医保精细化管理即运用精细化管理思想,持续改进医保闭环管理流程中的每一个环节,实现医院医保管理的“精、准、细、严”。
现代组织理论的要素分为三个层次:管理体制、组织结构和运行机制。管理体制是指主要管理机构的设置及其权力关系;组织结构主要是纵向的管理层次划分,横向的管理科室设置以及岗位设置和人员编制确定;运行机制是在管理者明确职能、组织架构和职位的职、责、权的基础上,对于机构运行程序、规则、标准的进一步规定。医保精细化管理也是组织管理的一部分,通过明确医保管理体制、组织结构和运行机制来达到对组织的精细化管理[2]。
2 研究方法
2.1 确定关键变量
根据精细化管理思想和现代组织理论,在大量文献研究[2-16]的基础上,特别是结合陶思羽关于公立医院医保精细化管理内涵高频词研究[2],筛选出组织结构、制度设置、信息化平台、绩效考核、成本核算、管理工具等,作为医院医保精细化管理初始变量。
采用德尔菲专家咨询法确定最终关键变量。专家小组由医保领域的管理专家和资深学者共24人组成,进行了两轮咨询。两轮咨询专家积极系数均为100%;权威系数分别为0.84和0.89;意见协调程度分别为0.123和0.097(P<0.001),专家咨询结果趋于一致。最终确定的影响医院医保精细化管理的5个关键变量分别是医院医保精细化组织建设、制度建设、信息化建设、人才队伍建设和创新模式建设。
2.2 模糊集定性比较分析方法(fsQCA)
fsQCA通过多案例的比较,探究社会现象中的复杂因果关系[17]。它采用“个案”而非“变量”来分析数据,从集合论的角度探究案例中的条件及条件组合与结果之间的“必要”和“充分”关系,适用于中小样本规模的研究设计[18-19]。fsQCA 分析方法主要包括4个步骤:(1)选取典型案例;(2)条件与结果校准;(3)必要性分析;(4)组态分析。
2.2.1 选取典型案例 案例选取遵循目标抽样原则,选取案例主要集中于全国各地区的三甲公立医院医保精细化管理案例。此外,按照fsQCA方法要求,在5个条件变量的研究设计中,应包含16个及以上的案例数量[20]。本研究共选择了34家医院医保精细化管理案例。案例纳入标准:参与2019年和2020年我国现代医院医保精细化管理典型案例评选,且医院同意公开发表案例内容。
2.2.2 条件与结果校准 在fsQCA方法中,条件变量和结果变量需通过校准转化为集合隶属度才能进一步分析。校准又可分为直接法和间接法,直接法适用于连续变量,通过选择3个定性锚点 (完全隶属,中间点和完全不隶属)利用软件程序进行校准。而间接法需在定性评价基础上,对测量结果进行重新标定并赋值。本研究主要基于二手资料和质性数据,因而采用间接校准法更为合适。
本研究设置了5个条件变量和1个结果变量。参考国家卫生健康委员会组织业内专家对案例从创新性、可行性、有效性进行的打分,本研究区分了优秀案例和典型案例(未获优秀奖),将是否评选为医保精细化管理优秀案例作为结果变量。由于优秀与典型属于二分类划分,将优秀案例赋值为1,典型案例赋值为0。将组织建设、制度建设、信息化建设、人才队伍建设和创新模式建设作为条件变量。参考已有研究[20],将各条件变量转化为四值模糊集,1代表完全隶属,0.67代表偏隶属,0.33代表偏不隶属,0代表完全非隶属。详见表1。

表1 结果变量和条件变量的赋值
2.2.3 必要性分析 必要条件是促成结果产生所必需存在的条件。必要条件的评估通过一致性和覆盖度两个指标来判断[18]。必要性分析通过fsQCA 3.0软件的necessary conditions程序进行,在一致性和覆盖度的评判标准上,当某个条件的一致性高于0.9,且具有较高的覆盖度时(通常不低于0.5),便可认定其为必要条件[21]。
2.2.4 组态分析 组态分析的目的是探索促成给定结果产生的充分条件或充分条件组合。与必要条件分析不同,组态分析的基本逻辑是充分性关系。
组态分析使用fsQCA 3.0软件的truth table algorithm程序。设定最小案例频数门槛值为1,对真值表进行初步筛选。提高最小案例频数能够排除相对罕见的组态,但要保留80%以上的原始样本数[19]。设定一致性阈值以排除子集关系较弱的组态。使用0.8作为一致性阈值[18],并结合0.75的不一致比例降低阈值来确保结果的效度[20]。标准化分析后得出复杂解、简约解和中间解。参考已有研究[21],本研究主要报告合理有据、复杂度适中的中间解,综合中间解和简约解来区分核心条件和辅助条件。若一个条件同时出现于简约解和中间解,则被定义为对结果产生重要影响的核心条件。反之,若该条件只在中间解中出现,则将其定义为辅助条件。
3 结果
3.1 样本案例分布情况
样本案例覆盖全国19个地区。不同地区、不同医院级别、不同医院类型案例分布情况见表2。

表2 样本案例基本情况
3.2 必要性分析结果
从单变量必要性分析得出(表3),所有条件因素的一致性均小于0.9,说明任何一个因素均无法作为医院医保精细化管理的必要条件[21]。
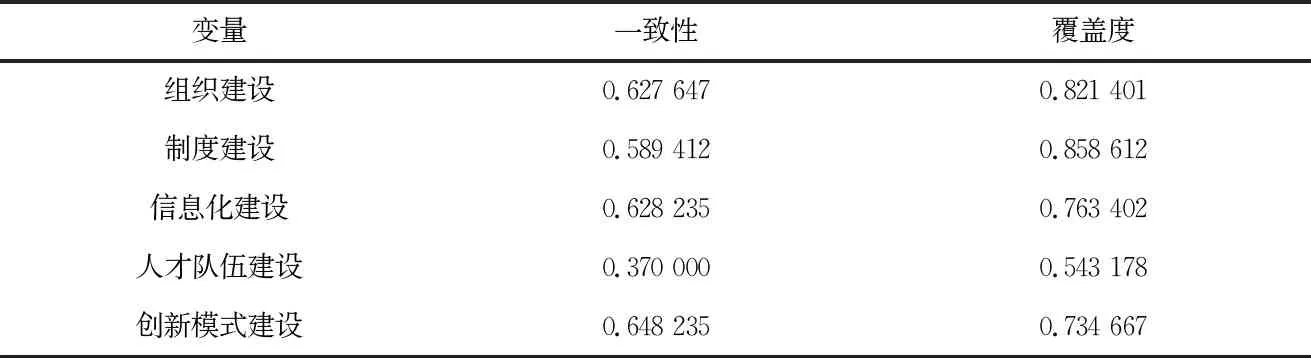
表3 单变量必要性分析结果
3.3 组态分析结果
由表4可知,医院医保精细化管理优秀案例的组态有4种,总体解的一致性为0.827,意味着这4种组态所包含的案例中有约82.7%的案例表现出高绩效,高于研究设定的0.8的一致性门槛。解的覆盖度为0.650,意味着4种组态可以解释约65%的优秀案例。

表4 样本案例医保精细化管理优秀案例组态分析结果
因此,实现医院医保精细化管理的成功路径有以下四条:路径一:组织建设+制度建设+创新模式建设(边缘条件);路径二:制度建设+创新模式建设;路径三:组织建设+信息化建设;路径四:信息化建设+创新模式建设。
4 结论
结合fsQCA分析结果,将医院医保精细化管理分为传统驱动型、创新技术驱动型和综合驱动型三种类型。
(1)传统驱动型。即fsQCA分析结果中的路径一。34家医院案例中,有4家属于这一类型。组织建设和制度建设是实现这一路径的核心条件。结合案例分析及相关研究[2-4]得出,医院应加强医保管理组织体系建设和制度建设,纵向成立“分管院长-医保办-临床科室-医保联络员”的多层级管理体系,横向成立财务处、医务处、绩效运营办等多部门合作的管理架构,并制定医保培训、监督、考核、绩效评价等制度。通过强有力的组织建设和制度建设,可保障医保精细化管理工作推进。
(2)创新技术驱动型。即fsQCA分析结果中的路径四。34家医院案例中,有8家属于这一类型。这一路径下,信息化建设和创新模式建设都是核心条件。结合案例分析及相关研究[5-7,12-13]得出,医院应加强医保信息化平台建设,建立医疗、临床、医保报销三大知识库,实现基于自然语言处理技术的分词+实体提取和人工智能模型的诊断编码匹配功能,对诊断信息进行预先标准化处理;构建医院医保费用智能管控系统,明确事前、事中、事后监管重点;搭建人工智能和大数据挖掘分析平台,支持知识库和人工管控智能化,对智能管控全程数据进行多维度挖掘与分析,有效推进医院医保精细化管理水平。同时,部分案例医院通过创新医保基金监管模式、医保管理工具、医保支付方式来推动医院医保精细化管理。
(3)综合驱动型。即fsQCA分析结果中的路径二和路径三。34家医院案例中,5家属于这一类型。这一类型表示医保精细化管理既需要组织和制度的基本支撑,又需要创新模式或信息技术的驱动加持。结合案例分析及相关研究[2-3,14-16]得出,医院在建立强有力的组织和制度架构的同时,还需依托信息技术的支撑和创新模式的驱动,推动医保精细化建设进程。
综上,组织建设、制度建设、信息化建设和创新模式建设是医院医保精细化管理的重要因素,不同因素之间的组合构成了实现医保精细化管理的不同方式。医院可多元性选择,不断探索医保精细化管理的现实路径。

