永久性希氏束起搏对患者左心结构及功能的影响研究*
王罗莎,孙守刚,姜 程,吴 强,白 锋
(兰州大学第二医院心内科,甘肃 兰州 730000)
永久性心脏起搏器的标准方法是在右室心尖部植入经静脉起搏导联至心内膜。对于大多数患者来说,右心室起搏(RVP)在恢复心率和减少心动过缓引起的症状方面是安全和有效的。然而,这种方法会导致心室非生理性和不同步的电机械激动,可能使一些患者易患起搏引起的心力衰竭和心肌病。在高度房室传导阻滞和大于40%的起搏需求患者中,10%~26%的患者会发生左心室收缩功能恶化和新发的心力衰竭[1]。长期以来,人们一直在寻找更多基于生理的心脏起搏[2]。永久性希氏束起搏(HBP)于2000年被首次报道[3]。HBP的目的是通过正常的传导系统直接传递电脉冲,从而恢复心室的生理激动,避免一些与RVP相关的潜在危险。相对比于传统的RVP,HBP能够纠正左右束支传导阻滞,缩短QRS波的间期,改善心室电学不同步,减少束支传导阻滞对心脏电重构的影响[4]。HBP可恢复左心室机械同步,从而改善左心室结构的重塑,改善心房和左心室结构,降低患者发生心力衰竭及心房颤动的风险。然而,由于希氏束的解剖尺寸较小及束支周围的纤维组织,电极导线在希氏束处的定位和固定是具有挑战性的。本研究探讨了永久性HBP与传统RVP对患者左心室结构和功能的影响。
1 资料与方法
1.1一般资料 选取2018年9月至2019年9月本院心内科因高度房室传导阻滞或病态窦房结综合征行永久性起搏器植入术患者47例,将其分为HBP组(23例)和RVP组(24例)。所有患者均符合中国起搏电生理学会制定的《心脏起搏器植入指南》中IA类适应证[5]。排除标准:(1)严重瓣膜性心脏病;(2)急性冠状动脉综合征;(3)心脏接受过再同步化治疗;(4)患有肝功能不全及肾功能不全。2组一般资料比较,差异无统计学意义(P>0.05)。见表1。

表1 2组一般资料比较
1.2方法
1.2.1治疗方法 在起搏器植入术前行超声心动图检查,并按美国纽约心脏病学会(NYHA)心功能分级标准分级。采用超声心动图Philips IE33仪器,在胸骨旁取左心室长轴切面,选用M型超声心动图测量左心室舒张末期内径(LVEDD);在心尖四腔心切面下用Simpsons法测量左心室射血分数(LVEF);通过常规标准12导联心电图来测量QRS间期。(1)HBP:直接应用SelectSecure起搏导线(一般选择美敦力公司的3830导线),在房室结区域标测希氏束电位并起搏。在右前斜位置30°(有需要可在左前斜位45°)行X线透视,沿左侧腋静脉路径将预塑形鞘管或可调弯鞘管送至三尖瓣膈瓣附近,沿鞘管送入SelectSecure起搏导线,使起搏导线的远端露出鞘管头端1 cm左右。采用锦江电生理记录系统(PORTA-Ⅰ),以增益0.1 mV/mm及100 mm/s的走纸速度来描记心腔内电图。当在房室间隔附近标测到希氏束电位后,以5.0 V/0.5 ms起搏及600 ms的起搏周长测试HBP。当证实起搏夺获希氏束,并且希氏束起搏阈值低于2.0 V/0.5 ms后,以顺时针方向旋转导线5~6圈后固定,指引导管撤回至高位右心房,然后对导线的张力进行调节并测定参数。在植入起搏器过程中,首先尝试直接HBP,如果希氏束旁起搏与心室融合,则可接受此位点。反复尝试后仍未找到合适的HBP位置或手术X线曝光时间达到30 min,则将起搏导线置于右心室间隔部或心尖部进行常规RVP。(2)RVP:穿刺右锁骨下静脉,右心室均使用主动固定电极,植入于右心室间隔部或心尖部,右心房电极于右心耳部植入,采用被动电极。术中记录电极起搏阻抗、阈值及感知,正侧位X线下透视起搏导线位置。2组均成功植入起搏器。
1.2.2术后随访及评价指标 患者术后1年进行起搏器程控及随访。起搏器程控内容包括:(1)心律失常发生情况;(2)心房、心室电极感知、阈值及阻抗;(3)心房、心室累计起搏比例。随访1年后记录患者LVEF、LVEDD、每分输出量(CO)水平及NYHA分级。比较2组术后并发症发生情况。

2 结 果
2.12组起搏器植入时间及心室电极参数比较 HBP组起搏器植入时间为45~130 min,平均(78.0±28.0)min;RVP组起搏器植入时间为40~80 min,平均(60.0±23.0)min。2组起搏器植入时及术后1年阻抗比较,差异有统计学意义(P<0.05)。2组起搏器植入时感知比较,差异有统计学意义(P<0.05),但术后1年比较,差异无统计学意义(P>0.05)。2组起搏器植入时及术后1年阈值比较,差异无统计学意义(P>0.05)。HBP组起搏器植入时阻抗、感知、阈值与术后1年比较,差异无统计学意义(P>0.05)。RVP组起搏器植入时阻抗、感知与术后1年比较,差异无统计学意义(P>0.05),但阈值与术后1年比较,差异有统计学意义(P<0.05)。见表2。
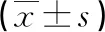
表2 2组心室电极参数比较
2.22组心功能参数比较 HBP组术后1年LVEF、LVEDD、CO水平及QRS间期与术前比较,差异有统计学意义(P<0.05),但NYHA分级与术前比较,差异无统计学意义(P>0.05)。RVP组术后1年LVEF、LVEDD、CO水平及NYHA分级与术前比较,差异有统计学意义(P<0.05),但QRS间期与术前比较,差异无统计学意义(P>0.05)。2组术后1年LVEF、CO水平及QRS间期比较,差异有统计学意义(P<0.05),而LVEDD水平及NYHA分级比较,差异无统计学意义(P>0.05)。见表3。
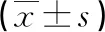
表3 2组心功能参数比较
2.32组并发症发生情况比较 2组均未发生心包填塞及囊袋血肿等并发症,术后随访均无电极移位及电池耗尽导致的早期装置更换等情况发生。RVP组中有1例气胸。经胸心脏超声检查,HBP组未发生新的瓣膜功能不全。2组并发症发生情况比较,差异无统计学意义(P>0.05)。
3 讨 论
本研究结果显示,HBP组术后1年LVEDD水平明显低于RVP组,而LVEF水平明显高于RVP组,这是因为HBP能使电激动变成生理性下传,缩短QRS间期,减轻左心室电机械延迟程度,有利于保持电激动的生理性的传导顺序,使心室之间有序、协调地舒张和收缩,进而使左心室收缩和舒张功能均得到明显改善,明显提高CO水平。本研究结果显示,HBP组心室电极感知和阻抗均高于RVP组,但均在可接受的范围。希氏束纤维的周围心肌比较少,HBP的阈值较传统RVP的阈值高。SHARMA等[6]研究表明,在成功植入HBP电极的患者中,HBP的平均夺获阈值较右心室心尖部起搏的阈值升高。在根据HBP类型对阈值变化进行分级的研究中,希氏束旁起搏/非选择性HBP的阈值往往较低[7-10]。本研究结果显示,HBP组起搏器植入术时阈值虽然较RVP组高,但差异无统计学意义(P>0.05),且在术后1年随访时2组阈值仍无显著差异。提示,HBP不会引起左心室功能下降及新的心脏瓣膜功能异常,从而证实长期HBP不会引起新的希氏束至蒲肯野纤维的传导阻滞。有研究证实,右室心尖和间隔起搏对无收缩功能障碍患者LVEF在随访2年时降低了2%[11]。通过对病态窦房结综合征患者的两种起搏模式[频率适应性起搏(DDDR)和频率应答心室按需起搏(VVIR)]进行随机对照研究发现,心力衰竭患者住院率与RVP比例有关,DDDR组发生心力衰竭的风险比VVIR组更高,而且2组心房颤动发生率与心室起搏比例成正比[12]。可见长期的RVP会改变心脏的解剖结构,增加心力衰竭及心房颤动的发生风险。本研究结果显示,RVP组虽然延长了QRS间期,但LVEDD、LVEF及CO水平并没有明显改变,其可能与术后随访时间较短有关。HBP是否会增加二尖瓣反流、延长心室激动时间、增加心室激动不同步性,还需要对患者进行长期跟踪随访。
本研究中有6例患者存在明显的心力衰竭,且LVEF<50%,但全部完成了HBP手术。近年的临床实践证实,永久性HBP可纠正左束支传导阻滞,并显著改善患者心功能[13-14]。SHARMA等[15]提出,作为双心室起搏的补救措施或心脏再同步化治疗的替代方法,HBP是确实可行的。本研究也得出同样的结果。由此表明,在部分心力衰竭伴束支传导阻滞患者中,HBP能改善患者左、右心室激动的不同步性,从而改善患者心功能,并可明显提高心功能不全患者生活质量。本研究结果显示,2组均未发生心包填塞及囊袋血肿等并发症,术后随访均无电极移位及电池耗尽导致的早期装置更换等情况发生。提示HBP对大多数患者来说是实用的,其起搏阈值可被患者接受,且并发症发生率低,同时可改善左心室收缩功能不全患者心功能。但HBP应用于心房颤动患者时,需要在植入起搏器电极时预防“R on T”现象的发生[16]。
综上所述,HBP可明显降低LVEDD水平,缩短QRS间期,改善患者左心室收缩功能。本研究是一项小规模的回顾性病例的对照研究,样本量比较小,HBP部位的安全性及可行性仍需大量多中心、前瞻性的临床试验来进一步研究。另外,本研究仅分析了永久性HBP成功者而未对照分析未成功者,1年的随访方式也是非随机化的,不能保证研究组之间的同质性。因此需要进行更大的、长期的随机化试验。而且,本研究的随访时间相对较短,对于HBP组的安全性及有效性评估有限,且RVP组对左心结构及心功能的影响尚未有明确的客观证据。

