NLR、MMP-9对急性缺血性脑卒中静脉溶栓患者出血转化的诊断价值
常青 杨宇英 薛茜 宋爱霞 王欢欢
(河北北方学院附属第一医院 1神经内科,河北 张家口 075000;2护理部)
急性缺血性脑卒中(AIS)是由于局部脑供血突然中断或血流量骤减,引起支配区域的脑组织软化、坏死并出现一系列神经功能异常。早期应用重组人组织型纤溶酶原激活物(rt-PA)静脉溶栓治疗是改善甚至完全恢复梗阻血管血流的最可靠治疗手段之一,而应用rt-PA静脉溶栓可增加血脑屏障通透性和AIS患者出血转化(HT)风险〔1〕。HT是AIS最严重并发症之一,HT的发生可加重患者病情,导致严重脑实质损伤,重者危及患者生命〔2〕,探寻HT发生的关键生物标志物有助于识别高危人群,更好指导临床治疗,改善患者预后。HT发病机制尚未完全阐明,炎症反应、基质金属蛋白酶(MMPs)增高、氧化应激反应、缺血再灌注损伤等与血脑屏障破坏和颅内出血有关〔3〕。中性粒细胞/淋巴细胞比值(NLR)是血管炎症反应指标,被研究证实与血脑屏障破坏、AIS进展和不良预后均存在密切关系〔4〕。MMP-9又称胶原酶B,是MMPs家族中最重要的成员之一,被证实参与 AIS病理过程,与AIS预后密切相关〔5〕。本研究旨在探讨NLR、MMP-9在AIS患者静脉溶栓治疗后HT的预测价值。
1 资料与方法
1.1临床资料 选择2018年9月至2019年10月河北北方学院附属第一医院神经内科收治的187例AIS患者,根据静脉溶栓后是否发生HT将患者分为HT组(28例)和NHT组(159例)。纳入标准:①首次经临床确诊为AIS,符合2014年《中国急性缺血性脑卒中诊治指南2014》诊断标准〔6〕;②发病4.5 h内接受rt-PA静脉溶栓治疗;③静脉溶栓后均复查颅脑CT或磁共振成像(MRI);④美国国立卫生研究院脑卒中量表(NIHSS)6~20分。排除标准:①入院时初查颅脑CT或MRI发现出血性病灶;②既往AIS或脑出血病史、颅内巨大肿瘤等疾病;③行介入治疗患者;④近3个月颅脑外伤史、颅内手术史患者;⑤合并恶性肿瘤、急慢性感染、免疫性疾病、冠心病患者。HT诊断标准〔7〕:静脉溶栓后24 h出现嗜睡、偏瘫加重等神经功能恶化表现,复查CT或MRI发现出血灶,NIHSS评分增加≥4分。本研究获得医院伦理委员会批准。
1.2方法
1.2.1rt-PA静脉溶栓治疗 所有患者入院后给予吸氧、抗感染、降颅压、营养神经、改善脑循环等基础治疗,在此基础上给予rt-PA静脉溶栓治疗,rt-PA(山东阿华生物药业有限公司生产,批号20170316)使用剂量为0.9 mg/kg(控制最大剂量为90 mg,按公式计算超过90 mg时仍按照90 mg给药),前10 min静脉缓慢推注总量的10%,剩余药物以输液泵的形式于1 h内静脉输注完毕。
1.2.2生化指标、NLR、血清MMP-9水平检测 所有患者入院24 h采集空腹静脉血3~5 ml,置于TDZ4-WS低速自动平衡离心机(长沙湘智离心机仪器有限公司)4℃ 3 000 r/min离心15 min(离心半径10 cm),取血浆保存于-80℃超低温冰箱(Thermo Fisher公司)。酶联免疫吸附试验(ELISA)检测血清MMP-9水平,仪器为意大利全自动酶免分析仪BIOBASE2000,试剂盒购自美国Epitope Diagnostics公司。希森美康XN-1000全自动血细胞分析仪检测血常规,记录中性粒细胞和淋巴细胞计数,计算NLR。强生血糖仪测定末梢血空腹血糖(FPG)。
1.3临床资料收集 收集患者年龄、性别、体重指数(BMI)、脑血管疾病危险因素(吸烟史、饮酒史、糖尿病、高血压、高脂血症、心肌梗死病史、房颤病史、短暂性脑缺血发作)、梗死面积(大面积梗死:直径>300 mm并累及2个脑解剖部位;小面积梗死:直径150~300 mm;腔隙性梗死:直径<150 mm)、梗死部位(皮质、皮质下、脑干、小脑)、梗死病因学类型(大动脉硬化、小血管闭塞、心源性栓塞、其他)、发病至溶栓时间、入院时NIHSS评分。
1.4统计学方法 采用SPSS25.0软件进行t检验、χ2检验、多元Logistic回归分析、受试者工作特征(ROC)曲线分析。
2 结 果
2.1两组基线资料及NLR、MMP-9比较 两组高血压、糖尿病、房颤病史、梗死面积分布、FPG、NLR、MMP-9、入院时NIHSS评分差异有统计学意义(均P<0.05),见表1。
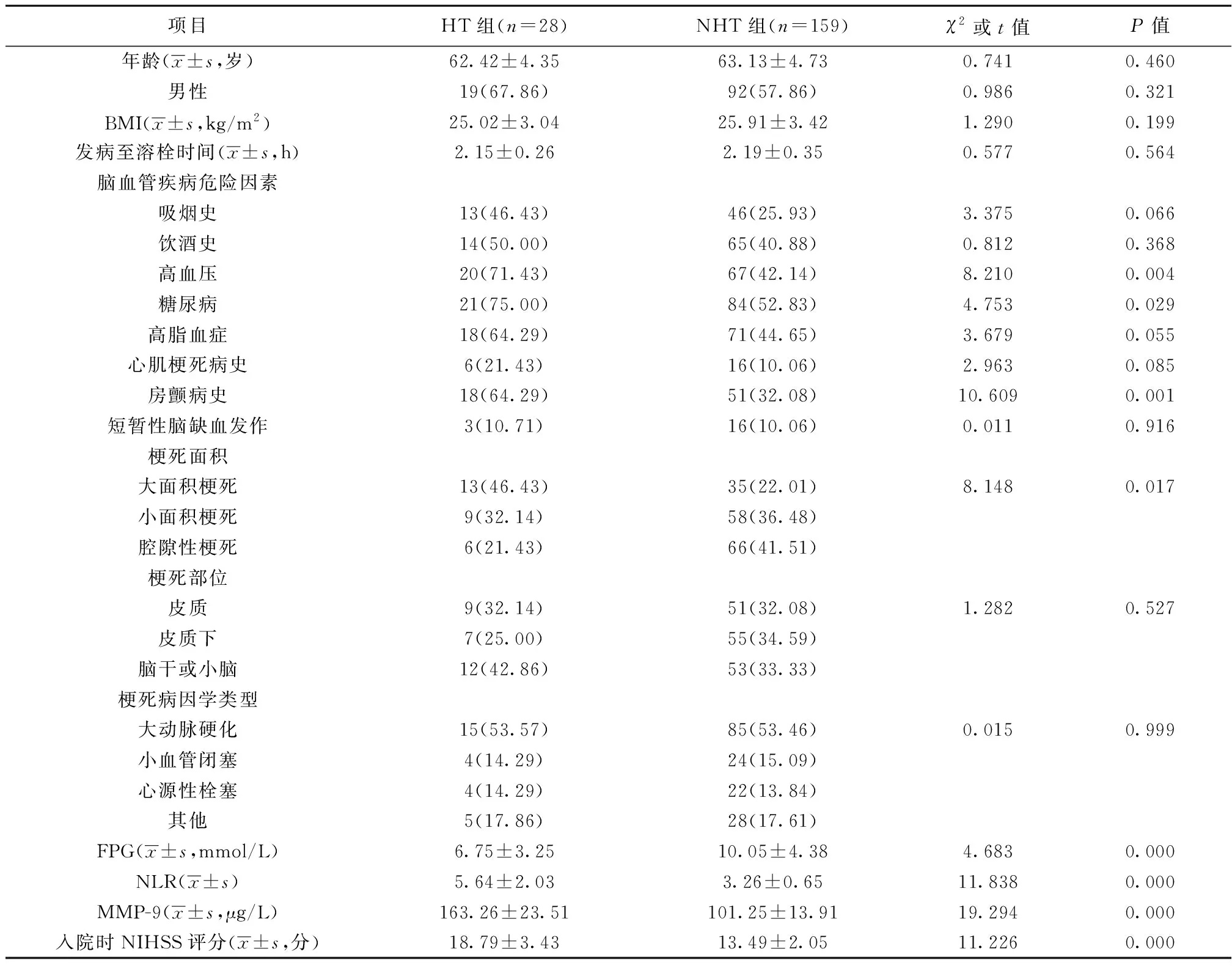
表1 两组基线资料、NLR、MMP-9比较〔n(%)〕
2.2影响AIS静脉溶栓后HT发生的危险因素分析 以AIS患者静脉溶栓后发生HT为因变量,高血压(赋值:0=否,1=是)、糖尿病(赋值:0=否,1=是)、房颤病史(赋值:0=否,1=是)、梗死面积分布(赋值:1=大面积梗死,2=小面积梗死,3=腔隙性梗死)、FPG(连续性变量)、入院时NIHSS评分(连续性变量)、NLR水平(连续性变量)、血清MMP-9水平(连续性变量)为自变量,建立多元Logistic回归模型,校正年龄、性别等混杂因素,最终大面积梗死、入院时NIHSS评分、房颤病史、NLR、MMP-9水平均与AIS静脉溶栓后HT的发生独立相关(均P<0.05),见表2。

表2 影响AIS静脉溶栓后HT的多元Logistic回归分析
2.3NLR、MMP-9对AIS静脉溶栓后HT的预测价值 单变量ROC曲线分析结果显示NLR、MMP-9水平预测AIS静脉溶栓后HT的最佳截断值为6.12、135 μg/L,曲线下面积(AUC)为0.747〔95%CI(0.652~0.843),P<0.05〕、0.782〔95%CI(0.691~0.873),P<0.05〕,多变量ROC曲线分析结果显示NLR+MMP-9预测AIS静脉溶栓后HT的AUC为0.923〔95%CI(0.879~0.966),P<0.05〕,明显大于单独NLR、MMP-9(Z=3.265、2.851,P<0.05),见图1。NLR、MMP-9、NLR+MMP-9预测AIS静脉溶栓后发生HT的灵敏度、特异度、阳性预测值、阴性预测值、准确率见表3。
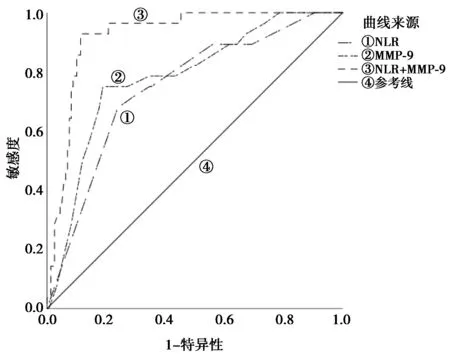
图1 NLR、MMP-9、NLR+MMP-9预测AIS静脉溶栓后发生HT的ROC曲线

表3 NLR、MMP-9、NLR+MMP-9预测AIS静脉溶栓后发生HT的效能(%)
3 讨 论
HT是AIS后自发或干预措施导致的复杂出血性疾病,其中静脉溶栓治疗相关HT发病率为10.00%~48.00%〔1〕。静脉溶栓后HT发病机制尚未完全阐明,血脑屏障破坏是HT发生的主要病因,AIS后局部脑组织缺血缺氧破坏毛细血管内皮功能,导致血管通透性增加,局部出现水肿压迫,同时缺氧刺激下细胞释放有毒物质,破坏细胞内外环境,破坏血脑屏障,增加血脑屏障通透性,在静脉溶栓恢复血液灌注时易发生红细胞外溢,发生HT〔8,9〕。炎症反应在AIS局部神经功能和血脑屏障损伤机制中扮演重要角色,AIS引起局部神经炎症反应,导致神经元坏死、脑水肿〔10〕,并通过氧化应激、MMPs激活、血管异常增生等环节诱导HT发生和加重〔11〕。
NLR可更稳定反映炎症状态,现有研究显示NLR与动脉粥样硬化、AIS、脑出血等心脑血管疾病有关〔12~14〕。Guo等〔15〕报道显示NLR≥10.59时AIS患者静脉溶栓后颅内实质性血肿发生风险增加8.50倍,症状性颅内出血风险增加7.93倍。NLR在AIS患者静脉溶栓后HT发病机制尚不完全清楚,可能的机制为:①AIS发病早期阶段中性粒细胞在梗死区域募集,释放炎性介质破坏血脑屏障,淋巴细胞在炎性损伤中发挥组织修复作用,如果中性粒细胞计数过高、淋巴细胞计数过低提示血脑屏障破坏进行性增加,而修复能力不断下降,血管通透性不断增大,在静脉溶栓开通阻塞血管后更容易发生血流再灌注损伤。②中性粒细胞是MMP-9的主要来源〔16〕,中性粒细胞在梗死区域大量聚集可诱导脑细胞外基质蛋白结构破坏,诱导MMP-9产生增加,MMP-9通过降解细胞外基质增加血脑屏障通透性,导致梗死血管再通后颅内出血的发生。③中性粒细胞在缺血缺氧应激下可产生中性粒细胞弹性蛋白酶等特定蛋白,与组蛋白形成中性粒细胞外网状陷阱,中性粒细胞外网状陷阱参与血脑屏障破坏和神经细胞损伤〔17〕。本研究结果提示临床对于NLR比值偏高的AIS患者应谨慎应用可能增加出血风险的干预措施。
MMP-9是参与降解细胞外基质重要酶之一,参与胚胎发育、血管生成、骨骼发育、伤口愈合、细胞迁移等多种生理过程。研究证实MMP-9在脑卒中、脑缺血再灌注损伤中发挥重要作用〔18~20〕。Dang等〔5〕报道显示HT患者脑组织中MMP-9表达明显升高,MMP-9水平与AIS溶栓后脑出血、蛛网膜下腔出血的发生有关。本研究结果证实MMP-9升高是AIS患者静脉溶栓后HT发生的独立危险因素,MMP-9每升高1 μg/L,HT发病风险将增加2.484倍。AIS患者MMP-9表达明显增强,MMP-9过度表达与神经兴奋性毒性、神经元损伤凋亡、血脑屏障损伤相关脑水肿和HT有关〔21〕。MMP-9参与AIS患者静脉溶栓后HR发病的可能机制:①脑梗死区域缺血缺氧,产生大量氧自由基和活性氧物质,导致细胞外基质蛋白损伤,MMP-9表达升高,增加细胞外基质降解,增加血脑屏障通透性,导致脑水肿和出血。②外源性rt-PA可激活MMP-9活性和加速缺血诱导的MMP-9活性增加,有助于血脑屏障分解和开放,并可加剧梗死区脑脂质过氧化,增加受损脑组织死亡,加剧HT风险〔22〕。本研究结果说明MMP-9预测AIS患者静脉溶栓后HT发生风险具有较高准确性,同时存在NLR、MMP-9升高的AIS患者静脉溶栓相关HT风险较单独NLR、MMP-9升高患者更大,临床对于此类患者应避免应用增加出血风险的干预措施。
李佳艳等〔23〕发现AIS梗死面积大小与静脉溶栓后HT关系密切,Balian等〔24〕在报道中指出房颤病史、高血压是HT的高危因素。NIHSS评分是神经缺损程度评价标准,入院时高NIHSS评分与心源性栓塞型AIS患者HT密切相关〔25〕。以上结果提示高水平NLR和MMP-9、神经缺损程度加重、大面积梗死、合并高血压、糖尿病、房颤病史均是AIS静脉溶栓后HT的高危因素,临床应做好HT高危预警机制,对高危患者应谨慎静脉溶栓治疗,以降低HT的发病风险。

