多层螺旋CT联合MR用于卵巢肿瘤鉴别诊断的临床价值分析
张风华
广饶县中医院,山东 东营 257300
卵巢癌为常见的女性恶性肿瘤,该病无明显特征、难发现、预后差发生转移[1]。大部分患者确诊时已错失最佳治疗机会,临床治疗效果较差,病死率很高。流行病学调查发现,卵巢恶性肿瘤晚期患者5年存活率较低,仅为24.23~31.57%。若对患者尽早诊断加以合理的治疗手段,可有效提高患者预后。MR和CT均是临床诊断卵巢肿瘤的常用手段。本研究选取卵巢肿瘤患者60例为研究对象,多层螺旋CT联合MR用于卵巢肿瘤鉴别诊断的应用价值,现报告如下。
1 资料与方法
1.1 一般资料 将2018年5月-2019年11月在本院诊治的卵巢肿瘤患者60例纳入研究,随机将其分成CT组、MR组、联合检查组,各30例。CT组年龄35~60岁,平均年龄(40±3.48)岁;MR组年龄41~62岁,平均年龄(45±2.87)岁。比较两组患者一般资料无明显差异(P>0.05)。纳入标准:(1)符合卵巢肿瘤的诊断标准[2];(2)签署知情同意书;(3)年龄>18岁。(4)入组前未进行放疗化疗治疗等。排除标准:(1)伴有其他恶性肿瘤者;(2)孕期、哺乳期患者;(3)具有精神异常且无法进行有效沟通者;(4)治疗相关依从性较差者。
1.2 方法 检查前应禁食12h,多层螺旋CT检査:多以64排螺旋CT、GE16扫描仪进行检查。这里使用64层螺旋CT,设置参数:电流250m A、电压120KV、层 厚5mm、矩阵512×512,检查前1.5h给予患者泛影葡胺1500ml,采取仰卧位,扫查整个盆腔,应用碘海醇造影剂300ml增强扫描效果,注射速度2.5~3.5ml/s,扫描完成之后进行三维图像重建[3]。MR检查:应用1.5T核磁共振扫描仪。扫描参数设置为:层距1mm,层厚3~5mm。让患者保持仰卧位,将中心线对准耻骨联合上缘,在横断面、冠状面及矢状面T1WI进行扫描,扫描范围在耻骨联合-髂骨水平处。相位编码方向:冠状面和横断面均以LR方向,矢状面以HF方向或LR方向。增强造影剂:钆喷酸葡胺(Gd-DTPA)0.5 mmol/L,0.1mmol/kg,静脉注射速度为0.5~1m L/s[4]。两组检查结果由经验丰富的影像科医师联合诊断,意见不同时可进行全科会诊讨论诊断结果。
1.3 观察指标 将病理诊断结果作为金标准,比较CT检查、MR检查与联合检査对卵巢肿瘤鉴别诊断的特异性、符合率、灵敏度及以及肿瘤转移的检出情况。评价标准:符合率= (真恶性+真良性)/总例数×100%;灵敏度= 真恶性/(真恶性+假良性)×100%;特异度=真良性/(真良性+假恶性)×100%;卵巢肿瘤分期诊断,参考FIGO 2009分期标准进行肿瘤分期,手术病理分期为Ⅰ期、Ⅱ期、Ⅲ期及Ⅳ期;组织学结果包括性索间质来源、体腔上皮来源、生殖细胞来源及其他来源。
1.4 统计学方法 采用SPSS22.0统计软件对本次研究数据进行统计学分析。计数资料采用百分比(%)表示,结果采用χ2检验。计量资料采用(±s)表示,结果采用t检验,P<0.05表示差异具有统计学意义。
2 结 果
2.1 比较两组检查对卵巢肿瘤的诊断结果 联合检查的定性符合率93.33%(28/30)、灵敏度90.91%(10/11)、特异度94.73%(18/19)皆显著高于CT组40%(12/30)、13.33%(2/15)、66.67%(10/15),差异有统计学意义(P<0.05)。见表1。

表1 比较两组检查对卵巢肿瘤的诊断结果[n(%)]
2.2 比较两组对肿瘤转移、侵袭的检出情况 60例卵巢肿瘤经病理组织学结果为良性肿瘤者28例、恶性肿瘤22例;转移15例。CT诊断转移符合率30%(6/20),联合检查诊断转移符合率95%(19/20)。(X2=4.333,P<0.05)。
2.3 比较两组检查对卵巢肿瘤分期诊断结果 病理检查结果可发现,分期Ⅰ期4例,Ⅱ期6例,Ⅲ期8例,Ⅳ期12例,联合检查组Ⅰ期符合率75.00%(3/4)、Ⅱ期符合率83.33%(5/6)、Ⅲ期符合率87.50%(7/8)、Ⅳ期符合率91.66%(11/12)与CT组Ⅰ期符合率50.00%(2/4)、Ⅱ期符合率66.66%(4/6)、Ⅲ期符合率62.50%(5/8)、Ⅳ期符合率66.66%(8/12)比较不统计学意义(P>0.05),联合检查的分期诊断总符合率为86.66%(26/30)显著高于CT组63.33%(19/30),差异有统计学意义(P<0.05)。见表2。
表2 比较两组检查对卵巢肿瘤分期诊断结果对比[(±s);%]

表2 比较两组检查对卵巢肿瘤分期诊断结果对比[(±s);%]
组别 Ⅰ期(n=4) Ⅱ期(n=6) Ⅲ期(n=8) Ⅳ期(n=12) 合计(n=30)CT 组 2(50.00) 4(66.66) 5(62.50) 8(66.66) 19(63.33)联 合 组 3(75.00) 5(83.33) 7(87.50) 11(91.66) 26(86.66)x2 0.218 0.131 0.417 0.693 4.356 P>0.05 >0.05 >0.05 >0.05 <0.05
2.4 比较两组检测数据组织学结果 30例患者中,性索间质来源11例,体腔上皮来源7例,生殖细胞来源10例,其他来源2例,联合检查组性索间质来源准确率100.00%(11/11),体腔上皮来源准确率100.00%(7/7),生殖细胞来源准确率90.00%(9/10),其他来源准确率100.00%(2/2);CT组性索间质来源准确率45.45%(5/11),体腔上皮来源准确率28.57%(2/7),生殖细胞来源准确率40.00%(4/10),其他来源准确率0.00%(0/2);联合检查的组织学结果显著高于CT组,差异有统计学意义(P<0.05)。见表3。
表3 两组检测数据组织学结果指标情况对比[(±s);%]
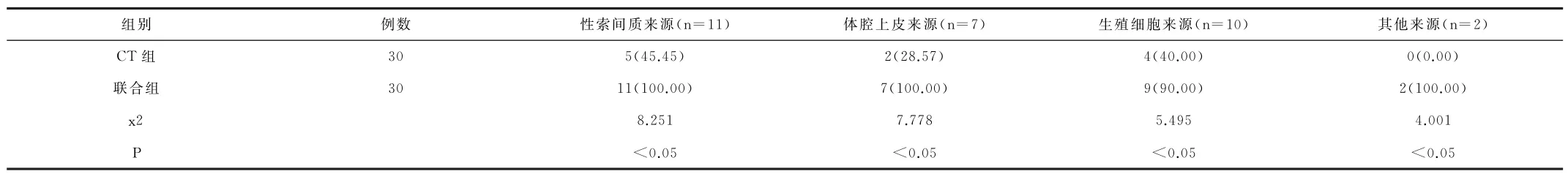
表3 两组检测数据组织学结果指标情况对比[(±s);%]
组别 例数 性索间质来源(n=11) 体腔上皮来源(n=7) 生殖细胞来源(n=10) 其他来源(n=2)CT 组 30 5(45.45) 2(28.57) 4(40.00) 0(0.00)联 合 组 30 11(100.00) 7(100.00) 9(90.00) 2(100.00)x2 8.251 7.778 5.495 4.001 P<0.05 <0.05 <0.05 <0.05
3 讨 论
卵巢肿瘤是常见的女性生殖器肿瘤,具有非常复杂的内分泌功能和解剖结构,卵巢肿瘤包括恶性肿瘤和良性肿瘤。其中恶性肿瘤多以为上皮癌,其具有较大治疗难度,严重威胁到患者的生命健康,同时加大患者家庭经济支出及社会的负担。不同阶段的卵巢肿瘤,具有不同的治疗方案。恶性卵巢肿瘤通常使用化疗和手术达到减轻症状、降低肿瘤发展速度的目的。患卵巢癌的女性通常在晚期被诊断出来,此时癌症已经扩散到腹膜腔,手术切除是非常困难和不完整的。这些晚期患者的5年生存率约未30%,而早期疾病患者5年总生存时间为90%。因此,尽早准确诊断卵巢肿瘤具有非常重要的作用。本研究对卵巢癌患者采取CT和MR联合方式进行诊断,诊断效能良好。
本研究选取卵巢肿瘤患者60例为研究对象,结果显示,联合检查的定性符合率93.33%(28/30)、灵敏度90.91%(10/11)、特异度94.73%(18/19)皆显著高于CT 组40%(12/30)、13.33%(2/15)、66.67%(10/15);CT诊断符合率30%(6/20),联合检查诊断符合率95%(19/20);CT组分期诊断总符合率为63.33%(19/30),联合检查的分期诊断总符合率为86.66%(26/30);CT组组织学结果准确率36.33%(11/30),联合检查组织学结果准确率96.66%(29/30);联合检查组上述4组指标显著优于CT组,差异有统计学意义(P<0.05)。表明CT联合MR诊断卵巢肿瘤较单独的诊疗手段,具有更高的诊断准确性和诊断效能。即将CT和MR联合应用于卵巢肿瘤的诊断是可行的。与吕彦策[7]研究结果类似。究其原因为由于盆腔器官脂肪间隔丰富,用CT检查可清晰显示肿瘤侵犯组织情况,可准确诊断卵巢肿瘤的阶段,可根据扫描结果确定相应的放射治疗方案[5]。MR检查对卵巢肿瘤的侵袭情况、定性、分期、转移等方具有较高的价值。MR具有较高的空间分辨能力,能做出冠状面、矢状面、横断面及各种斜面等多方位的层像,对软组织分辨力强、信息量大,可准确诊断出炎症、水肿、肿瘤等病变区域,进而确定手术范围[6]。CT与MR结合,可全方位多角度观察病变组织情况,有效提升诊断效果。Berek等[8]文献研究指出,通过检测患者卵巢肿瘤组织样本中vimentin、c Myc和HE4,比较肿瘤细胞表达的频率,可诊断与预测卵巢肿瘤的复发情况,可提箱临床对其进行手术、放疗、化疗、靶向治疗、抗血管生成治疗或免疫治疗等。临床提前诊断卵巢肿瘤的方式较多,应根据实际情况不断更新诊疗方式,力求做到尽早诊断及时治疗,增加患者生存年限。
综上所述,多层螺旋CT联合MR用于卵巢肿瘤鉴别诊断,可提升诊断的灵敏度、特异度、定性符合率及肿瘤转的检出率,值得临床推广。本研究尚存一定不足,研究样本量与指标较少,未来可增加样本量,扩大研究范围,同时还可将CT+MR诊疗方式与临床生化指标联合应用,研究预测卵巢肿瘤复发的方法,最大程度的提高患者的生存率。

