急性主动脉夹层患者急诊目标血压管理的循证实践
徐伟,陈晓莉,林文风,程宝珍,孙立琴
急性主动脉夹层(Acute Aortic Dissection,AAD)是一种极其凶险的主动脉疾病[1]。我国AAD年发病率约2.8/10万,若患者未得到及时救治,约1/3、1/2的患者在发病最初的24 h、48 h内死亡[2]。我国50.1%~75.9%的AAD患者并存高血压[3],未经治疗的高血压不仅导致夹层扩展,还会损伤靶器官,是公认的AAD最重要且可干预的危险因素,血压管理已成为AAD首要的治疗原则并贯穿始终。与其他疾病并存的高血压管理策略不同,AAD患者需要在保证器官足够灌注的前提下迅速将血压降至安全目标范围[4]。血压管理不良的AAD患者5年生存率约为60%,良好者则高达95%[5]。理想的血压管理不仅能减轻AAD所致的剧烈疼痛,还可以缓解夹层进展[2]。目前AAD血压管理缺乏高等级的证据支持,管理效果未见明显改善;而急诊科作为患者发病后就诊的第一站[6],急诊血压管理大多基于医护人员的临床经验,且针对指南中推荐的目标血压值,部分医护人员用药保守,不敢过多降低患者的血压,导致目标血压达标率较低。为提高AAD患者目标血压值达标率,本研究基于知识转化模式[7],根据权益相关人群意见、临床情境和总结的最佳证据,遴选适合临床实践场所的证据制订循证实践方案,并参照JBI循证卫生保健模式开展循证实践,取得了较满意的效果,报告如下。
1 资料与方法
1.1证据汇总及遴选
1.1.1成立研究小组 ①函询专家小组包括心血管病专家(主任医师、硕士生导师、科主任)、循证护理专家(教授、硕士生导师)及急诊护理专家(副主任护师、安徽省急诊护理专委会主任委员)各1名,负责评价循证实践方案并进行质量控制。②循证实践小组成员包括急诊科护士长2名和护理骨干3名(均为主管护师、急诊急救专科护士),急诊科护士长负责循证方案制订、项目督查,硕士研究生负责基线审查、相关培训,护理骨干负责实践革新的组织协调和资料收集。
1.1.2构建循证护理问题 确立临床问题为“如何提高AAD患者急诊目标血压达标率”,根据PIPOST构建循证护理问题。P(population):AAD患者,年龄≥18岁;I(intervention):目标血压管理的系列干预措施;P(professional):急诊科医护人员;O(outcome):30 min、60 min内目标血压达标率;S(setting):安徽省某三甲医院急诊科;T(type of evidence):相关指南、专家共识、系统评价等。
1.1.3文献检索 以主动脉夹层,主动脉瘤,壁内血肿,穿透性动脉粥样硬化性溃疡,主动脉综合征;血压管理,血压控制,高血压,低血压,血流动力学为中文关键词;以aortic dissection,aortic aneurysm,intramural haematoma,penetrating atherosclerotic ulcer,aortic syndrome;blood pressure management,blood pressure control,hypertension,hypotension,hemodynamics为英文关键词,检索国内外数据库及专业协会网站,检索时限2010年1月1日至2021年4月10日。纳入标准:研究对象为成年非创伤性AAD患者;研究内容为AAD血压管理;证据类型为临床指南、专家共识、系统评价、随机对照试验等;语言为中、英文。排除标准:创伤性AAD;妊娠;无法获取全文;质量B级以下文献;重复发表;指南解读或摘要;会议摘要;已更新的旧版指南或专家共识。优先纳入循证证据、高质量证据、最新发表的权威证据[8]。UpToDate来源的证据级别最高,符合临床情境的证据直接采用;指南采用AGREEⅡ[9]评价工具;系统评价采用AMSTAR[10]评价工具;专家共识采用JBI循证卫生保健中心评价标准(2016)[11]进行评价。最终纳入文献16篇,其中临床决策9篇[1,12-19],指南4篇[20-23],专家共识3篇[4,24-25]。
1.1.4总结适合临床情境的最佳证据 采用JBI证据预分级及推荐级别系统(2014)[8]确定证据分级和推荐强度。采用目的抽样法选择不同学历、工作年限的急诊科主治医师2名,护士10名和4例在急诊科就诊并顺利完成手术的恢复期AAD患者作为权益相关人群,征集权益相关人群的意见、分析实践场所现况并根据证据的可行性、适宜性、临床意义及有效性对汇总的证据进行遴选,最终获得适用于临床实践场所的最佳证据24条,见表1。

表1 AAD患者急诊目标血压管理的最佳证据
1.2基线审查 硕士研究生于2021年5~6月对安徽省某三甲医院急诊科的35例AAD患者、5名急诊科医生和30名护士开展基线审查,通过现场观察及查阅医疗护理记录对7条审查指标进行审查。
1.3引入证据
1.3.1剖析证据应用的阻碍与促进因素 基于证据,结合当前实践场所现有的急救流程不完善及医护人员知识缺乏的问题,针对权益相关人群进行半结构化访谈,结合管理现状,获取证据应用过程中的阻碍和促进因素。阻碍因素:个别医生对AAD目标血压管理认识不足,治疗方案未个体化;护士相关知识水平较低且培训不足;未规范AAD目标血压管理;患者及家属对疾病认识不足。促进因素:循证证据;急诊医疗、护理管理者的支持;护士积极性较高;患者可获益。
1.3.2制订循证实践方案
1.3.2.1开展专题培训 硕士研究生及院内心血管外科专家就AAD相关知识、血压管理策略等对急诊科医护人员进行专项培训、应急预案演练。专项培训内容:AAD的发病因素、病理机制、分诊技巧、鉴别诊断、临床分型、目标血压值设定、降压药物的选择及病情监测。应急预案演练内容:将不同首发症状、分型、基础血压值及不同并发症随机组合的5例患者进行应急预案演练。培训时间为2021年7月,共培训5次,包括专题讲座5学时及应急预案演练5次。
1.3.2.2方案制订 循证实践小组根据遴选的证据制订AAD急诊目标血压管理实践方案,并制订了护士和患方知识手册。方案构建后,函询专家小组与急诊医疗管理者、有丰富AAD救治经验的心血管外科医学、护理专家(共6名)就方案的可行性、临床意义及覆盖面逐一进行讨论并确定最终方案。方案内容:①设置胸痛单元,胸痛单元内救治,床尾悬挂醒目的AAD标识。②目标值设定及管理策略,护士根据患者夹层分型、基础血压值、症状、有无靶器官损伤、有无并存疾病、患者及家属意愿,联合医生制订阶段性的目标血压值、达标时间及管理策略,规范目标血压的个体化管理。③病情观察,抢救过程中,医生仔细心脏听诊,护士通过严密的指标监测、体格检查等评估患者有无病情变化,重点关注四肢血压、疼痛、体表动脉搏动、尿量、意识等。④病史采集,包括有无高血压、马凡综合征、主动脉介入史、家族史、特殊用药史等,用以辅助疾病诊断及制订救治方案。⑤药物选择,护士与医生联合制订血压管理方案,针对高血压者,联合应用降压药物,首选β受体阻滞剂,如并存哮喘、慢性阻塞性肺疾病、房室传导阻滞等应禁忌,选择血管紧张素转化酶抑制剂或血管紧张素Ⅱ受体阻滞剂替代治疗;联合使用硝普钠(肾功能不全者慎用),避光微泵泵注并观察有无氰化物中毒征象;夹层累及冠状动脉者使用硝酸甘油并观察不良反应;心率未控制前,不单用血管扩张剂;疼痛时予以镇痛治疗,首选阿片类药物并观察有无不良反应;考虑夹层破裂者推荐“限制性液体复苏”,维持稳定的血压、心率及意识。⑥辅助检查,在患者入抢救室后10 min内,完善急诊心电图、血液、尿常规等实验室检查,辅助评估有无靶器官损伤;并根据患者血流动力学情况选择最佳影像学检查手段,稳定者首选主动脉CT血管成像,不稳定者选择经胸壁或食管内超声心动图检查,稳定者且造影剂过敏或肾功能不全者首选磁共振血管成像。⑦健康教育,入室后即予协助绝对卧床休息,避免剧烈咳嗽、排便等活动,烦躁者可以适当予以镇静处理,发放患方知识手册,予AAD相关知识宣教,提升患者及家属对疾病的认知水平,同时给予必要的心理疏导,避免患者因紧张、恐惧而造成血压骤升。
1.3.3循证实践 选择安徽省某三甲医院急诊科作为循证实践场所,拥有急诊抢救床位30张,护士45名,每年收治AAD患者300余例。2021年8~9月循证实践小组将制订的循证实践方案应用于临床实践。将基线审查时的5名医生、30名护士及循证实践后的35例AAD患者作为研究对象。AAD患者纳入标准:非创伤性AAD;年龄≥18岁。排除标准:妊娠、并存创伤;家属放弃抢救者。医生纳入标准:急诊科工作年限≥5年;主治医师及以上职称;硕士及以上学历。排除标准:规培及进修医生。护士纳入标准:急诊科工作年限≥5年;护师及以上职称;大专及以上学历。排除标准:审查小组人员;规培及进修护士。
1.4评价方法 ①目标血压值、心率值达标率(30 min、60 min)。目标血压值(心率值)达标率=目标血压值(心率值)达标例数/同期入抢救室的AAD患者例数×100%。审查小组通过查看护理记录获取血压值、心率值。②医护人员对AAD目标血压管理相关知识的认知水平。向医护人员发放AAD目标血压管理相关知识的电子问卷,该问卷基于文献自行设计,内容涉及AAD发病因素、病理机制、鉴别诊断、临床分型、目标血压值设定、降压药物的选择及病情监测等方面,均为单选题,共计20题,每题5分,总分100分。③护士对审查指标的执行率。为已执行审查指标的患者例数/需要执行审查指标的患者例数×100%,审查小组通过现场观察或查阅医疗护理记录的方法进行审查。
1.5统计学方法 采用SPSS24.0软件进行统计描述、χ2检验、t检验及Fisher精确概率法,检验水准α=0.05。
2 结果
2.1急诊科医护人员和患者的一般资料 急诊科医生5名,年龄35~46(38.41±4.72)岁。副主任医师2名,主治医师3名;博士2人,硕士3人;急诊科工作7~20(11.42±5.32)年。护士30名,年龄26~57(34.72±7.27)岁。副主任护师2名,主管护师18名,护师10名;硕士2名,本科26名,大专2名;急诊科工作5~34(12.67±7.33)年。纳入70例患者,循证实践前后患者一般资料比较,见表2。
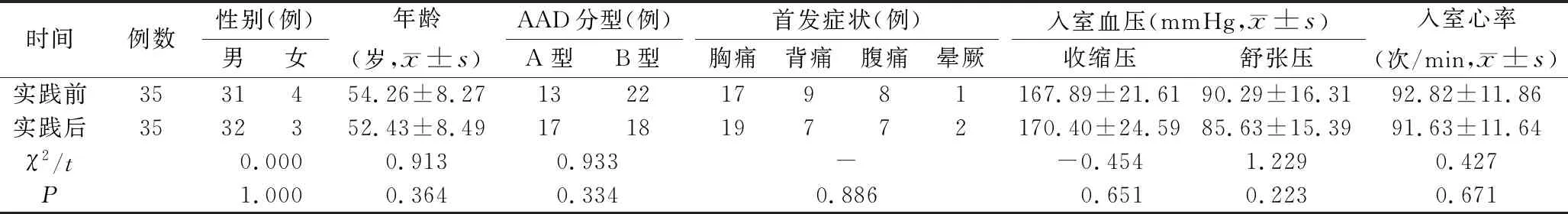
表2 循证实践前后患者一般资料比较
2.2循证实践前后患者目标血压值、心率值达标率比较 循证实践后30 min、60 min内目标血压值达标分别由循证实践前的1例、6例提升至11例、22例,循证实践前后比较,χ2=10.057、15.238,均P<0.01。目标心率值达标分别由循证实践前的9例、13例提升至20例、29例,循证实践前后比较,χ2=7.124、10.516,均P<0.01。
2.3循证实践前后急诊科医护人员对AAD目标血压管理相关知识得分比较 循证实践前急诊科医生、护士相关知识得分分别为(85.00±3.54)分、(62.17±8.58)分,循证实践后分别为100分、(85.83±7.78)分,循证实践前后比较,t=-9.487、-11.195,均P<0.01。
2.4循证实践前后护士对审查指标执行情况比较 见表3。

表3 循证实践前后护士对审查指标执行情况比较 例(%)
3 讨论
3.1应用循证实践方案可以提高AAD患者目标血压值、心率值达标率 本研究显示,方案应用后AAD患者入急诊室30 min、60 min内目标血压值、心率值达标率显著高于应用前(均P<0.01),表明循证实践方案的实施能够提升患者血流动力学的管理效果。由于AAD患者发病急、病情危重、救治难度大、后续治疗费用昂贵,常并存高血压、剧烈疼痛且受首诊医生诊疗水平、患者家属预期及经济水平等多重因素的影响,提高目标血压达标率不能仅仅靠改变护理行为来达到。本研究遴选24条适宜临床实践场所的最佳证据,侧重医护联动、家属参与,以目标血压值管理为重点,从胸痛单元设置、目标值设定及管理策略、病情观察、病史采集、药物选择、辅助检查、健康教育7个主题引入证据,实施革新,通过专项培训和应急预案演练,提高急诊科医护人员对AAD患者的管理水平,从而提高目标时间内目标血压值、心率值达标率。
3.2应用循证实践方案可以提高急诊科医护人员对AAD目标血压管理相关知识水平 本研究显示,方案应用后,急诊科医生、护士对AAD目标血压管理相关知识得分显著高于应用前(均P<0.01),说明开展循证实践能有效地提升急诊科医护人员对AAD目标血压管理的相关知识水平。开展循证实践前,AAD患者血压管理主要由急诊科医护人员根据临床经验及主观判断,个别医护人员甚至不知晓目标血压值及管理相关内容;部分医护人员即使知晓证据中提及的目标血压值,但因害怕过分降低患者血压而用药保守,很难达到目标血压值。因此,对急诊科医护人员进行规范化、系统性培训,提高其对AAD目标血压管理相关知识认知水平在循证实践方案实施中显得尤为重要。为了能让适宜临床情境的最佳证据在临床中更好地实施,研究小组邀请心血管外科医疗、护理专家,瞄准基线审查中医护人员得分较低的条目进行靶向培训,做到补缺补差,精准施教,提高了培训效果和效率。
3.3应用循证实践方案可以提高急诊护士对审查指标的执行率 本研究结果表明,方案应用后护士对各条审查指标的执行率显著高于应用前(均P<0.01),表明多数证据在临床应用的比例较高。评估和解决阻碍因素是推动证据向临床实践转化的有效手段[26],在循证前,本实践场所尚未建立AAD目标血压管理方案,本研究通过循证方法,遴选适宜临床情境的证据,构建AAD目标血压管理实践方案,通过专项培训及应急预案演练,科学地指导急诊科护士如何对AAD患者进行血压管理、病情观察,针对患者个体化差异联合医生共同决策,制订个性化的管理方案。针对执行率未达100%的指标,从系统层面进行改进,分析原因及对策,进而提升急诊科护士对审查指标的执行率。循证实践后护士知识水平提高,行为更规范,进而对审查指标的执行率提高。
4 小结
本研究总结并应用AAD患者急诊目标血压管理的最佳证据,有效提高了AAD患者30 min、60 min内目标血压值、心率值达标率,提升了急诊科医护人员对AAD目标血压管理相关知识的认知水平,规范了血压管理行为,提高了护士对审查指标的执行率。但是应用证据后,审查指标4、5的执行率仍<80%,如何快速完善四肢血压监测、心电图及血液检查等,提高护士在个体化目标血压管理方案制订过程中的参与率值得进一步探索。

