阻塞性睡眠呼吸暂停中环路增益的测量方法及其临床意义
丁宁,张希龙
以往研究认为阻塞性睡眠呼吸暂停(obstructive sleep apnea,OSA)与上气道解剖学相关的阻塞关系最为密切,近年来,非解剖学因素的作用越来越受到研究者重视[1-4]。OSA的治疗措施主要有持续气道正压通气(continuous positive airway pressure,CPAP)、上气道手术、原发病的干预、非解剖学因素的处理等。由于不同患者OSA的发生机制存在差异,因而衍生出不同的临床亚型[5-6],不同临床亚型OSA所需的治疗措施侧重点也不同,所以无论哪一种方法均无法治疗所有的OSA患者。目前,尚无可靠的方法来预测治疗效果或指导治疗方法选择。环路增益(loop gain,LG)可以在一定程度上预测OSA的严重程度及上气道手术或CPAP治疗效果。然而,LG的测量和计算比较复杂,本研究的目的是介绍一种稳定性和一致性较高的LG测量方法。
1 PALM理论有利于指导OSA患者个体化治疗
ECKERT等[7]明确提出影响OSA治疗效果的关键性因素包括咽部临界压(critical closing pressure,Pcrit)、 低 觉 醒 阈 值(arousal threshold,ArThr)、高LG和上气道扩张肌功能异常4个方面,即著名的PALM理论[2,7-14]。通过监测分析PALM各因素在发病中的权重有利于指导OSA患者的个体化治疗。
有研究显示,高LG可诱发低碳酸血症和抑制上气道呼吸驱动力,从而加重OSA的严重程度[15-16]。LI等[17]研究发现,上气道术后部分患者仍存在OSA,可以用非解剖学机制解释这种现象,即上气道手术前高LG与术后睡眠呼吸暂停低通气指数(AHI)残留密切相关。因此,LG可预测上气道手术效果,低LG预示上气道手术效果较好,而高LG则预示手术效果可能不佳[17-19]。还有研究发现高LG与CPAP治疗后中枢性睡眠呼吸暂停(central sleep apnea,CSA)或混合性睡眠呼吸暂停(MSA)残留有关[20],推测治疗前测量LG可以早期发现CPAP治疗效果不佳的MSA患者。相关研究还表明LG具有较好的稳定性和一致性[14,21-22]。
2 LG及其相关参数的测量方法及意义
LG是一种测量呼吸控制系统负反馈回路增益或灵敏度的方法,旨在计算增加呼吸驱动力后带来的通气量[14,23-25]。WELLMAN 等[14,21]提供了一种更为准确、稳定且可行的LG计算方法,即LG=Δ通气驱动力/Δ通气量=(最大通气量-生理通气量)/(最低耐受通气量-生理通气量),Δ通气驱动力=化学驱动力+觉醒驱动力,而化学驱动力和觉醒驱动力则主要反映在ΔCO2产生的驱动力和觉醒阈值上。LG可反映控制系统的稳定性,LG越大,稳定性就越差。LG的测量方法可以通过CPAP测试而获得,目前对其研究越来越多,其测量方法已经被广泛认可[7,14-15,18,24,26]。本方法稳定性和一致性较高,测量难度较小,且能获得较多的参数,但测量过程稍复杂。本文将详细介绍LG的测量方法及临床意义。计算LG及相关参数之前必须先获得相关呼吸通气参数:最佳治疗压力(CPAPoptimum)、最佳生理通气量(Veupnea)、觉醒前通气量(Varousal)、最低耐受通气量(Vtolerable)、被动0压力通气量(passive V0)、主动0压力通气量(active V0)、最大通气量(Vmax)具体测量步骤如下。
2.1 基础呼吸通气数据测量 患者仰卧睡眠,CPAP设置到既定压力,对于无OSA者压力设定为3~4 cm H2O(1 cm H2O=0.098 kPa)即可。待患者入睡后将压力缓慢调整,直至鼾声、低通气刚好消除或至压力曲线保持平直状态,此时的CPAP压力为CPAPoptimum,此时患者的通气量为Veupnea;然后将CPAP压力由最佳压力迅速降至0 cm H2O,此时上气道还未适应压力突然下降,在0压力时被动产生通气量passive V0(passive V0反映咽部肌肉通气代偿能力及解剖学结构是否良好,如果passive V0越低,说明咽部肌肉代偿能力越差或者解剖学条件越不好)。再将CPAP压力恢复至最佳,待通气稳定后,慢慢降低CPAP压力(1 cm H2O/min),测量即将觉醒前的通气压力,此CPAP压力是患者能耐受的最低压力CPAPmin,此时产生的通气量为Varousal;在此之前(或比此时高1 cm H2O时)的5个呼吸周期的通气量为Vtolerable;在患者能耐受的CPAPmin条件下,直接降低CPAP压力至0 cmH2O,此时患者由于起初有适应、耐受和CO2积蓄的过程,会产生主动对0压力适应的通气量active V0(active V0是用来测量随着呼吸驱动力的增加上气道肌肉收缩的反应及增加通气的能力,active V0越高,呼吸就越稳定,越不容易发生睡眠呼吸暂停);随后再将CPAP压力调至CPAPmin(该患者CPAPmin为4 cm H2O),稳定后再将CPAP压力调至CPAPoptimum(此时由于CO2的积蓄刺激作用+本身的呼吸驱动力+呼吸机的压力)会产生一个非常大的潮气量和分钟通气量,记为Vmax。
2.2 计算LG、ArThr和UAG LG、ArThr及UAG的测量和绘图过程见图1。
2.2.1 参数介绍 LG指增加的呼吸驱动力会带来多少通气量或者说增加多少呼吸驱动力带来的通气量才能稳定、够用。高LG会引起上气道负压迅速增大,塌陷性增加,上气道扩张肌驱动力下降或活动不协调(呼吸驱动振荡),从而造成上气道狭窄或阻塞。ArThr表示达到觉醒时累积增加的呼吸驱动力,可反映觉醒前通气下降和耐受的程度,ArThr越大,可提供的驱动力越大。上气道增益(UAG)=通气量的改变/呼吸驱动力的改变 =(active V0-passive V0)/(ArThr-Veupnea)。UAG斜率线与LG的斜率线的交点被称为稳定点,如果稳定点在ArThr左边,则表示呼吸驱动力增大后仍不易觉醒,且上气道顺应及增益较好,能获得较大的通气量。
2.2.2 参数计算 以分钟通气量为纵坐标,通气驱动力为横坐标,绘制坐标图。找到Veupnea=11.8 L/min对应的横坐标和纵坐标交叉点并进行标记;再在11.8的横坐标点上依次标出passive V0=0 L/min、active V0=3.3 L/min、Vtolerable=5.6 L/min、Varousal=5.1 L/min相对应的纵坐标;接下来在Vtolerable=5.6 L/min的水平线上找到Vmax=16.4 L/min对应的横坐标点,并进行标记(图1A)。
计算Veupnea与Vtolerable之间的差值为6.2 L/min,进行标记并连线,连接Veupnea与Vmax,此线的斜率即为LG,计算得出LG=-0.75〔计算公式:LG=Δ通气驱动力/Δ通气量=(最大通气量-生理通气量)/(耐受通气量-生理通气量)=(Vmax-Veupnea)/(Vtolerable-Veupnea)=(16.4-11.8)/(5.6-11.8)=4.6/-6.2=-0.75〕(负值代表方向,不代表大小)。高LG表示较小的通气量下降就会引起较大的呼吸驱动力增加,从而容易引起Varousal,进而使Veupnea与Varousal之间的变化区间变小,同样的驱动力带来的通气量就少;低LG表示较小的呼吸驱动增加就可以带来较大的通气量增加,不容易引起觉醒,Veupnea与Varousal之间的变化区间变大,同样的驱动力带来的通气量就大。高LG患者上气道负压迅速增大、塌陷性增加,呼吸驱动力振荡、易产生低通气驱动周期,从而造成上气道狭窄或阻塞(图1B)。
通过Varousal=5.1 L/min做一条水平线,此线会与LG斜率线相交,通过其交点做一条垂直的虚线,此线的横坐标即为ArThr=16.8 L/min。ArThr表示达到觉醒时累积增加的呼吸驱动力,可体现觉醒前通气量下降和耐受的程度,ArThr越大,可提供的驱动力越大。随着呼吸驱动力的增加,达到ArThr就会发生觉醒。如果患者ArThr低,Varousal便会相对较高,且Veupnea与Varousal之间的变化区间就很小;相反,如果患者ArThr高,Varousal便会相对较低,且Veupnea与Varousal之间的变化区间就很大(图1C)。
通过active V0=3.3 L/min做一条水平线,此线与ArThr线相交,在此交点与passive V0的坐标点做一条虚线,此虚线的斜率即为UAG。UAG=通气量的改变/呼吸驱动力的改变=(active V0-passive V0)/(ArThr-Veupnea)=(3.3-0)/(16.8-11.8)=3.3/5=0.66。UAG 斜率线与LG斜率线的交点被称为稳定点,如果稳定点在ArThr左边,则表示呼吸驱动力增大后获得较大的通气量仍然不容易觉醒,且上气道顺应性及增益均较好(图1D)。
患者:男性,45岁,因打鼾3年于2020-04-09在南京医科大学第一附属医院行多导睡眠监测。患者身高176 cm,体质量69 kg,体质指数(BMI)为 22.3 kg/m2。经过测量,该患者Veupnea=11.8 L/min、passive V0=0 L/min、active V0=3.3 L/min、Vtolerable=5.6 L/min、Varousal=5.1 L/min、Vmax=16.4 L/min,由此绘制图形,计算出 LG=-0.75(图 1B)、ArThr=16.8 L/min(图 1C)、UAG=0.66(图1D)。该患者具有较低的LG、passive V0和ArThr,推测其患有OSA的可能性较小。随后经多导睡眠监测证实该患者AHI为5次/h,且对CPAP治疗反应良好,CPAP压力滴定治疗时AHI为0。
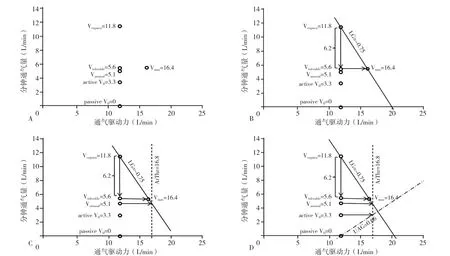
图1 LG、ArThr和UAG的测量和绘图过程Figure 1 Measurement and plotting process of loop gain,arousal threshold,and upper-airway gain
3 LG参数调整策略对OSA的影响
Veupnea与Varousal之间的区间(图2Aa)表示可耐受呼吸驱动力增加而不引起觉醒的程度。Varousal与active V0的区间(图2Ab)指达到不觉醒必须要增加的驱动力(可能为负值)。active V0与passive V0的区间(图2Ac)代表上气道驱动反应力。稳定的呼吸可以由提高active V0到Varousal以上(图2B)或者降低Varousal到active V0以下(图2C)来获得。
理论上,提高passive V0、active V0、ArThr、UAG,或者降低LG、Varousal均有助于减少OSA[22]。所以,任何改善上述参数的办法均有可能改善OSA。比如,提高active V0至Varousal以上或降低Varousal到active V0以下(图2B、2C);改善LG斜率,使LG变小(图2D);或提高ArThr(增加呼吸驱动力的提升空间)(图2E);或使稳定点向左移动(图2F)。但也应该注意到,上述数值的变化并不是独立的,尤其是ArThr和UAG,其变化与前述众多参数(Varousal、Vmax、Veupnea、active V0、passive V0、LG)是相互影响和牵制的,并不能单纯地认为ArThr和UAG一定是越大越好。
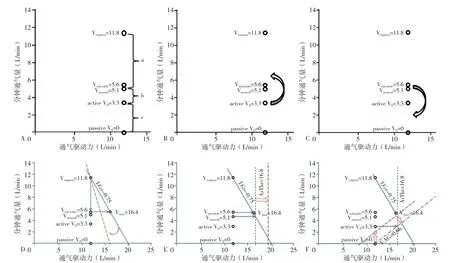
图2 LG相关参数调整示意图Figure 2 Regulating loop gain and associated factors
4 小结
OSA的发病由解剖学因素与非解剖学因素共同参与,注重非解剖学因素(包括Pcrit、ArThr、LG和上气道扩张肌功能)的调整有利于指导个体化治疗。LG是一种测量呼吸控制系统负反馈回路的增益或灵敏度的方法,旨在计算增加一定的呼吸驱动力能带来多大通气量,可以在一定程度上预测OSA的严重程度及上气道手术或CPAP治疗效果。高LG可诱发低碳酸血症和抑制上气道呼吸驱动力,从而加重OSA的严重程度。在该理论的指导下,提高passive V0、active V0、ArThr、UAG,或者降低LG、Varousal均有助于减少OSA。
作者贡献:丁宁进行文献阅读、参数测算、论文构思与撰写;张希龙负责研究设计,试验监督,文章的质量控制、修改及审校。
本文无利益冲突。

