宫腔镜电切术在宫颈管赘生物治疗中的效果
鲍晶晶
(沭阳中山医院,江苏 宿迁 223600)
0 引言
宫颈管赘生物多见于年轻女性,绝经后亦常见,以宫颈息肉居多,可能是炎症的长期刺激导致宫颈黏膜增生而形成,也可能与炎症无关,与病毒感染有关,发生的机制尚不明确。妇科检查可见患者宫颈管内淡红色丘疹,随着疾病进一步发展可不断增生,最终形成疣状赘生物[1]。个别赘生物在形成后可出现白带增多、带血,接触性出血甚至灼痛、瘙痒等症状,对患者的日常生活带来一定的影响,因此需要对此类患者进行治疗[2]。采取宫颈管电切术具有创伤小、手术时间短、治疗效果好且术后复发率低等多种优势,能够有效清除病灶所在,且该术式术野清晰能够在手术中精准暴露赘生物蒂部位置,相对常规治疗更容易根除疾病,大大降低治疗后疾病的复发率,由于此种方法对患者的损伤较小,因此患者治疗后身体康复相对更快[3-5]。对此,本次研究针对本院收治的宫颈管赘生物患者采取宫腔镜电切术治疗,旨在分析其临床价值,具体分析、数据详见下文所示。
1 资料和方法
1.1 一般资料
将本院于2019年1月-2021年12月收治的宫颈管赘生物患者作为本次观察对象,共102例,按照随机数字表法分为观察组和对照组。其中观察组患者51例,年龄为25~62岁,平均(43.26±0.25)岁;对照组患者51例,年龄为25~62岁,平均(43.24±0.23)岁。两组患者年龄等一般资料对比并无明显差异(P>0.05)。本次研究经本院伦理委员会批准执行。
纳入标准:①两组患者均经由临床妇科检查确诊疾病类型;②患者均知情本次研究并自愿加入;③检查可见宫颈管内出现不同形状、颜色及大小的增生组织。
排除标准:①检查可基本确诊为宫颈恶性病变疾病者;②经期、哺乳期、妊娠期女性;③急性炎症期、严重代谢紊乱、免疫功能低下及障碍疾病者;不能耐受膨宫治疗者;④患有精神疾病、认知功能障碍,无法配合本次研究开展者。
1.2 方法
对照组患者采取常规手术治疗方法,术前为患者做好相关准备,取膀胱截石位,用窥阴器暴露宫颈,血管钳沿着赘生物生长方向钳夹至赘生物根部,并按顺时针方向扭转赘生物直至将其拧下,探查赘生物根部情况,如有明显凹凸感应使用刮匙进行搜刮并止血,对出血量较多的患者需采取压迫止血甚至电凝等方法止血。
观察组患者采取宫腔镜电切术治疗,治疗方式为:将电切镜功率调整为70W,电凝功率为50W,另使用专用电切液作为膨宫液,术前常规检查,排除手术禁忌证,常规阴道消毒准备,在手术前12h对患者进行常规软化宫颈处理,准备就绪后患者取膀胱截石位,麻醉准备,消毒铺巾留置导尿管,宫颈管再次消毒,宫颈扩张棒依次按大小顺序扩张宫颈口,进行膨宫后保持负压在80~110mmHg,排空空气置入宫腔镜,观察赘生物大小、生长位置及蒂部粗细等情况,随后用宫腔镜电切环在赘生物根部精准切除,采用电切术一般术中出血极少,对蒂部较粗、位置较深术中出血者采取电凝止血的办法,术毕用宫腔镜进行二次探查,如宫腔及宫颈管未出血且管壁光滑,周围组织无损伤则结束手术。
1.3 观察指标
对比分析两组患者的临床疗效分为显效、有效、无效。在患者治疗完成后分析相关临床指标,观察临床症状,如恢复至正常则为显效;在患者治疗完成后分析相关临床指标,观察临床症状,如得到显著改善为有效;在患者治疗完成后分析相关临床指标,观察临床症状,如并未发生明显变化则为无效。治疗总有效为显效与有效总和。
对比分析两组患者在分别治疗后的手术时间、住院时间、术中出血量、术后复发率等。
1.4 统计学方法
本次研究中计数资料采用χ2检验,计量资料采用t检验,分别表示为(%)(),使用SPSS 20.0软件计算,如P<0.05,则表示对比存在统计学差异,有统计学意义。
2 结果
2.1 分析两组患者分别治疗后的临床疗效
在两组患者分别干预后分析患者的临床疗效可见,观察组患者明显更高,对比统计学差异明显(P<0.05),详见表1所示。
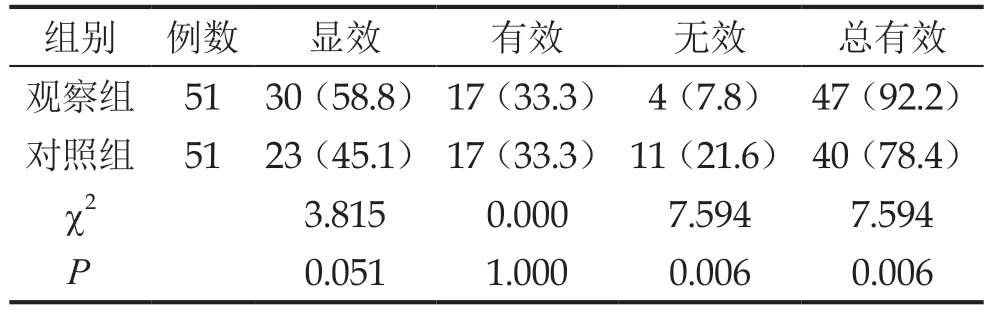
表1 两组患者分别治疗后的临床疗效对比分析[n(%)]
2.2 分析两组患者分别治疗后手术时间、术中出血量、住院时间
在两组患者分别治疗后分析可见,观察组患者的手术时间及住院时间相对更短,术中出血量更低,对比统计学差异明显(P<0.05),详见表2所示。
表2 两组患者分别治疗后手术时间、术中出血量、住院时间()

表2 两组患者分别治疗后手术时间、术中出血量、住院时间()
2.3 分析两组患者分别治疗后疾病复发率
在两组患者分别治疗后分析患者的复发率可见,观察组患者术后复发率为7.8%,对照组患者复发率为19.6%,对照组明显高于观察组,对比统计学差异明显(P<0.05)。
3 讨论
宫颈管赘生物在感染后由于子宫颈内局部肿胀、湿热及慢性刺激可促宫颈管赘生物迅速增大,从而形成大小不同、形状不同及颜色各异的病灶,触之易出血,且质地一般较软,其表面分泌物可呈现污秽色、红色及暗褐色等[6]。宫颈管赘生物一般情况下均有蒂,常可见出血、渗液分泌物增多等症状,且更容易合并细菌感染等症状[7]。近些年来,随着临床对宫颈管赘生物研究的不断开展,有学者发现,HPV和恶性肿瘤间有一定的关联,而在HPV感染后宫颈管赘生物可能存在癌变的风险,对患者的生命安全构成了严重的威胁,因此需要在发现后及时对患者采取合理的干预措施[8]。宫腔镜电切术属于经自然腔道的手术方式,在临床中具有术中视野清晰精准暴露蒂部、创伤小、恢复快等优势,在治疗后能够明显改善患者的临床症状,术后患者恢复更快,因此广泛应用于临床治疗多种异常子宫出血、宫腔及子宫内膜的病变[9-10]。有学者研究发现,用宫腔镜电切术治疗能够有效缩短患者手术后的恢复时间,而由于电凝的原因能够减轻对患者病灶周围组织的损伤,减少手术中的出血量,患者术后恢复更快,精准切除病灶蒂部,术后复发率更低。而手术中所使用的宫腔镜是目前临床上针对宫颈管赘生物治疗中唯一能够看清患者病变组织肉蒂且对其根部进行切除的方式,利用宫腔镜能够清晰分辨患者的病灶部位的具体情况,有效暴露手术术野,从而增加手术治疗的有效率[11]。常规手术治疗往往存在着无法暴露蒂部位置、术中难以精准从蒂部完全切除且术中易出血、难以暴露出血部位,止血效果差等劣势,在治疗后患者更容易出现淋漓出血、易复发等不良结果,因此导致患者在手术后需要更多的时间才能恢复正常的日常生活及工作[12]。而宫腔镜手术则能够较好地规避这一劣势,其能够明确赘生物位置准确切除病灶,电凝的手术方式使患者在手术治疗后出血、复发及粘连等并发症的概率相对更低,患者往往能够在手术后最短时间内下床活动并恢复正常生活,对患者生活及工作基本无影响[13]。此外,有多项研究发现,宫腔镜电切术治疗后患者治疗预后往往更好,患者的疾病复发率明显降低,提示宫腔镜电切术治疗预后良好,可有效降低疾病复发率[14-15]。
本次研究针对本院收治的宫颈管赘生物采取宫腔镜电切术治疗,研究表明,在两组患者分别干预后分析患者的临床疗效可见,观察组患者明显更高(P<0.05),提示在患者的临床干预中对其采取宫腔镜电切术治疗可有效提高患者的临床疗效且有效改善患者的治疗预后;此外,在两组患者分别治疗后分析可见,观察组患者的手术时间更短,术中损伤周围组织更少,术中出血量极少(P<0.05),术后复发率更低。由此可见,宫腔镜电切术对患者身体的损伤相对更小,且术中视野清晰,术中更容易精准操作,所以手术时间也相对更短,而由于该术式降低了对患者身体的损伤,患者在手术中出血量更低;不仅如此,本次研究中还发现,在两组患者分别治疗后分析患者的复发率可见,观察组患者相对更低(P<0.05),由该项研究数据表明,相较于常规手术治疗,宫腔镜电切术将更有利于提高患者治疗预后,能够根除疾病,因此可有效降低疾病的复发率。
综上所述,采用宫腔镜电切术治疗宫颈管赘生物可有效提高患者的临床疗效,具有创伤小、视野清晰、不易损伤病灶周围组织、恢复快、复发率低等优势,能够有效促进患者身体康复。相较于常规手术治疗,其手术时间及住院时间更短,术后恢复更快,术后淋漓出血症状更低,该手术对患者的身体损伤相对更低,不会影响患者的术后康复,治疗预后更好,能够有效切除病灶部位,彻底根除疾病,因此疾病复发率更低,值得临床广泛应用。

