加味化痰通络汤在风痰瘀阻型中风患者治疗中的应用
刘国辉 凌春华 王淑汝
中风在临床上比较常见,具有发病急、进展快、致残致死率高的特点,常见于老年人,临床症状主要表现为头晕头痛、恶心呕吐,部分患者伴随着肢体功能障碍,严重时甚至导致瘫痪、植物人等,对患者生命质量、日常生活造成极大威胁,近年来,随着我国人口老龄化的加剧,该病发病率呈逐年上升的趋势,需采取有效治疗措施控制病情发展[1-2]。西医多采用阿司匹林、β-阻滞剂等常规药物治疗,虽然能够缓解患者的临床症状,但远期疗效不佳,无法满足临床需求,应用具有一定局限性[3]。风痰瘀阻型中风主要是由于脑脉痹阻、气血不通造成的,因而治疗的关键在于活血化瘀、祛湿化痰。目前中医药在脑血管疾病中的效果显著,临床应用越来越广泛,加味化痰通络汤主要由法半夏、丹参等药物组成,具有通脉络、散瘀血、化痰浊的功效,目前在脑血管疾病治疗中应用较广[4-5]。本研究选取100例中风患者进行分析,旨在探讨加味化痰通络汤的临床效果,详情如下。
1 资料与方法
1.1 一般资料
选取罗定市中医院收治的共计100例风痰瘀阻型中风患者,选取时间2020年1—12月,按照随机摸球法分成A组(n=50)与B组(n=50),A组男性23例,女性27例,年龄43~80岁,平均(65.58±5.29)岁,病程8~60 d,平均(35.22±2.53)d;B组男性25例,女性25例,年龄44~79岁,平均(65.61±5.39)岁,病程8~62 d,平均(35.31±2.46)d。将上述基线资料录入统计学软件进行比较,两组差异无统计学意义(P>0.05),具有可比性。本研究经罗定市中医院医学伦理委员会审核批准。
1.2 纳入与排除标准
纳入标准:(1)均符合《中国急性缺血性脑卒中诊治指南(2014)》[6]中的西医诊断标准,多数急性起病,少数发病前有短暂性脑缺血发作,部分患者病情呈现进行性加重,存在头痛、恶心、呕吐等症状,影像学检查存在梗死区域;(2)风痰瘀阻型中风符合《中风病诊断与疗效判定标准》[7]中的中医诊断标准,出现半身不遂、口舌歪斜、感觉减退、头晕目眩、舌质暗淡、脉弦滑;(3)患者或家属知情同意。排除标准:(1)合并肝肾功能异常者;(2)精神异常,认知功能障碍,沟通困难;(3)重度感染疾病及恶性肿瘤者;(4)对本试验药物有不适应证患者。
1.3 治疗方法
两组均给予常规西药治疗,将20 mL舒血宁注射液(山西太原药业有限公司,国药准字Z14021962,规格:5mL)与250 mL 0.9%的氯化钠溶液充分混合,静脉滴注,频率为每天1次;口服阿司匹林肠溶片 [华东医药(西安)博华制药有限公司,国药准字H61022718,规格:25 mg]25 mg,每次100 mg,每天1次;根据患者身体情况,予以控制血压血糖、调节血脂等对症治疗。A组患者在B组治疗基础上加用加味化痰通络汤,组方:橘红10 g,当归10 g,川穹10 g,石菖蒲10 g,半夏9 g,丹参15 g,茯苓15 g,白术10 g,胆南星6 g,天竺黄9 g,红花10 g,桃仁10 g,气虚者加黄芪30 g,肝阳偏亢者加天麻、钩藤各10 g,血瘀者加三七粉5 g,阴虚者加麦冬12 g、白芍15 g;加水450 mL,煎至200 mL,早晚分2次温服。两组均以2周为1个疗程,均治疗2个疗程。
1.4 观察指标
(1)临床疗效[8]:显效:患者头痛、眩晕等临床症状明显改善,神经功能较治疗前明显提高;有效:上述症状有所改善,神经功能有一定程度的提高;无效:临床症状无变化,神经功能改善不明显。总有效率=显效率+有效率。(2)神经功能:在治疗前与治疗后采用美国国立卫生院神经功能缺损(national institutes of health stroke scale,NIHSS)评分对比,包括意识水平、视野、面瘫、共济失调、等评分项目,总分0~42分,分数越高表明神经功能缺损越严重。(3)生活质量:在治疗前与治疗后采用健康调查简表(the MOS item short from health survey,SF-36)评分对比,总分100分,得分与生活质量呈正比。(4)血清炎性因子:在治疗前和治疗后分别抽取患者5 mL静脉血,以3 000 r/min的速度进行离心处理,离心时间为10 min,取上层清液保存于冰箱中备用,采用酶联免疫吸附法对血清白细胞介素(interleukin-6,IL-6)、超敏C-反应蛋白(highsensitivity C-reactive protein,hs-CRP)、肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、白细胞介素-4(interleukin-4,IL-4)的变化水平进行测定。
1.5 统计学处理
计数资料(临床疗效)描述方式为(n,%),采用χ2检验,计量资料(NIHSS评分、生活质量、炎性因子)描述方式为(±s),采用t检验,录入SPSS 25.0统计学软件,P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较
与B组(84.00%)比较,A组(96.00%)有着更高的治疗总有效率,差异有统计学意义(P<0.05)。见表1。

表1 两组临床疗效比较 [例(%)]
2.2 两组NIHSS评分比较
两组NIHSS评分治疗前比较差异无统计学意义(P>0.05),治疗后较治疗前有着更低的评分,差异有统计学意义(P<0.05),与B组比较,A组有着更低的评分,差异有统计学意义(P<0.05)。见表2。
表2 两组NIHSS评分比较(分, ±s)
?
2.3 两组SF-36评分比较
两组SF-36评分治疗前比较差异无统计学意义(P>0.05),治疗后较治疗前有着更高的评分,差异有统计学意义(P<0.05),与B组比较,A组有着更高的评分,差异有统计学意义(P<0.05)。见表3。
表3 两组SF-36评分比较(分, ±s)
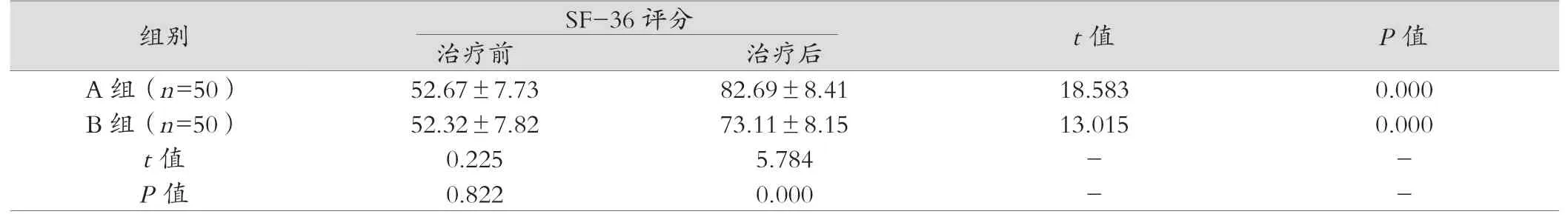
表3 两组SF-36评分比较(分, ±s)
?
2.4 两组血清炎性因子比较
两组治疗前IL-6、hs-CRP、TNF-α、IL-4水平比较差异无统计学意义(P>0.05),治疗后较治疗前有着更低的水平,差异有统计学意义(P<0.05),与B组相比,A组有着更低的水平,差异有统计学意义(P<0.05)。见表4。

表4 两组血清炎性因子水平比较(x- ±s)
3 讨论
随着我国人口老龄化的加重,老年人口越来越多,中风发病率明显增加,对患者脑功能及日常生活造成严重影响[9]。中风发病机制比较复杂,急性期发病的证型以风痰瘀阻型为主[10]。风痰瘀阻型中风治疗采用单纯西药治疗虽然能够缓解患者的临床症状,但是治疗时间较长,不良反应较多,具有一定局限性[11-12]。
中医认为,风痰瘀阻型中风与心、肾、肝、脾等多种脏器密切相关,主要由脏腑失调、火痰夹杂等因素所引起,应将化瘀通络、祛痰调中作为主要治疗原则[13]。加味化痰通络汤中半夏性温味辛,具有燥湿化痰、消痞散结的功效;白术味苦性温,具有健脾益气、燥湿利水的功效;茯苓性平味甘,具有健脾宁心的功效;胆南星性寒味辛,具有清热化痰、息风安神的功效;天竺黄性寒味甘,具有清热祛痰、凉心定惊的功效;橘红性温味苦辛,具有化痰燥湿理气的功效;当归性温味甘,具有活血补血、调经止痛的功效;川穹性温味辛,具有祛风止痛、活血行气的功效;石菖蒲性温味辛,具有醒神开窍、豁痰化湿的功效;丹参性微寒味苦,具有调经活血、祛瘀止痛的功效;红花性温味苦辛,具有活血祛瘀的功效;桃仁性平味苦,具有活血祛瘀的功效;诸药合用具有燥湿化痰、活血祛风的功效[14-15]。现代药理学研究表明,橘红则可扩张冠状动脉、增加血液输出量、降低血液黏稠度具有重要作用;丹参能够起到抗氧化作用,有效清除氧自由基,改善血液微循环;桃仁具有抗凝、抗炎等作用,能够改善机体血液循环,增加血流量,促进器官组织功能恢复;川芎能够促进血管扩张,改善局部血液循环,减轻神经系统、消化系统、呼吸系统受损状况[16-17]。本研究结果显示,A组与B组比较治疗总有效率更高,这表明采用加味化痰通络汤治疗效果显著。
神经功能缺损程度是评价中风患者神经功能的重要指标,本研究中,两组NIHSS评分治疗后较治疗前均有明显降低,且与B组比较,A组更低,这说明加味化痰通络汤在一定程度上能够有效提高患者神经功能。本研究中,两组SF-36评分治疗后明显提高,且A组与B组比较,前者评分明显更高,这表明加味化痰通络汤能够促进患者生活质量的提高。hs-CRP可作用于补体系统,使其充分被激活,产生大量细胞因子,在与氧化修饰低密度脂蛋白相结合后,促使泡沫细胞形成,对内皮功能造成损伤,从而形成动脉粥样硬化,导致中风发生风险增加;TNF-α是一种前炎性细胞因子,其神经毒性较强,可促使神经细胞死亡率提高,对患者血脑屏障造成损伤,促使神经功能缺损程度不断加重;IL-6为机体较为常见的促炎性因子,可促使病灶部位炎症反应加重,进一步损伤患者神经系统;IL-4兼具致炎与抗炎双重效果,但与抗炎作用相比,其致炎作用明显更强,主要由T淋巴细胞、巨噬细胞所分泌,能够充分参与到机体免疫反应中,随着该因子水平升高,可加剧患者神经元受损;上述炎性因子与患者脑部神经功能密切相关,可作为评估病情发展重要指标[18-19]。本研究显示,A组患者的IL-6、hs-CRP、TNF-α、IL-4水平与B组相比均明显更低,说明加味化痰通络汤可降低血清炎性因子水平。究其原因,加味化痰通络汤中橘红、半夏等药材具有良好的抗炎效果,能够促进机体血管通透性的改善,降低血液黏稠度,有效控制及预防中风、脑血栓等脑部病症,加之不良反应较小,可大大减轻对机体刺激性,防止机体应激反应与炎症反应加重,从而有效改善炎性因子水平[20]。
综上所述,加味化痰通络汤联合常规西医治疗风痰瘀阻型中风患者临床效果显著,对提高神经功能、生活质量具有重要作用,可缓解患者炎性反应,值得临床推广。

