妊娠期糖尿病患者肠道菌群、反应性充血指数与母婴结局的相关研究
许小欢 郭丽华 赖晨晖
[摘要]目的研究妊娠期糖尿病(GDM)患者腸道菌群、反应性充血指数(RHI)与母婴结局的相关性。方法选取深圳市宝安区石岩人民医院产科2020年9月至2021年9月定期产检并住院足月分娩的120例 GDM 孕妇,设为研究组,另选取本院同时期定期产检并住院足月分娩的80例血糖正常孕妇,设为对照组;对两组孕妇进行肠道菌群、RHI 检测,对比分析其检测结果;同时对研究组孕妇进行随访,根据母婴结局分为 A 组(正常妊娠组)、B 组(不良妊娠组),对比两组的肠道菌群、RHI 差异。结果研究组孕妇肠杆菌、肠球菌的菌落数均大于对照组,双歧杆菌、乳杆菌的菌落数以及 RHI 值均小于对照组,差异有统计学意义(P <0.05)。研究组120例孕妇中,发生不良妊娠事件34例,不良妊娠发生率为28.33%; B 组产妇肠杆菌、肠球菌的菌落数均大于 A 组,双歧杆菌、乳杆菌的菌落数以及 RHI 值均小于 A 组,差异有统计学意义(P <0.05)。结论 GDM 患者肠道菌群、RHI 与母婴结局之间存在一定的相关性,对肠道菌群、RHI 进行检测,有助于临床评估不良妊娠,对提高产科分娩质量有一定的促进作用。
[关键词]妊娠期糖尿病;肠道菌群;反应性充血指数;母婴结局;相关性
[中图分类号] R714.25 [文献标识码] A [文章编号]2095-0616(2022)07-0116-04
Study on the correlation between intestinal flora, reactive hyperemia index and maternal-infant outcomes in patients with gestational diabetes mellitus
XU Xiaohuan GUO Lihua LAI Chenhui
Department of Obstetrics, Shiyan People’s Hospital of Baoan District in Shenzhen City, Guangdong, Shenzhen 518100, China
[Abstract] Objective To study the correlation between intestinal flora, reactive hyperemia index (RHI) and maternal-infant outcomes in patients with gestational diabetes mellitus (GDM). Methods A total of 120 pregnant women with GDM who received regular prenatal examinations and were hospitalized with full-term delivery in the Department of Obstetrics of Shiyan People’s Hospital of Baoan District in Shenzhen City from September 2020 to September 2021 were selected as the study group, and another 80 pregnant women with normal blood glucose who received regular prenatal examinations and were hospitalized with full-term delivery in the hospital during the same period were selected as the control group. The intestinal flora and RHI in the two groups were detected and the detection results were comparatively analyzed. The pregnant women in the study group were followed up and divided into group A (the normal pregnancy group) and group B (the adverse pregnancy group) according to the maternal-infant outcomes, and the differences in intestinal flora and RHI were compared between the two groups. Results The colony counts of Enterobacteriaceae and Enterococcus were greater, and the colony counts of Bifidobacterium and Lactobacillus as well as the RHI values were smaller in the study group than those in the control group, with statistically significant differences (P <0.05). Among 120 pregnant women in the study group, 34 cases developed adverse pregnancy events, with an incidence of adverse pregnancy of 28.33%. The colony counts of Enterobacteriaceae and Enterococcus were greater, and the colony counts of Bifidobacterium and Lactobacillus as well as the RHI values were smaller in group B than those in group A, with statistically significant differences (P <0.05). Conclusion There is a correlation between intestinal flora, RHI and maternal-infant outcomes in patients with GDM, and the detection of intestinal flora and RHI is helpful for clinical assessment of adverse pregnancy and is contributes to improving the quality of obstetric delivery.
[Key words] Gestational diabetes mellitus; Intestinal flora; Reactive hyperemia index; Maternal-infant outcomes; Correlation
妊娠期糖尿病(gestational diabetes mellitus, GDM)是产科的一种常见并发症,发病率高,会严重危害母婴健康[1]。而目前尚无有效预测 GDM 母婴结局的指标。GDM 孕期存在不同程度的肠道菌群失调、血管内皮功能障碍[2],但肠道菌群、血管内皮功能与 GDM 母婴结局的关系尚不清楚[3]。本研究就 GDM 患者肠道菌群、反应性充血指数(reactive hyperemia index, RHI)与母婴结局的相关性进行分析,选取深圳市宝安区石岩人民医院产科2020年12月至 2021年9月定期产检并住院足月分娩的120例 GDM 孕妇与本院同时期定期产检并住院足月分娩的80例血糖正常孕妇为研究对象,旨在降低 GDM 孕妇不良结局发生率,改善孕妇预后,改善婴儿结局,减少孕妇家庭负担,提高新生儿出生质量,减轻社会负担,促进社会和谐发展。现报道如下。
1资料与方法
1.1 一般资料
选取本院2020年9月至2021年9月定期产检并住院足月分娩的120例 GDM 孕妇,设为研究组。纳入标准:①18~40岁;②单胎,计划在本院分娩;③于妊娠24~28周行 OGTT 试验,符合《妊娠合并糖尿病诊治指南(2014)》[4]的诊断标准;④自愿参加,并经家属同意,签署知情同意书。排除标准:①孕前糖尿病;②其他脏器严重损害;③高血压;④其他代谢性疾病;⑤入组前4周服用过抗生素、微生态活菌制剂等药物;⑥近4周内有腹泻病或其他胃肠道疾病史;⑦曾接受不孕治疗;⑧严重慢性疾病或传染性疾病;⑨意识不清、沟通障碍者;⑩孕期服用抗生素。孕妇年龄18~40岁,平均(29.17±5.82)岁;孕龄37~41周,平均(39.28±0.94)周;产次0~3次,平均(1.35±0.43)次;有糖尿病家族史21例。
另选取本院同时期定期产检并住院足月分娩的80例血糖正常孕妇,设为对照组。纳入标准:①18~40岁;②单胎,计划在本院分娩;③于妊娠24~28周行 OGTT 试验;④自愿参加,并经家属同意,签署知情同意书。排除标准:① GDM;②孕前糖尿病;③其他脏器严重损害;④高血压;⑤其他代谢性疾病;⑥入组前4周服用过抗生素、微生态活菌制剂等药物;⑦近4周内有腹泻病或其他胃肠道疾病史;⑧曾接受不孕治疗;⑨严重慢性疾病或传染性疾病;⑩意识不清、沟通障碍者;11孕期服用抗生素。孕妇年龄18~40岁,平均(29.11±5.87)岁;孕龄37~41周,平均(39.23±0.96)周;产次0~3次,平均(1.33±0.45)次;有糖尿病家族史16例。
两组一般資料比较,差异无统计学意义(P >0.05),具有可比性。本研究经医院医学伦理委员会批准。
1.2 方法
1.2.1 肠道菌群检测于孕晚期,采用粪便微生物 DNA 采集保存套装[微基生物科技(上海)有限公司,型号 GWF01-B],晨起采集粪便样品1 g,装入含 DNA 保存液的塑料管。0.5 h 内运送回实验室,置于-80℃冰箱进行冷冻储存,统一检测,记录肠杆菌、肠球菌、双歧杆菌、乳杆菌、梭杆菌的菌落数。 1.2.2 RHI 检测使用无创血管内皮功能诊断系统(北京澳德亨科技有限公司,型号 Endo-PAT2000)和便携式动脉波检测仪(上海涵飞医疗器械有限公司,型号: Ave-2000)进行血管功能检测。测量前20 min 开启 Endo-PAT 系统,保证室内温度适宜,光线温和,周围环境相对安静。嘱被检者取平卧位或坐位安静休息至少20 min。采用血压计测量血压,记录血压值。双侧手指戴上指套,确保指套固定且指腹能触及指套内的丝线。用固定器使五指分开,避免相互触碰,调整姿势,安静测量基线5~10 min。将压脉带戴于非惯用手臂的上臂,加压使远端血流阻断(施加的压力值=收缩压+60 mmHg),安静测量5 min。轻柔地打开放气阀,迅速放气并松开压脉带,安静测量至少5 min。以上操作由训练有素的项目参与者执行,最终 RHI 检测1次,记录测得的 RHI 值, RHI ≥1.67为正常, RHI<1.67提示存在血管内皮损伤[5]。
1.2.3 母婴妊娠结局分析对研究组孕妇进行随访,记录母婴妊娠结局,包括剖宫产、产后出血、产后发热、糖尿病酮症酸中毒、过期产儿、胎儿宫内窘迫、巨大儿、小于胎龄儿、羊水污染、新生儿窒息、呼吸窘迫综合征、新生儿紫绀、新生儿湿肺、新生儿感染、新生儿低血糖、高胆红素血症,统计不良妊娠事件的发生率,并根据母婴结局将 GDM 产妇分为 A 组(正常妊娠组,34例)、B 组(不良妊娠组,86例)。
1.3 观察指标
对比对照组与研究组孕妇的肠道菌群、RHI 检测结果;对比A 组与B 组产妇的肠道菌群、RHI 检测结果。
1.4 统计学处理
应用 SPSS 21.0软件,计量资料以均数±标准差( x ± s)表示,方差齐时采用 t 检验,方差不齐时采用校正 t 检验,计数资料用[n (%)]表示,组间比较采用χ2检验, P <0.05为差异有统计学意义。
2结果
2.1 两组孕妇的肠道菌群、RHI检测结果比较
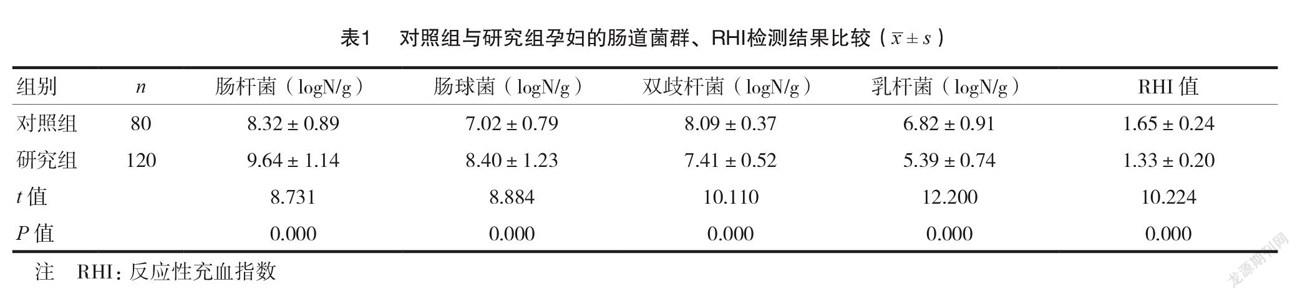
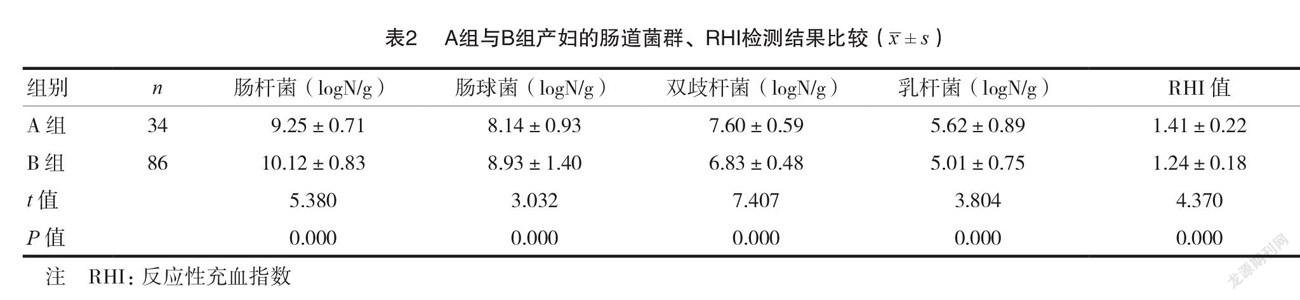
研究组孕妇肠杆菌、肠球菌的菌落数均大于对照组,双歧杆菌、乳杆菌的菌落数以及 RHI 值均小于对照组,差异有统计学意义(P <0.05)。见表1。2.2 A组与B组产妇的肠道菌群、RHI检测结果比较研究组120例孕妇中,发生不良妊娠事件34例,不良妊娠发生率为28.33%。B 组产妇肠杆菌、肠球菌的菌落数均大于 A 组,双歧杆菌、乳杆菌的菌落数以及 RHI 值均小于 A 组,差异有统计学意义(P <0.05)。见表2。
3讨论
已有研究报道,肠道菌群参与了 GDM 代谢[6]。 GDM 患者肠道菌群的数量明显降低[7],GDM 患者中副细菌杆菌和克雷伯氏菌的含量较高,而健康孕妇中双歧杆菌、优杆菌等含量较高[8],表明 GDM 与肠道菌群失调相关。GDM 患者同时存在血管内皮功能障碍,不仅存在于母体血管,还存在于胎盘血管、胎儿血管中[9]。血糖浓度的波动可导致血管内皮依赖性舒张功能障碍,GDM 患者生产后即使血糖恢复至正常水平也会发生心血管疾病[10]。本研究结果显示,研究组孕妇肠杆菌、肠球菌的菌落数均大于对照组,双歧杆菌、乳杆菌的菌落数以及 RHI 值均小于对照组,与张燕等[11]报道基本一致,提示研究组孕妇存在一定程度的肠道菌群失衡及血管内皮损伤。
GDM 孕妇肠道微生物分布与母婴结局有一定相关性[12],母体肠道菌群也会通过其代谢产物影响子代健康[13]。母体菌群还可以通过代谢膳食纤维和脂肪产生琥珀酸,刺激先天免疫细胞发育和迁移,细菌产生的内毒素也可通过 TLR4依赖途径影响胎儿免疫发育和过敏结局[14]。而高血糖状态对 GDM 患者的血管内膜有破坏作用,会导致胎盘的供血不足,继而影响胎儿发育,甚至造成胎儿畸形或死亡[15]。另外 GDM 患者的胎盘存在血管形态与结构的改变,胎盘血管内皮细胞亦存在功能障碍,这些改变进而影响到母婴结局[16]。本研究结果显示, B 组产妇肠杆菌、肠球菌的菌落数均大于 A 组,双歧杆菌、乳杆菌的菌落数以及 RHI 值均小于 A 组,与吴莎[17]的报道基本相同,提示 B 组产妇的肠道菌群失衡与血管内皮损伤较正常分娩产妇更为严重。本研究病例数较少,可能影响研究结果,有必要增加样本量,以提高研究结果的准确度。
综上所述, GDM 患者肠道菌群、RHI 与母婴结局之间存在一定的相关性,对肠道菌群、RHI 进行检测,有助于临床评估不良妊娠,对提高产科分娩质量有一定的促进作用。
[参考文献]
[1] Saravanan P,Diabetes in Pregnancy Working Group,Maternal Medicine Clinical Study Group, et al. Gestational diabetes: opportunities for improving maternal and child health[J].Lancet Diabetes Endocrinol,2020,8(9):793-800.
[2]谭莉莎,孙荣革,刘志红.益生菌制剂对妊娠期糖尿病患者肠道微生物组成情况以及母婴结局的影响[J].中国当代医药,2019,26(29):118-121.
[3]张茗,纪红,严之红.老年2型糖尿病认知功能障碍患者血清胃促生长素和血管内皮生长因子水平变化及临床意义[J].中华实用诊断与治疗杂志,2019,33(12):1198-1201.
[4]中华医学会妇产科学分会产科学组,中华医学会围产医学分会妊娠合并糖尿病协作组.妊娠合并糖尿病诊治指南(2014)[J].中國实用乡村医生杂志,2017,24(8):45-52.
[5]何沛逊,成小凤,何云,等.反应性充血指数对急性冠脉综合征合并糖尿病患者预后预测价值研究[J].临床军医杂志,2019,47(5):475-477.
[6]王字卉,李权伦,殷卓,等.妊娠期糖尿病患者肠道菌群、细胞免疫功能及炎症因子变化[J].中国微生态学杂志,2018,30(5):584-587,597.
[7]梁惠霞,胡森安,艾红红,等.妊娠糖尿病患者肠道菌群与血糖水平的相关性分析[J].检验医学与临床,2019,16(23):3427-3429.
[8]刘誉,马京梅,秦胜堂,等.妊娠期糖尿病患者治疗前后肠道菌群变化及其与血糖的相关性[J].中华围产医学杂志,2020,23(2):98-104.
[9]许翔,刘新秀,陈玲,等.妊娠期糖尿病对孕妇血管内皮功能的影响[J].中国医学影像技术,2020,36(6):893-897.
[10]崔佳文,康心怡,蔡华,等.妊娠期糖尿病胎盘血管病变的相关研究进展[J].医学综述,2021,27(4):757-764.
[11]张燕,贺琴,谢红意.肠道微生态变化与妊娠期糖尿病的相关性研究[J].中国妇幼保健,2020,35(21):4-7.
[12] Man B,Koenig MD,Bernabe BP,et al.The Role ofthe Gut Microbiota in the Prevention and Management of Gestational Diabetes Mellitus: Are We There Yet?[J].J Perinat Neonatal Nurs,2020,34(3):195-198.
[13] Mokkala K,Paulin N,Houttu N,et al.Metagenomicsanalysis of gut microbiota in response to diet intervention and gestational diabetes in overweight and obese women: a randomised, double-blind, placebo-controlled clinical trial[J].Gut,2021,70(2):309-318.
[14]陈悦群,费华丽,夏建妹.妊娠期糖尿病患者肠道菌群变化特征及与炎症因子、T 淋巴细胞亚群关系和对妊娠结局影响[J].中国计划生育学杂志,2021,29(7):1369-1373.
[15]李刚,刘月,余朝萍,等.血管内皮功能障碍患者动脉压力容积指数与反应性充血指数的相关性[J].山东医药,2020,60(31):52-56.
[16]周学玲,孙敏.2型糖尿病患者糖化血红蛋白水平与内皮功能评估指数的相关性[J].中华老年多器官疾病杂志,2021,20(1):1-6.
[17]吴莎.妊娠期糖尿病孕妇体重、肠道菌群的组成变化特点及对妊娠结局的影响[J].中国医师杂志,2019,21(6):909-911.
(收稿日期:2021-10-13)

