认知行为疗法在帕金森病病人脑深部电刺激术应激障碍干预中的应用
吴丽珍,陈运完,邢芳坛,陈燕曼,李俊驹,廖薇薇
海南省人民医院,海南 570311
帕金森病(Parkinson′s disease,PD)又称震颤麻痹,多发生于中老年人,以震颤、行动迟缓等运动障碍为主要表现[1],并可伴有不同程度的抑郁、焦虑、认知障碍等多种神经症[2]。深部脑电刺激(deep brain stimulation,DBS)是一种新型微创手术方法,其治疗PD 疗效确切、副作用小[3]。但其仍属手术治疗,可造成颅内感染、神经系统损伤及电极错位、移位、断裂等并发症,极易引发机体不同程度的应激反应,导致病人负性情绪加重[4‐5]。认知行为疗法(cognitive behavior therapy,CBT)是一种基于证据的心理干预方法,已广泛应用于抑郁、焦虑、强迫症等精神疾病的治疗中[6‐7]。本研究针对行DBS 治疗的PD 病人采用CBT,探讨其临床效果及对病人应激障碍的影响。现报告如下。
1 资料与方法
1.1 一般资料 选取2019 年10 月—2020 年9 月海南省人民医院收治的PD 病人37 例,按照随机数字表法分为研究组和对照组。研究组20 例,其中男11 例,女9 例;年 龄45~74(66.74±5.39)岁;病 程5.0~10.2(7.06±1.21)年;受教育程度:文盲5 例,小学6 例,中学7 例,本科及以上2 例。对照组17 例,其中男9 例,女8 例;年 龄47~75(65.80±5.18)岁;病 程5.0~11.5(7.34±1.15)年;受教育程度:文盲4 例,小学6 例,中学6 例,本科及以上1 例。纳入标准:符合原发性PD的诊断标准;病程≥5 年;意识清醒,能主观配合临床检查;自愿参加研究并签署知情同意书。排除标准:继发性PD 及帕金森叠加综合征;合并严重的精神或行为异常;伴有明显的智力障碍;伴有严重的躯体及脑器质性疾病者。两组病人一般情况比较差异均无统计学意义(P>0.05),具有可比性。
1.2 干预方法
1.2.1 对照组 给予常规护理。DBS 仪器采用北京品驰医疗设备有限公司生产的G102RZ 型脑深部刺激系统。刺激靶点为双侧丘脑底核,在局部麻醉状态下安装立体定向框架,CT、MRI 扫描图像下确定解剖定位坐标值。病人取仰卧位抬高床头30°,局部浸润麻醉,颅骨钻孔后植入脑深部电极,测试刺激效果,如病人症状改善且未发生不良反应,植入并连接脉冲发生器,完成手术。术后2~4 周启动刺激发生器,设置脉宽60~90 ms、频率90~185 Hz、电压1.0~3.5 V,个体化控制刺激参数直至达到最佳治疗效果。同时配合常规护理干预,包括健康宣教、监测生命体征变化、心理护理等。
1.2.2 研究组 在对照组基础上给予CBT。
1.2.2.1 成立CBT 干预小组 由有经验的手术医师、心理咨询师、手术护士和病房护士组成CBT 干预小组,并进行CBT 培训,培训完毕后进行考核,通过者方可加入干预小组。
1.2.2.2 制定CBT 实施方案 病人入院后详细了解其病情,耐心、亲切地与病人和家属沟通,整理病人家庭和社会关系资料,收集导致疾病的因素,以提问、引导等方式发掘、识别并分析病人的负性行为和情绪,明确病人的不合理认知,最后根据病人具体情况制定个性化的CBT 方案。
1.2.2.3 重构认知及行为训练 凭借心理互动、实践等方式帮助病人重建正确认知,给予其正确、积极的评价,指导其掌握多种情绪调控方法如呼吸调控、音乐治疗等,引导其学会控制和及时排解不良情绪,使其以正确的态度面对疾病、手术。
1.2.2.4 护理措施 ①术前护理:病人入院后热情接待,向其详细介绍主治医生、护理人员以及周围环境,消除其陌生感,提高病人对医护人员的信任度;用通俗易懂的语言向病人及家属讲解PD 及DBS 的相关知识,简要介绍各种注意事项,并发放床旁教育手册,认真回答病人对手术的各项疑问与焦虑,使其对手术有正确的认识,从而消除对手术的恐惧感、树立信心;并根据病人心理状态,用鼓励性、指导性、安慰性话语与其耐心沟通,针对性予以心理疏导,缓解其术前焦虑、紧张的情绪,最大限度地取得病人的配合。术前1 d 对病人进行访视,详细介绍手术过程、术中注意事项,指导病人配合完成指令性动作,确保电极置入的位置准确,以促进手术的顺利进行。②术中护理:术前30 min预热手术室和手术床,维持室温在21~25 ℃、相对湿度30%~60%;病人入室后再次对环境及手术步骤进行讲解,缓解其紧张情绪;术中严密观察病人是否有情绪及生命体征的改变,指导其放松心态,保证后续操作顺利开展,若病人情绪反应剧烈,及时与手术医师沟通,必要时终止操作;减少手术间人员走动以降低感染率,为病人做好体温保护,在左右侧电极置入靶点位置时,协助医生指导病人进行指令性训练及肢体功能的训练。术中手术护士全程陪同病人,给予鼓励,做好术中人文关怀,降低其因手术时间长而产生的烦躁情绪。③术后护理:密切监测意识、瞳孔、生命体征、肢体活动等,注意观察有无脑疝先兆、迟发脑出血、切口渗液及颅内压增高症状;术后鼓励病人尽早下床活动,并指导其进行功能锻炼;术后每周随访1 次,随访时间为2~12 周,重点记录有无电极移位、穿刺道出血、切口感染等情况。
1.3 观察指标 比较两组病人干预前和干预后1 个月、3 个月的认知功能、心理状态及生活质量。①认知功能:采用蒙特利尔认知评估量表(MoCA)和简易精神状态检查量表(MMSE)进行判定。MoCA 包括注意与集中、执行功能、记忆、语言等8 个维度,总分30分,分数越低,认知功能越差,<26 分则为认知障碍;MMSE 包括计算力、注意力、记忆力、定向力、语言能力等,总分30 分,分数越低、认知功能越差,被检查者为文盲且评分<17 分、小学且评分<20 分、中学以上且评分<24 分为认知障碍[8]。②心理状态:采用汉密尔顿焦虑量表(HAMA)和汉密尔顿抑郁量表(HAMD)进行判定。HAMA 包括14 个项目,采用0~4 分的5 级评分法,总分56 分,分数越高,焦虑程度越严 重;HAMD 包 括17 个 项 目,采 用0~4 分 的5 级 评 分法,总分68 分,分数越高,抑郁程度越严重[9]。③生活质量:采用39 项PD 调查表(PDQ‐39)进行判定,包括运动功能、日常生活活动能力等8 个维度,采用0~4 分的5 级评分法,总分经标准化后为0~100 分,分数越高,生活质量越低[10]。
1.4 统计学处理 采用SPSS 19.0 软件分析数据。定量资料以均数±标准差(±s)表示,两组比较采用t检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组病人认知功能比较 两组病人干预后1 个月、3个月MoCA 及MMSE 评分均明显上升(P<0.05),且研究组干预后1 个月、3 个月MoCA 及MMSE 评分均明显高于对照组(P<0.05)。见表1。
表1 两组病人认知功能比较(±s) 单位:分
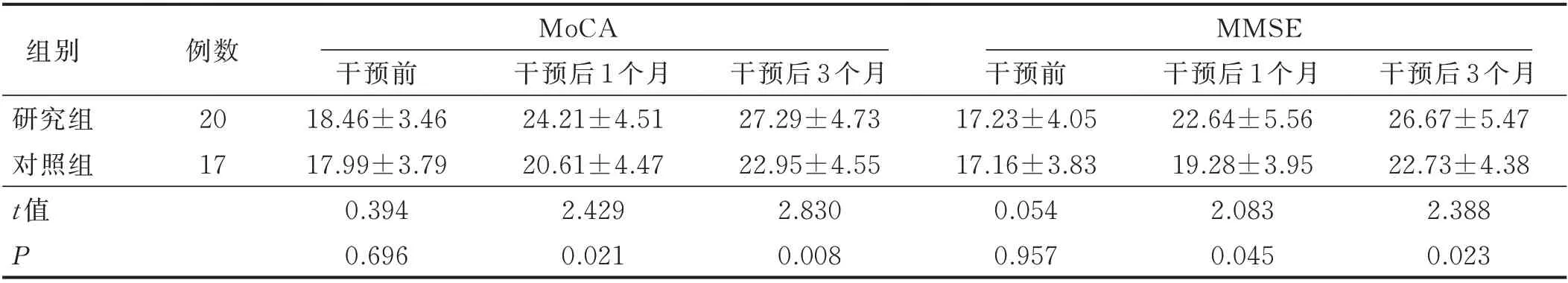
表1 两组病人认知功能比较(±s) 单位:分
注:MoCA,F 组间=2.792,P=0.045;F 时间=2.941,P=0.042;F 交互=4.682,P=0.029;MMSE,F 组间=3.741,P=0.034;F 时间=4.251,P=0.030;F 交互=5.092,P=0.026。
组别研究组对照组t 值P例数20 17 MoCA干预前17.23±4.05 17.16±3.83 0.054 0.957干预前18.46±3.46 17.99±3.79 0.394 0.696干预后1 个月24.21±4.51 20.61±4.47 2.429 0.021干预后3 个月27.29±4.73 22.95±4.55 2.830 0.008 MMSE干预后1 个月22.64±5.56 19.28±3.95 2.083 0.045干预后3 个月26.67±5.47 22.73±4.38 2.388 0.023
2.2 两组病人心理状态比较 两组病人干预后1个月、3个月HAMA 及HAMD 评分均明显下降(P<0.05),且研究组干预后1 个月、3 个月HAMD 及HAMD 评分均明显低于对照组(P<0.05)。见表2。
表2 两组病人心理状态比较(±s) 单位:分

表2 两组病人心理状态比较(±s) 单位:分
注:HAMA,F 组间=10.571,P<0.001;F 时间=5.342,P=0.027;F 交互=6.981,P=0.007;HAMD,F 组间=8.642,P<0.001;F 时间=5.283,P=0.029;F 交互=4.161,P=0.032。
组别研究组对照组t 值P例数20 17 HAMA干预前27.06±5.49 28.72±5.84−0.890 0.379干预前17.14±2.68 18.19±2.81−1.162 0.253干预后1 个月12.48±2.37 15.82±2.31−4.322<0.001干预后3 个月6.03±0.79 12.84±1.57−17.052<0.001 HAMD干预后1 个月15.93±3.47 22.91±4.56−5.283<0.001干预后3 个月9.15±1.28 17.32±3.18−10.548<0.001
2.3 两组病人生活质量比较 两组病人干预后1 个月、3 个月PDQ‐39 评分均明显下降(P<0.05),研究组干预后1 个月、3 个月PDQ‐39 均明显低于对照组(P<0.05)。见表3。
表3 两组病人生活质量比较(±s) 单位:分

表3 两组病人生活质量比较(±s) 单位:分
注:F 组间=9.861,P<0.001;F 时间=5.153,P=0.024;F 交互=6.851,P=0.009。
组别研究组对照组t 值P干预后3 个月28.28±4.47 44.35±6.69−8.706<0.001例数20 17干预前67.74±8.70 68.56±9.93−0.267 0.791干预后1 个月43.84±6.49 54.23±7.54−4.506<0.001
3 讨论
DBS 是一种神经外科新疗法,通过在脑内特定的靶点植入刺激电极释放高频电刺激,抑制神经元异常的电活动,达到缓解PD 病人症状的效果[8]。它具有微创、可逆、可调节的优势,目前已成为中晚期PD 外科治疗的金标准[9]。临床试验证实,PD 病人在医学、心理、社会等多方面干预的基础上尽早地开展DBS 能显著提高其生活质量和延长生存时间[10‐12]。但术中长时间局部麻醉及发生术中并发症,仍可引起病人负面情绪,加之PD 病人常合并抑郁、焦虑、认知功能障碍等,极易引发病人应激障碍[13]。护理是DBS 术的重要组成部分,有效的干预措施是其不可缺少的重要环节,对保证治疗效果有重要意义[14]。
CBT 是一种有结构、短程、认知取向的心理治疗方法,通过改变病人对已、对人或对事的非理性看法与态度,帮助其建立正确的认知行为模式,从而发挥其自我能动性,改善不良的情绪及行为[15‐16]。本研究将针对行DBS 治疗的PD 病人采用CBT,在对病人进行心理评估的基础上,术前、术中、术后根据病人的需求从健康教育、心理护理、情绪管理等方面进行针对性干预,改善病人的不良心境,调动其主动性,让其能够主动参与治疗、护理[17‐19];还能修复部分中枢神经功能,改善部分受损区域功能,从而达到治疗目的[20]。本研究结果显示,研究组干预后MoCA 及MMSE 评分明显高于对照组(P<0.05),HAMA、HAMD 及PDQ‐39 评分明显低于对照组(P<0.05),表明CBT 应用于PD 病人DBS 中,能有效改善病人认知功能,缓解负面情绪,提高生活质量。

