帕金森病患者辅助运动区动态功能连接的静息态功能MRI
杨文蕊,李琰,杨黎,张洪英
帕金森病(Parkinson’s disease,PD)是最常见的慢性神经退行性疾病之一,对患者的健康和生活有严重的负面影响,其发病机制不明,目前认为基底节-丘脑-皮质环路损害是帕金森病患者典型的运动症状和体征的病理基础[1]。以往有研究者利用PET和功能MRI观察PD患者自主运动过程中大脑的功能活动,发现辅助运动区(supplementary motor area,SMA)存在功能障碍[2-3]。
SMA位于额叶内侧皮质,在自我运动的启动和控制中发挥着重要的调控作用[4]。在功能上SMA分为两个亚区:前部(premotor area of SMA,pre-SMA)又称为吻部,主要参与行为变化时的认知活动,如动作切换和运动停止;本部(SMA proper,SMA-pro)主要与运动计划的预测有关[5-8]。SMA作为运动功能网络的关键节点,在人体清醒状态下处于动态变化的过程之中,揭示帕金森病患者的SMA功能网络的动态变化可能对了解帕金森病的发病机制具有重要意义。因此,本研究中利用静息态功能磁共振成像(resting state functional magnetic resonance imaging,rs-fMRI),分析PD患者和健康对照组的pre-SMA和SMA-pro与全脑其余体素功能连接动态变化的差异,以及每个种子点脑网络的差异脑区与临床各量表评分的相关性,旨在探讨帕金森病患者SMA功能障碍的机制。
材料与方法
1.病例资料
将本院收治的62例符合条件的帕金森病患者纳入本研究。纳入标准:①符合英国脑库PD诊断标准;②右利手;③年龄>50岁;④临床资料完整且并能完成MRI检查。排除标准:①神经系统病史(包括脑血管病、癫痫发作、脑外科手术、脑肿瘤、中度至重度头部外伤和脑积水等);②精神病病史;③正在使用或近期内使用过可能影响病人临床评估的相关药物及其它治疗方法者;④有长期酗酒史或其它药物滥用史;⑤有MRI检查禁忌证(如幽闭恐惧症、有起搏器和金属部件植入)。
所有的PD患者在停用抗PD药物至少12 h后方可进行一系列的临床评估和MRI数据采集。由两位经验丰富的神经科医师准确搜集所有受试者的年龄、性别、病史、病程和临床量表等相关资料。PD患者均完成帕金森病统一评定量表-Ⅲ(Unified Parkinson’s Disease Rating Scale part Ⅲ,UPDRS-Ⅲ)、蒙特利尔认知评估量表(Montreal Cognitive Assessment,MoCA)、简易精神状态检查(Mini-mental State Examination,MMSE)、Hoehn-Yahr(H-Y)残疾评定量表等相关量表的分析评估。同时,将52例年龄、性别相匹配的健康志愿者(正常对照组)纳入本研究。本研究得到了苏北人民医院伦理委员会的批准(J-2014066)。
2.检查方法
使用GE Discovery MR750 3.0T磁共振扫描仪和8通道头线圈。受试者佩戴耳塞,取仰卧位,闭眼且保持清醒,在MRI扫描过程中尽量避免思考任何事情。首先行常规头颅MRI检查,以排除重要脑区有梗死灶、脑白质变性以及其它器质性病变。然后采用EPI梯度回波序列进行fMRI数据采集,扫描参数:TR 2000 ms,TE 30 ms,翻转角90°,层厚4.0 mm,层间隔0.0 mm,矩阵64×64,视野240 mm×240 mm。扫描时间8 min,共获得240个时间点的数据。最后采集全脑结构像,采用3D-T1WI序列,扫描参数:TR 8.2 ms,TE 3.2 ms,翻转角12°,层厚1.0 mm,层间隔0 mm,矩阵256×256。对所有受试者的图像进行逐层观察,确保图像质量良好,再进行后续分析。
3.功能像数据处理和分析
使用基于MATLAB 2013a平台的脑功能数据处理软件包RESTplus V1.24 (http://www.restfmri.net/forum/RESTplusV1.24)进行预处理,主要步骤:首先去除前10个时间点的原始数据;接着进行时间层校正、头动校正、分割、空间标准化、空间平滑、线性漂移、回归协变量(脑白质、脑脊液、24个头动参数)及滤波。然后进行数据检查,去除在任何维度上头部运动超过2.5 mm或静息状态下转动超过2.5°的受试者,剔除了10例PD患者和6例志愿者,同时排除图像配准不佳的4例PD患者和3例志愿者,最终共48例PD患者和43例志愿者被纳入本研究。
根据以往的研究结果[10],本研究中感兴趣区(regions of interest,ROI)的位置是以pre-SMA(2、13、55)和SMA-pro的(3、-6、54)的MNI坐标(x、y、z)为中心的6mm3的球体体素。FC动态分析最常用的方法是滑动窗口技术,使用基于MATLAB平台的时间动态分析(Temporal Dynamic Analysis,TDA)工具包进行分析。通过计算ROI与全脑其余体素的Pearson相关系数来评估功能连接程度。并且根据以往的研究结果,以56 s(28×TR)为窗口长度和10 s(5×TR)为步长,将每例患者的整个采集数据划分为41个滑动窗口,计算每个功能连接的标准差,并对每个连接的平均值进行归一化,从而得到每个连接的变异系数值[11-12]。最后得到pre-SMA及SMA-pro与全脑其余体素之间的功能连接动态变化。变异系数描述了静息态时所有窗口连通性上下波动的变化程度,即FC的动态变化被表示为在多个时间窗口内功能连接的变异系数(functional connectivity variable coefficient,FCVC),变异系数/波动性越大代表FC的动态变化程度越大。
4.统计学分析
使用SPSS 20.0软件进行统计学分析。两组之间受检者年龄的比较采用两独立样本t检验;性别构成的比较采用Pearson卡方检验;以P<0.05为差异有统计学意义。将年龄、性别及平均头动参数作为协变量加入分析,组间分析采用双样本t检验,使用高斯随机场方法对结果进行多重比较校正(体素水平:P<0.005;簇水平,P<0.050;连续体素大小≥30个体素),得到FCVC值在两组之间差异有显著性的脑区。
结 果
1.两组被试临床资料的比较
PD组共48例患者,男21例,女27例,平均年龄(62.25±6.28)岁;对照组共43例被试,男24例,女19例,平均年龄(60.42±4.66)岁;两组之间性别和年龄的差异均无统计学意义(χ2= 1.321,P=0.250;t=1.566,P=0.121)。
PD组患者病程为(3.42±2.69)年,UPDRS-Ⅲ评分为24.92±16.94,H-Y残疾评定量表评分为1.93±1.03,MoCA评分为18.02±8.59,MMSE评分为23.75±6.42。
2.两组间FCVC差异脑区分析
PD组和对照组之间pre-SMA和SMA-pro功能连接动态变化有差异的脑区特征见表1~2。相对于正常对照组,帕金森病患者的pre-SMA脑功能网络与右侧颞叶、双侧基底节的FCVC减低,与左侧颞下回的FCVC增高(图1a)。对于SMA-pro的功能脑网络,帕金森病患者表现出与双侧颞中回、右侧枕中回及双侧基底节之间的FCVC减低(图1b),未见明显FCVC增高脑区。
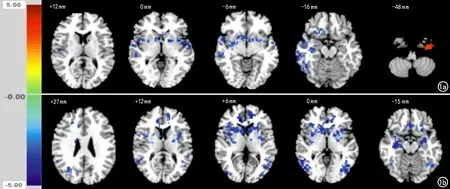
图1 功能连接动态变化组间差异显著脑区图,以彩色显示辅助运动区FCVC与对照组比较有显著差异的脑区,蓝色区域表示PD组较对照组功能连接动态变化减弱的脑区,红色区域表示PD组较对照组功能连接动态变化增强的脑区。a) 以pre-SMA为种子点; b) 以pro-SMA为种子点。

表1 PD组与对照组之间pre-SMA的FCVC差异脑区

表2 PD组与对照组之间pro-SMA的FCVC差异脑区
3.FCVC与临床量表评分的相关性分析
将PD组中与对照组之间功能连接动态变化有组间差异脑区的FCVC值与PD患者的各项临床量表评分进行相关性分析,结果显示PD组中pre-SMA与左侧颞下回的FCVC值与UPDRS-Ⅲ评分呈正相关(r=0.389,P=0.006;图2),而其余差异脑区的FCVC值与患者各项临床量表评分之间无显著相关性(P>0.05)。
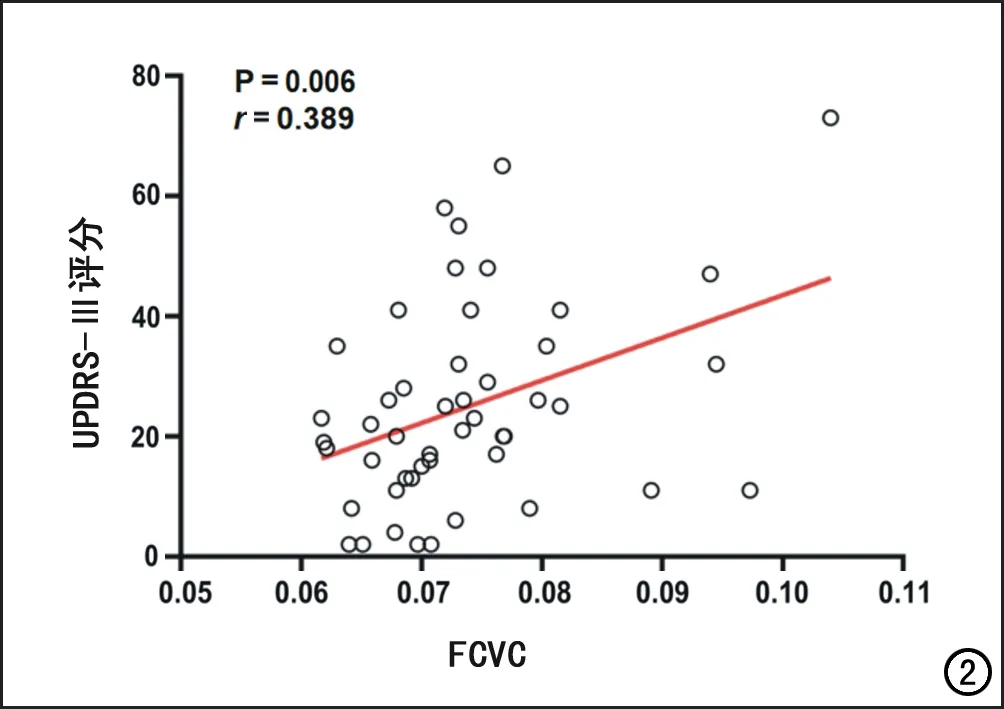
图2 相关性分析散点图,显示PD患者pre-SMA与左侧颞下回的FCVC值与UPDRS-Ⅲ评分呈正相关。
讨 论
SMA是能够有效发起自主运动的关键组成部分,特别是对于内源性运动,与其连接的脑网络时刻处于动态时空变化的过程之中[13]。SMA动态脑网络的变化在PD的发病机制中的作用尚不清楚。本研究中我们分析了PD组和HC组静息状态下SMA各亚区FCVC值的组间差异。本研究结果显示:相对于正常对照组,PD组的pre-SMA脑功能网络表现出与右侧颞叶、双侧豆状核之间的FCVC值减低,而与左侧颞下回的FCVC值增高;而SMA-pro脑功能网络,表现出与双侧颞中回、右侧枕中回及双侧基底节区的FCVC值减低。此外,pre-SMA和左侧颞下回的FCVC值与其UPDRS-Ⅲ得分呈显著正相关。这些结果表明PD患者SMA存在脑功能网络连接异常,尤其是与皮层下锥体外系脑区之间的连接发生了异常改变,提示SMA的功能调节异常,可能反映了其自主运动功能调控障碍,并且pre-SMA功能连接的动态变异性与运动损伤评分存在相关性。我们的研究结果为理解帕金森病的发病机制提供了新的见解,同时为探索SMA作为治疗PD的潜在靶点提供了依据。
SMA的两个前后亚区的功能连接动态变化异常具有共同特征,表现为与双侧基底节区的FCVC值均减低,主要集中在苍白球、壳核及尾状核头部。这与以往关于PD功能网络异常的研究结果基本一致。既往的众多研究中发现苍白球、壳核及尾状核头部与SMA之间FC值减低[14-15]。皮层-纹状体通路在帕金森病的病理生理模型中起着至关重要的作用[16]。壳核中的多巴胺能的耗竭源于黑质致密部多巴胺能神经元的退化[17],这反过来影响固有的基底节加工,最重要的是影响其与皮质区域的相互作用[18]。已有研究表明,PD患者的壳核功能障碍可能导致动作执行困难[19]。此前,在一项神经影像研究中,发现纹状体中多巴胺投射的耗尽对壳核的影响最为严重[20]。我们的研究通过无创性方法验证了帕金森病患者此环路的损害。
本研究中还发现双侧颞叶皮质、顶下小叶以及内侧前额叶皮层与SMA-pro之间的FCVC值减低。这几个脑区是默认模式网络(default-mode networks,DMN)的组成部分,DMN是脑内网络连接体中的核心结构,神经和精神疾病中DMN特别容易受到疾病的影响,其中包括PD[21],DMN的功能改变与认知功能受损、沉思和情绪失调有关[22]。DMN的动态变化似乎与内向型认知障碍有关。此外,DMN的中枢区域后扣带回皮质的动态FC较低,并且与癫痫患者较差的记忆力存在相关性,这表明较高的动态FC在记忆领域是有利的[23]。健康对照组在认知灵活性、持续注意力以及工作记忆领域的良好表现与整个大脑较高的动态FC有关[24]。综上所述,这些结果支持这样的观点,即脑网络活动的一个基本特征——兴奋和抑制的平衡可能在帕金森病中受到干扰,从而导致FC发生动态变化。我们的分析补充了最近帕金森病动态功能连接的研究结果,从动态的角度初步反映了帕金森病患者脑网络功能连接的异常。
本研究存在一些局限性:首先,没有考虑药物的长期效果等因素。虽然本研究中 PD 患者均在停药12h以后进行 fMRI 扫描及临床各项量表评估,但慢性多巴胺能药物对功能连接改变的潜在影响仍无法完全排除。其次,动态连接生物相关性尚未牢固确立。滑动窗口相关的波动可能与FC的变化有关,也可能受随机噪声影响。第三,本研究中未对帕金森病患者进行具体的分型,忽略了PD患者的异质性。所以,未来的研究中我们将搜集更大的样本量,对PD患者进行分型和分组研究,如可将PD患者分为不同的运动亚型(震颤、动作迟缓、僵硬或失去平衡)。
总之,本研究结果显示帕金森患者SMA功能连接动态变化发生异常,并且pre-SMA与左侧颞下回之间功能连接的变异性与患者的运动功能损害之间具有相关性。辅助运动区的动态功能调节障碍为深入了解帕金森病的病理生理机制提供了帮助。

