同型半胱氨酸对妊娠高血压疾病的诊断价值
林晓文 曾思繁 修子涵 张静
(深圳市南山区妇幼保健院检验科,广东 深圳 518052)
妊娠高血压疾病是一组严重威胁母婴生命健康的妊娠并发症,是引起母亲和胎儿死亡的主要原因之一,其发病机制尚未完全清楚,国内外孕妇人群发病率约为10%[1]。其主要包括:妊娠期高血压、子痫前期—子痫、妊娠合并慢性高血压和慢性高血压伴发子痫前期四类疾病[2]。在临床上,利用各种指标对该组疾病进行早诊断、早治疗能够减少不良妊娠结局的危害。同型半胱氨酸(Hcy)是一种含硫氨基酸,是甲硫氨酸的中间代谢产物,是心脑血管疾病发生、发展的独立危险因素。目前,追踪妊娠高血压疾病孕妇孕中期及晚孕期Hcy的变化报道较少,本文旨在探讨中孕期及晚孕期Hcy的变化及与常见妊娠高血压疾病类型的相关性,为妊娠并发症诊断提供参考依据,现报告如下。
1 资料与方法
1.1一般资料 回顾性分析2019年1月至2020年6月在我院分娩的产妇资料,选取75例患妊娠高血压疾病产妇为疾病组,年龄26~45岁,其中妊娠高血压21例、轻度子痫前期17例、重度子痫前期37例;选取同期208例无相关妊娠并发症产妇为对照组,年龄22~41岁。收集两组产检资料,统计分析孕中期(14~20+6周)及晚孕期(34~40+6周)Hcy检测结果。两组排除以下对象:双胎及以上多胎妊娠产妇;HBsAg阳性、梅毒初筛阳性、HIV初筛阳性或其他传染性疾病;地中海贫血或G6PD缺乏;其他母亲异常性疾病,包括:自身免疫病、结石、胆汁淤积、妊娠糖尿病等;长期饮酒(大于2周)或抽烟者。妊娠高血压诊断标准:孕妇在妊娠20周后出现高血压,收缩压≥140 mmHg,或舒张压≥90 mmHg,并于产后12周内恢复正常,尿蛋白为阴性。轻度子痫前期诊断标准:在妊娠高血压表现的基础上伴有尿蛋白/肌酐比值≥0.3、24 h尿蛋白≥0.3 g,或随机尿蛋白(+);或者虽没有蛋白尿伴有以下任一器官受损:肝、肺、心、肾等重要器官,或血液系统、神经系统、消化系统的异常改变,胎盘—胎儿受到累及等。重度子痫前期诊断标准:血压和(或)尿蛋白水平持续升高,或孕妇器官功能受累、出现胎盘—胎儿并发症;子痫前期孕妇出现下述任一表现为重度子痫前期:(1)血压持续升高:收缩压≥160 mmHg和(或)舒张压≥110 mmHg;(2)持续性上腹部疼痛及肝包膜下血肿或肝破裂表现;(3)持续性头痛、视觉障碍或其他中枢神经系统异常表现;(4)低蛋白血症伴腹水、胸水或心包积液;(5)转氨酶水平异常:血丙氨酸转氨酶(ALT)或天冬氨酸转氨酶(AST)水平升高(升高为正常2倍以上);(6)肾功能受损:24 h尿蛋白定量>2.0 g;少尿(24 h尿量<400 mL,或每小时尿量<17 mL),或血肌酐水平>106 μmol/L;(7)血液系统异常:血小板计数呈持续性下降并<100×109/L;微血管内溶血,表现有贫血、乳酸脱氢酶(LDH)水平上升或黄疸;(8)肺水肿;(9)心功能衰竭;(10)胎儿生长受限或羊水过少、胎盘早剥、胎死宫内等。
1.2方法 所有研究对象空腹8~10 h,次日清晨抽取静脉血3~5 mL于无抗凝剂干燥真空采血管内,1 h内以3 000 r/min的转速离心10 min,分离血清后立即检测血清中Hcy。
1.3仪器与试剂 仪器为日立008as生化分析仪。采用循环酶法检测血清Hcy,试剂和定标物均为上海科华生物股份有限公司生产。质控物为伯乐(BIO-RAD)干粉质控品,质控品靶值在说明书允许范围内,批间精密度小于试剂说明书规定允许的10%,试剂、定标物、质控品均在有效期内且按照试剂说明书要求操作。
1.4统计学方法 采用SPSS20.0软件处理数据,正态性检验用Kolmogorov- Smirnov法;非正态分布定量资料用中位数M(P25~P75)表示,两组间比较用法Mann-Whitney U 检验,多组间比较用 Kruskal-Wallis H检验;率的比较用χ2检验;采用二元Logistic回归分析计算OR值及95%置信区间(CI);利用受试者工作特征(ROC)曲线分析Hcy对妊娠高血压疾病的截断值,并计算截断值的特异度、灵敏度、阳性预测值及阴性预测值;以P<0.05为差异有统计学意义。
2 结 果
2.1两组产妇基本资料比较 疾病组年龄、初产率、剖宫产率、收缩压、舒张压、平均动脉压、BMI高于对照组(P<0.05),分娩孕周、新生儿体质量低于对照组(P<0.05)。见表1。

表1 两组产妇基本资料比较 [M(P25~P75),n(%)]
2.2两组孕中、晚期Hcy测定结果比较 经Kolmogorov- Smirnov检验,两组Hcy结果均为非正态性分布,故两组Hcy以中位数M(P25~P75)表示,两组中、晚孕期Hcy经Mann-Whitney U 检验,差异有统计学意义(P<0.05),见表2。疾病组不同类型疾病产妇间Hcy差异无统计学意义(P>0.05)。见表2。

表2 两组产妇孕中、晚期Hcy测定结果比较[M(P25~P75)]
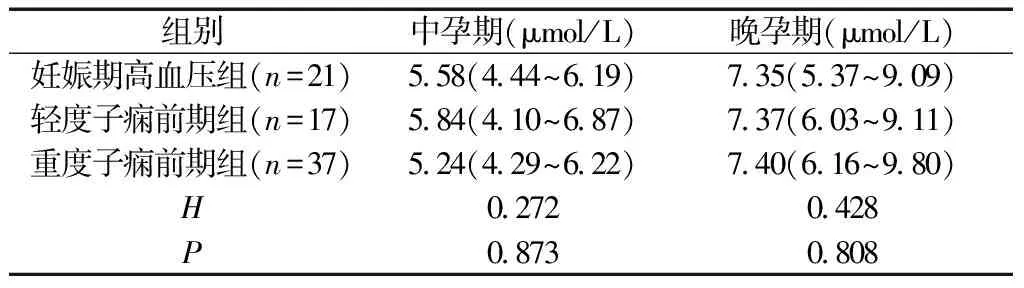
表3 疾病组不同类型间Hcy检测结果比较[M(P25~P75)]
2.3孕中期及晚孕期Hcy对妊娠高血压疾病诊断分析 经二元Logistic回归分析,Hcy是妊娠高血压疾病的危险因素。孕中期Hcy OR为1.127,95%CI为1.004~1.265;ROC曲线下面积(AUC)为0.610,95%CI为0.535~0.685(见图1);最大尤登指数(YI)为0.237时,临界值为3.97 μmol/L,灵敏度为80%,特异度为44%,阳性预测值为34%,阴性预测值为85%。晚孕期Hcy OR为1.357,95%CI为1.211~1.521;AUC为0.714,95%CI为0.643~0.786(见图2);最大YI为0.371时,临界值为6.89 μmol/L,灵敏度为64%,特异度为73%,阳性预测值为46%,阴性预测值为85%。
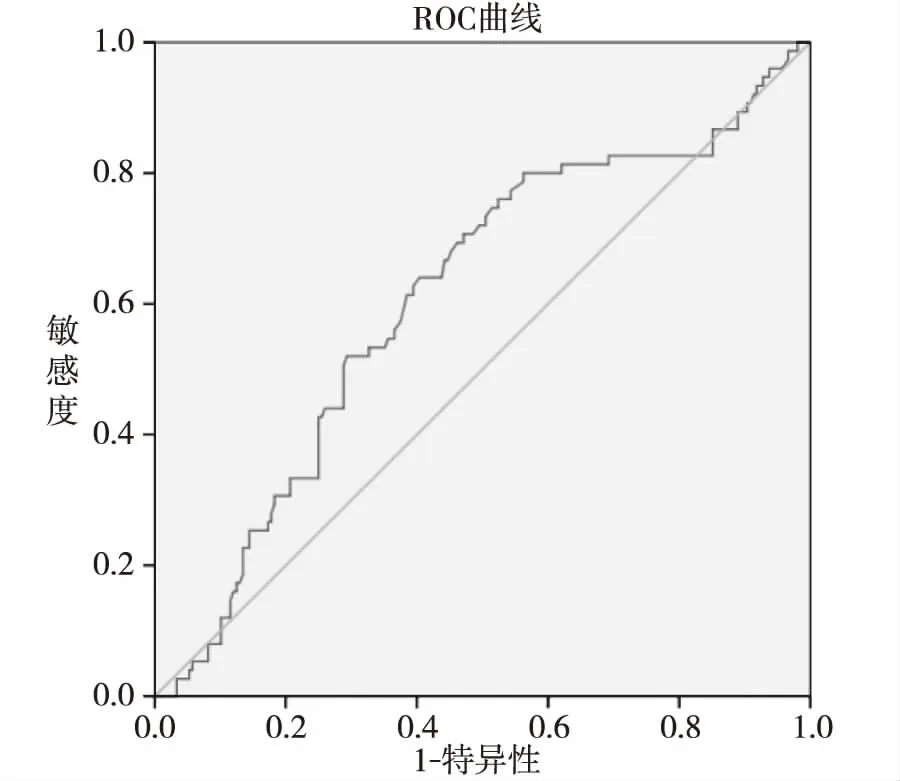
图1 孕中期Hcy诊断妊娠高血压疾病ROC曲线
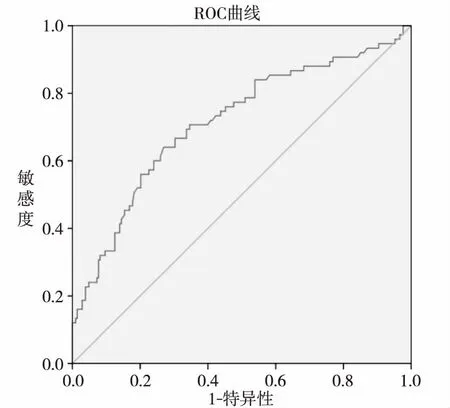
图2 晚孕期Hcy诊断妊娠高血压疾病ROC曲线
3 讨 论
妊娠高血压疾病尤其子痫前期—子痫是导致孕产妇及围生儿病死率升高的主要原因之一[3]。妊娠期高血压疾病的发病原因和机制比较复杂,存在多因素、多机制、多通路的综合征性质。做好早预防、早诊断和早处理,是诊治妊娠期高血压疾病的重要临床措施,同时也是产科学重要的课题。
Hcy最先由DeVgneaud 于1932年从患者膀胱结石中发现,是一种不参与蛋白质合成的血管损伤性含硫氨基酸,其在血浆中主要以结合型、还原型和游离型三种形式存在。其主要通过再次甲基化途径或转硫途径两种通路代谢[4-5]。据报道[6],妊娠早期血清中Hcy水平升高是发生重度子痫前期的独立危险因素,对重度子痫前期的发生有一定的预测作用。妊娠期血清Hcy水平低于孕前,这有助于维持母体血管内皮细胞的完整性及冠状动脉的弹性,能够更好地调节母体血管对妊娠的适应,减少相关的妊娠并发症[7]。本研究结果显示,高龄、初产妇、BMI增高是患妊娠高血压疾病的危险因素;疾病组分娩孕周低于对照组(P<0.05),可能的原因是妊娠高血压能够引起胎儿生长受限、胎儿窘迫、胎盘浅着床进而引发胎儿早产,另外一个原因可能是部分患妊娠高血压疾病孕妇为了降低继续妊娠对胎儿和母亲的危害而提前选择人工分娩,这也是疾病组剖宫产率高的原因;疾病组新生儿体质量低于对照组(P<0.05),可能与胎盘功能受损,胎盘酶活性下降,子宫和胎盘血液灌注量减少,胎儿宫内缺血、缺氧、营养供应不良导致宫内发育迟缓有关[8]。
本研究结果显示,疾病组孕中期及晚孕期Hcy变化情况与对照组类似,都呈现晚孕期高于孕中期的情况。疾病组孕中期及晚孕期Hcy中位值均高于对照组(P<0.05),提示Hcy在妊娠高血压疾病发生发展中可能起到一定作用。Hcy在妊娠高血压疾病中的发病机制尚未完全清楚,可能与以下因素有关[9-11]:Hcy在孕妇体内聚积,大部分可转化成同型半胱氨酸化合物,同时在此过程不断释放过氧化物和氧自由基,导致血管内皮细胞受损和痉挛,进而引起孕妇血压升高;过多Hcy聚积,能够干扰体内NO通路信号的传导,导致细胞一氧化氮代谢产物的释放降低,进而减少血小板对血栓形成的抑制作用,使其易于聚集在血管内壁形成血栓;Hcy升高可影响体内多数物质代谢的甲基化过程、引起血管平滑肌细胞增殖、促进血管壁的低密度脂蛋白蓄积,从而导致血管的病变;Hcy在体内聚积可激活细胞内钙离子,促进细胞调亡和慢性炎症的发生,从而引起内皮细胞受损、细胞外基质重塑。本研究结果表明,孕中期及晚孕期疾病组不同类型间Hcy差异无统计学意义(P>0.05),提示单指标Hcy作为妊娠高血压疾病严重程度的提示意义不大,与马善朵等[12]研究结果有所差异,可能原因与入组例数、个体特征、检验系统、检验时间等差异有关。Hcy升高是妊娠高血压疾病的危险因素。在孕20周前,检测血清Hcy对妊娠高血压疾病有一定的预测价值,临界值为3.97 μmol/L时灵敏度为80%,但特异度较低为44%;妊娠晚期Hcy诊断价值较妊娠中期大,临界值为6.89 μmol/L时灵敏度为64%,特异度为73%。
综上所述,妊娠期血清Hcy升高可能是妊娠高血压疾病的危险因素之一。单独使用Hcy作为妊娠高血压疾病预测及诊断指标有一定的价值,但无法很好区分妊娠高血压疾病的严重程度,在临床使用中应联合多项指标综合判断。本研究存在一定的局限性,本研究属于回顾性研究,难免存在选择性偏倚;由于研究条件限制,未进一步研究Hcy在区分早发型和晚发型子痫前期的应用价值,这些有待进一步的研究。

