3D打印假体与单纯钉棒系统用于全骶骨切除重建的有限元分析比较
张亚 马晓孟 孙允龙 李锋
全骶骨切除术是根治高位骶骨肿瘤或骶骨恶性肿瘤的重要手段,骶骨全切造成脊柱—骨盆完全分离,Galveston及其改良技术的出现使腰椎—骨盆的连续性得以重建,但仍然充满挑战性[1-2]。研究表明,16.1%~25%的全骶骨切除术患者发生内固定失败[3-5],单纯钉棒固定存在着载荷完全由后路钉棒系统转移,无法维持结构平衡的缺陷。3D打印假体为腰椎—骨盆重建方式带来了新的可能,假体能够个性化定制,完美匹配骨缺损,一次性重建腰椎前柱和骨盆后环,降低操作难度。假体—骨界面的类骨小梁多孔结构也有助于促进骨长入,提高假体的稳定性。由于骶骨肿瘤发病率低,3D打印假体在全骶骨切除术中的临床应用案例非常少[6-9],且多为个案报道,缺乏长期随访结果和生物力学分析,短期内无法为医生提供可靠的临床预后信息。本研究拟借助有限元分析方法,对骶骨全切后单侧双棒双髂骨钉重建方式与联合应用3D打印假体的两种重建方式进行评估,比较不同重建方式的生物力学性能,探索3D打印假体重建腰椎—骨盆稳定性的可行性。
1 材料与方法
1.1 模型设计
选取45岁成年女性的CT数据,经Mimics 20.0(比利时Materialise公司)软件处理后用于模型重建,保留L3、L4、L5椎体,L3/4、L4/5椎间盘(纤维环和髓核分别重建)及截骨后的双侧髋骨。使用3-Matic 11.0(比利时Materialise公司)软件设计三种腰椎-骨盆重建模型。模型1使用单侧双髂骨钉双棒重建;模型2使用单侧双髂骨钉双棒+3D打印假体重建,其中髂骨钉穿过假体两翼,使用松质骨螺钉将假体与L5椎体及两侧髂骨连接;模型3也为单侧双髂骨钉双棒+3D打印假体重建,但髂骨钉不穿过假体。腰椎椎弓根钉、松质骨螺钉及连接棒直径均为6.5 mm,髂骨钉直径7.5 mm,内固定钉棒及假体均为钛合金(Ti6Al4V)材料。将各模型部件保存为STL点云格式备用。
1.2 有限元模型的创建
使用Geomagic Studio 2014(美国Geomagic公司)软件将STL点云格式的模型部件逆向转化为曲面片文件,保存为IGES格式。使用SolidWorks 2020(法国Dassault公司)软件将IGES格式文件转化为STEP格式的实体文件(见图1A),导入Abaqus CAE(法国Dassault公司)有限元分析软件进一步处理。
1.3 材料属性赋值
模型各部分材料属性根据已有文献报道设定(见表1)。其中假体为3D打印钛合金(Ti6Al4V)多孔结构,孔隙率为70%~80%,孔径为600~800μm,与已获批上市的3D打印的钛合金内植物产品类似(孔隙率80%,孔径800μm),故参考相关公开的文献数据设定假体材料属性[10]。
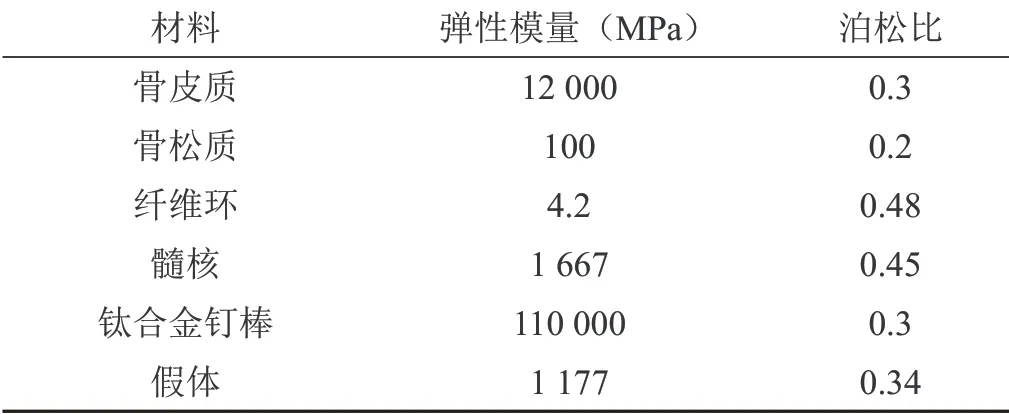
表1 各模型部件材料属性
1.4 约束条件与载荷
内固定钉棒与骨骼和假体、椎体与椎间盘及纤维环与髓核间设定为绑定连接,忽略微动。假体两翼与髂骨截骨面之间定义为表面—表面接触,摩擦系数为0.3。限制双侧髋臼在三维坐标系上任意方向的移动,模拟双足站立姿势。在L3椎体上终板施加960 N的垂直载荷,模拟上半身的重力(见图1B)。
1.5 网格划分、装配、分析步与作业
使用四节点线性四面体单元(C3D4)为各部件划分网格并装配模型(见图1C),网格单元及节点数量如下(见表2),创建分析步并提交作业,应力分布情况以冯米斯应力云图展示,位移情况以位移云图展示。

图1 A.模型曲面实体;B.约束条件与载荷;C.网格划分
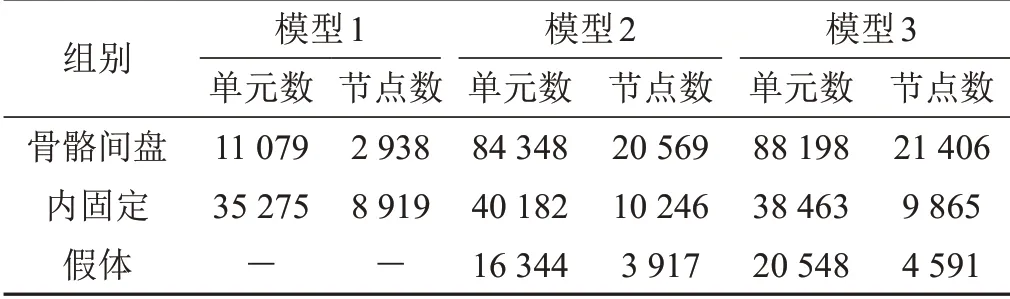
表2 各部件单元数及节点数
1.6 观察指标
(1)L5下沉距离:选取各模型L5下终板前缘10个点,查询其在垂直轴上的未缩放位移,取平均值作为L5下沉距离。
(2)髂骨钉平均最大应力:与L3椎弓根钉相连的两颗髂骨钉记为上位髂骨钉,与L4和L5椎弓根钉相连的两颗髂骨钉记为下位髂骨钉。在对称的两颗髂骨钉上选择应力集中区域最大应力的5个点,取平均值作为该髂骨钉平均最大应力。
(3)椎弓根钉平均最大应力:包括L3椎弓根钉、L4椎弓根钉和L5椎弓根钉。在对称的两颗椎弓根钉上选择应力集中区域最大应力的5个点,取平均值作为该椎弓根钉平均最大应力。
(4)锁定钉平均最大应力:在模型2与模型3中将连接假体和髂骨的松质骨螺钉记为锁定钉。选取锁定钉上应力集中区域最大应力的5个点,取平均值作为锁定钉平均最大应力。
(5)连接棒平均最大应力:与L3椎弓根钉相连的两根连接棒记为外侧连接棒,与L4和L5椎弓根钉相连的两根连接棒记为内侧连接棒。在对称的两根连接棒上选择应力集中区域最大应力的5个点,取平均值作为该连接棒平均最大应力。
比较三个模型L5下沉距离,髂骨钉、椎弓根钉和连接棒平均最大应力差异,同一模型内,对比不同位置的髂骨钉、椎弓根钉和连接棒平均最大应力情况。模型2和模型3对比锁定钉平均最大应力情况。
1.7 统计学方法
采用SPSS 20.0软件对数据进行统计学分析。计量资料采用均数±标准差的方式表示。使用单因素方差分析对比三组数据差异,组间钉棒应力及L5下沉距离的比较为三组样本数据中任意两组间比较为多重比较应采用q检验,组内不同钉棒应力的比较为两独立样本数据的比较应采用独立样本t检验。P<0.05为差异具有统计学意义。采用GraphPad Prism 7.0软件绘制图表。
2 结果
2.1 作业运行情况
各模型均成功计算出结果,整体应力分布如图2所示,钉棒为应力集中区,钉棒与假体均产生一定的弹性形变。
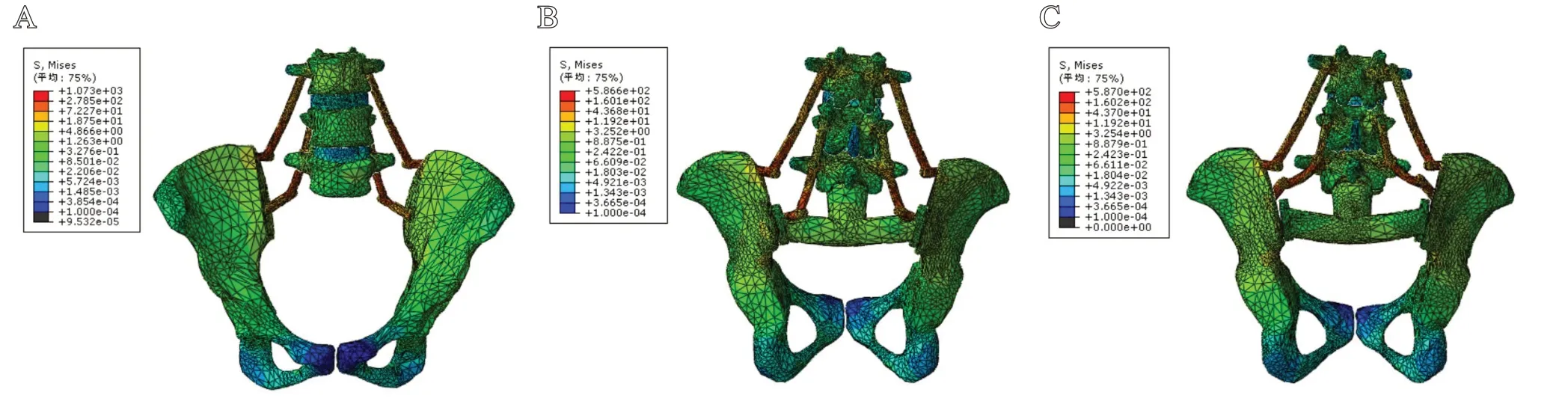
图2 模型应力分布云图:A.模型1;B.模型2;C.模型3
2.2 L 5椎体下沉情况
各模型L5椎体均发生下沉(见图3),模型1下沉距离为(1.0±0.1)mm,模型2下沉距离为(0.5±0.1)mm,模型3下沉距离为(0.5±0.0)mm。三组模型L5下沉距离比较,差异均有统计学意义(P<0.05)(见图4)。

图3 模型位移云图:A.模型1;B.模型2;C.模型3
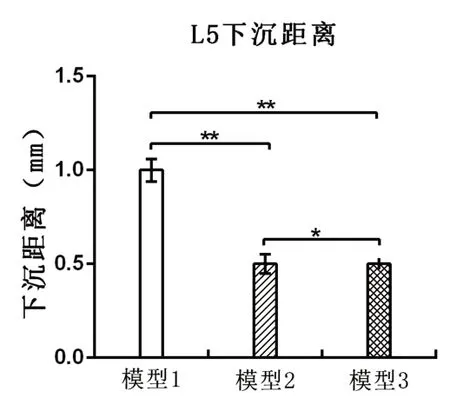
图4 各模型L5下沉距离比较
2.3 钉棒系统平均最大应力情况
各模型钉棒平均最大应力值及应力分布如表3、图5所示。模型1所有髂骨钉、连接棒、L3和L5椎弓根钉平均最大应力均显著大于模型2与模型3(P<0.01);L4椎弓根钉平均最大应力显著小于模型3(P<0.01),但与模型2比较,差异无统计学意义(P>0.05);模型2上位髂骨钉和L3椎弓根钉平均最大应力显著大于模型3(P<0.01),L4和L5椎弓根钉、锁定钉及内侧连接棒平均最大应力显著小于模型3(P<0.05),下位髂骨钉和外侧连接棒平均最大应力与模型3比较,差异无统计学意义(P>0.05),见图6。
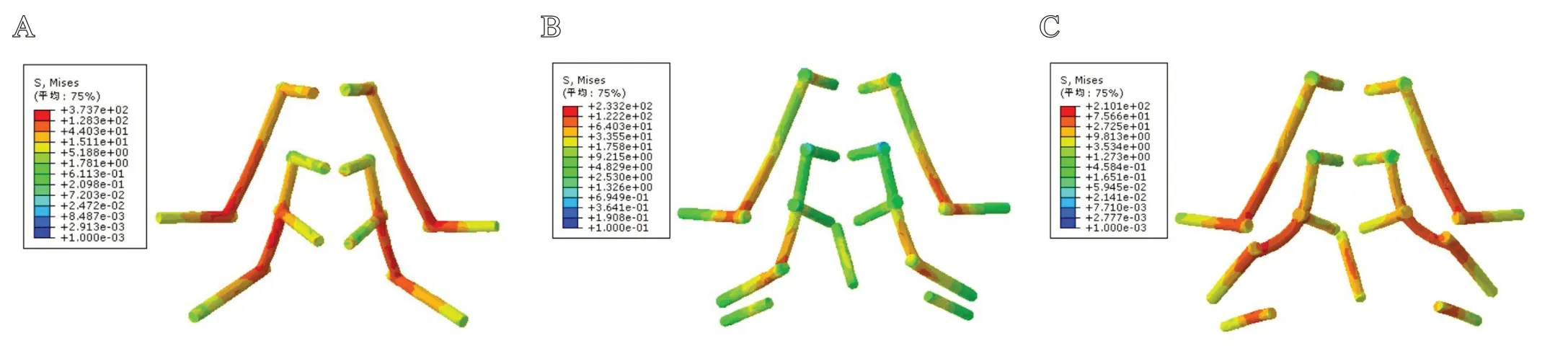
图5 内固定钉棒应力分布云图:A.模型1;B.模型2;C.模型3
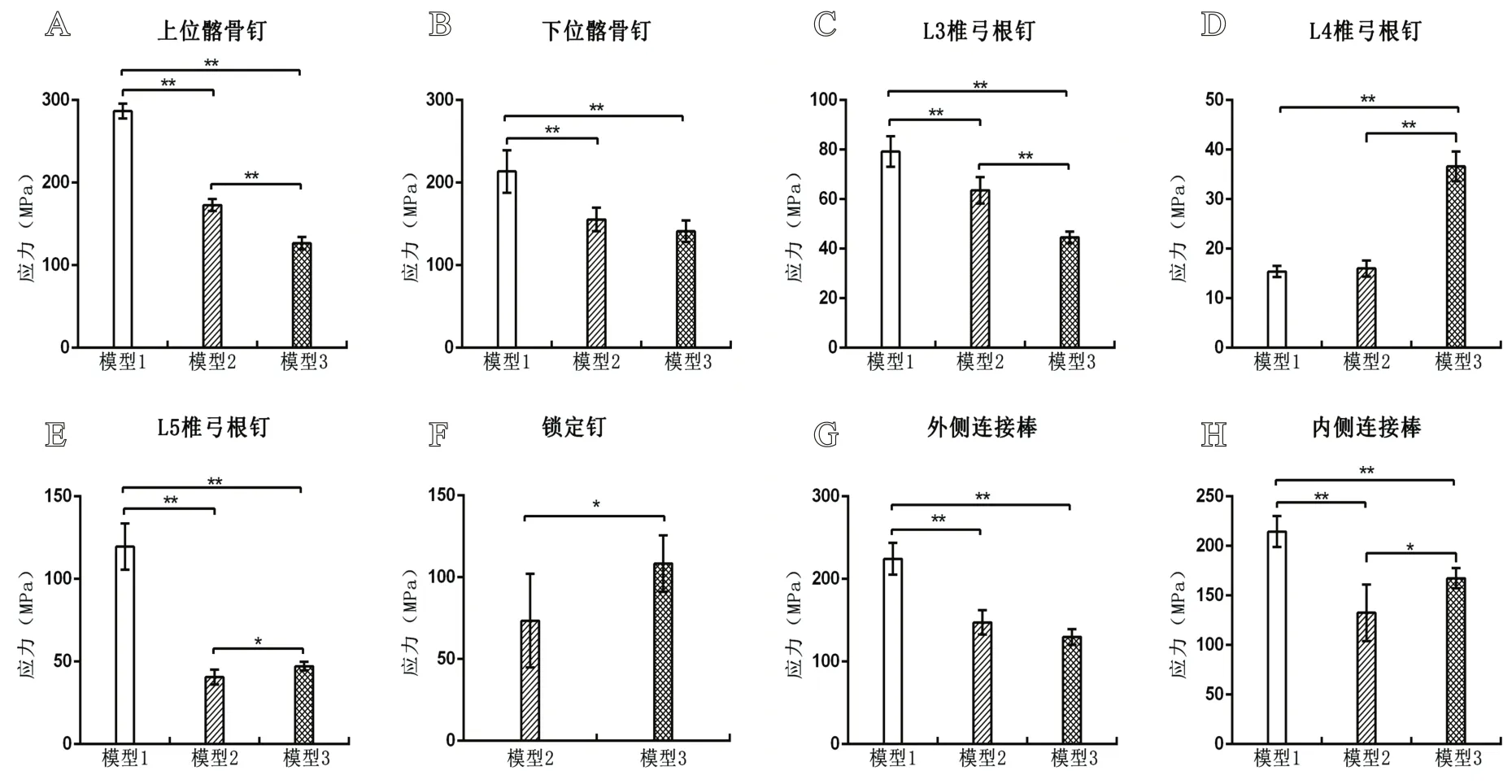
图6 三组模型钉棒系统平均最大应力对比:A.上位髂骨钉;B.下位髂骨钉;C.L3椎弓根钉;D.L 4椎弓根钉;E.L 5椎弓根钉;F.锁定钉;G.外侧连接棒;H.内侧连接棒
表3 各模型内固定钉棒平均最大应力(±s,MPa)
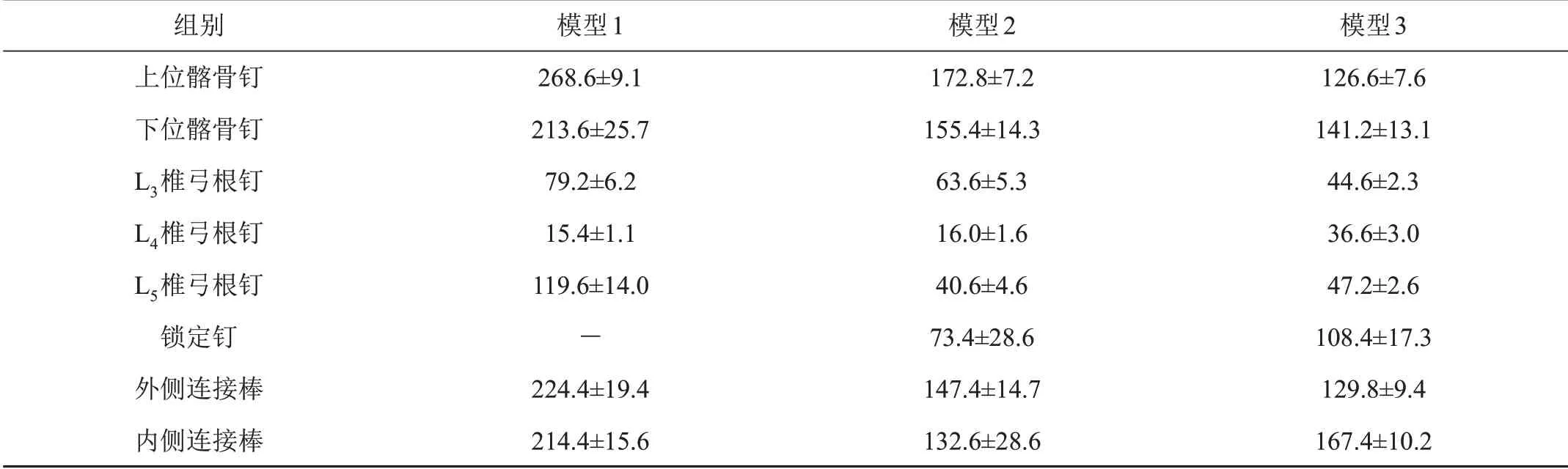
表3 各模型内固定钉棒平均最大应力(±s,MPa)
组别上位髂骨钉下位髂骨钉L3椎弓根钉L4椎弓根钉L5椎弓根钉锁定钉外侧连接棒内侧连接棒模型1 268.6±9.1 213.6±25.7 79.2±6.2 15.4±1.1 119.6±14.0-224.4±19.4 214.4±15.6模型2 172.8±7.2 155.4±14.3 63.6±5.3 16.0±1.6 40.6±4.6 73.4±28.6 147.4±14.7 132.6±28.6模型3 126.6±7.6 141.2±13.1 44.6±2.3 36.6±3.0 47.2±2.6 108.4±17.3 129.8±9.4 167.4±10.2
在模型1和模型2中,上位髂骨钉平均最大应力均显著大于下位髂骨钉(P<0.05),模型3中髂骨钉平均最大应力无显著差异(P>0.05)。在模型3中内侧连接棒平均最大应力显著大于外侧连接棒(P<0.01),在模型1和模型2中,内、外侧连接棒平均最大应力无明显差异(P>0.05)。各模型中L4椎弓根钉平均最大应力均显著小于L3和L5椎弓根钉(P<0.05);模型1与模型2中L5椎弓根钉平均最大应力与L3椎弓根钉差异显著(P<0.05);模型3中L5椎弓根钉平均最大应力与L3椎弓根钉比较,差异无统计学意义(P>0.05),见图7。
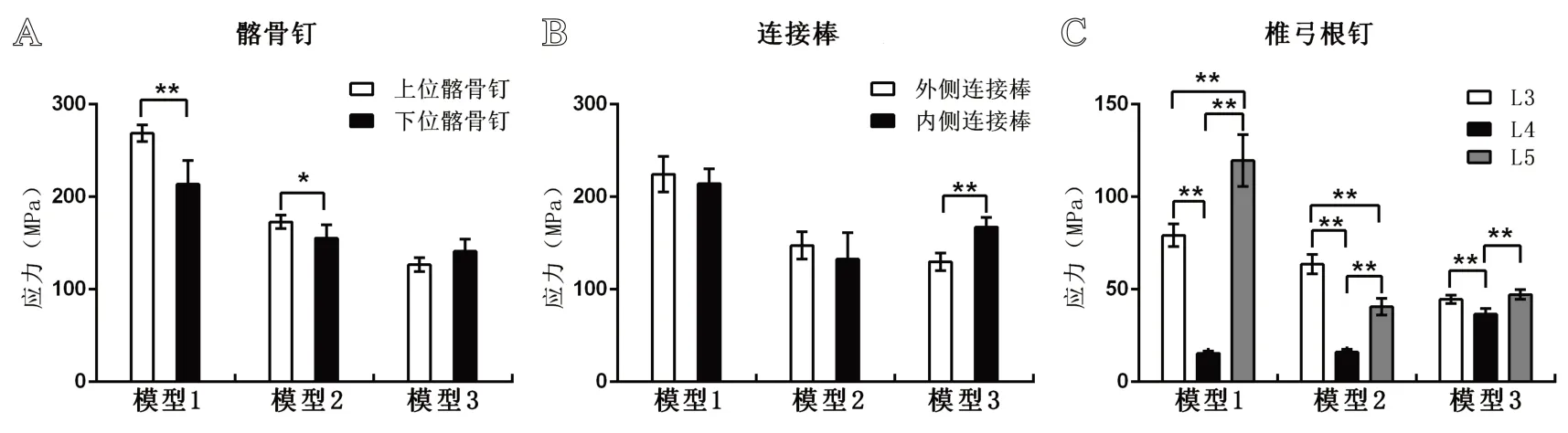
图7 各模型内固定钉棒平均最大应力组内对比:A.髂骨钉;B.连接棒;C.椎弓根钉
3 讨论
3.1 螺钉的应力及分布
螺钉的锚定作用是内固定系统保持稳定的基础,数据取样分析结果显示螺钉应力分布表现出以下特点:第一,模型1的螺钉平均最大应力普遍显著高于模型2和模型3;第二,不同部位的髂骨钉和椎弓根钉应力分布显著不均匀,但使用假体重建的模型2和模型3螺钉应力差异更小;第三,髂骨钉应力普遍高于椎弓根钉;第四,髂骨钉是否穿过假体会对螺钉应力分布造成较大影响。有关钉棒的力学研究证明了腰椎前柱重建对于增加屈伸方向刚度具有重要意义[1],前柱重建使腰椎的轴向应力沿正常路径向骨盆传导,降低了后方钉棒的负荷,减少了钉棒断裂的可能性。本研究中,模型1的螺钉应力普遍偏大,证明了单纯钉棒重建会集中较大负荷。虽然模型1提取到的节点最大应力值为330 MPa,尚未达到钛合金的屈服强度(860 MPa),但活动时腰椎应力峰值和屈曲范围明显增加,高于本研究中设定的载荷情况,对螺钉的强度冗余提出了挑战。
模型1和模型2的上位髂骨钉平均最大应力值明显大于下位髂骨钉,L4椎弓根钉平均最大应力值显著小于L3和L5椎弓根钉,上位髂骨钉和两端椎弓根钉似乎表现出更大的应力分布。由于载荷直接作用在L3上终板,钛合金钉棒的杨氏模量又远远高于椎间盘,因此应力先沿着钉棒传导,产生一定的弹性形变之后再通过椎间盘向下传导,这可能是上位髂骨钉应力更大的原因。在本研究模型中并未引入连接块,推测如果加入连接块将内外侧钉棒连为一体也许会使螺钉应力分布更加均匀。考虑到髂骨翼部分骨质薄弱,上位髂骨钉松动的概率会高于下位髂骨钉,因此在条件允许的情况下髂骨钉应尽量沿着低位骨盆力线传导的方向置入。假体安放后髂骨钉置钉空间受限,如何在满足重建要求的前提下减少假体体积,为髂骨钉腾出空间是值得思考的问题。连接棒两端的螺钉是力学作用的支点,因此处于中间位置的L4椎弓根钉表现出较低的应力分布。与模型1类似的单纯钉棒重建后内固定失败的案例已经被报道[4-5],模型2中3D打印假体可以在不改变应力分布趋势的情况下使螺钉平均最大应力明显降低,有利于减少内固定失败的可能。
模型2与模型3的螺钉应力分布差异明显,表现为模型2的上位髂骨钉和L3椎弓根钉平均最大应力显著高于模型3,下位髂骨钉平均最大应力无显著差异,L4、L5椎弓根钉和锁定钉平均最大应力显著小于模型3。设计上模型2将钉棒与假体连为一体,相互制约,分散压力,降低因局部压力过大导致内固定失败的概率。模型3在未显著降低下位髂骨钉平均最大应力情况下,明显增加了L4、L5和锁定钉的平均最大应力。从云图中可以看出,模型3的假体在施加应力后发生明显形变,两翼翘起,与髂骨接触面形成夹角,而模型2由于髂骨钉的制约仅表现为假体横行部位的形变,这种差异可能导致了模型3椎弓根钉受到更大的剪切力,锁定钉受假体变形牵拉影响应力也随之增大。模型2下位髂骨钉与假体接触,其平均最大应力大于模型3,但差异无统计学意义。从应力分布来看,钉棒连接处及锁定钉与假体接触部位是高应力集中区。
McCord等[11]提出了腰骶支点的重要性,腰骶支点定义为最后一节腰椎与骶骨之间的骨韧带中点,指出髂内固定延伸到腰骶支点前是最有效的固定形式。髂骨钉增加了螺钉向前方的延伸距离,可以更好地对抗腰骶交界处的拉拔力和弯曲力矩。模型1与模型2的下位髂骨钉处于最佳置钉位置,据报道通过该路径的钉道长度可达100 mm[12]。模型3因为下位髂骨钉上移,置钉空间减小,理论置钉长度小于模型1和模型2,因为本研究中螺钉简化的原因,是否对内固定强度产生影响尚无法评估。
3.2 连接棒的应力及分布
模型1连接棒的平均最大应力明显超过模型2和模型3,说明使用假体进行前柱重建创造了另一个机械传导路径,连接棒的应力被降低,有助于降低连接棒断裂的概率。连接棒的应力分布表现出高度一致性,呈现出沿矢状位分布的特点,即连接棒的正面和背面应力较大,高应力区集中在棒的下部靠近钉棒连接处及连接棒弯曲角度最大处的凸侧,这与临床病例中观察到的棒下部断裂位置相一致[5]。Kawahara等[13]采用改进的四棒Galveston重建方法,使用有限元方法模拟了960 N的垂直载荷,同样发现腰椎-骨盆段连接棒存在过大的应力。模型3内侧连接棒平均最大应力高于外侧连接棒且高于模型2,推测是因为髂骨钉置钉位置高于假体,连接棒需要更大的弯曲角度,因而导致应力增加。
3.3 L 5椎体的下沉情况及骨盆稳定性
各模型相比,L5下沉距离有显著差异,但数值太小,且小于其他有限元分析及生物力学研究结果[14],因此并不能明确其临床意义。这可能与髂骨网格划分时骨皮质区域过大有关,相关研究认为影响骨表面应力分布最重要的因素是骨皮质的杨氏模量,其次是骨皮质厚度[15]。由于髂骨截骨,髂骨钉主要经行骨松质,过大的骨皮质网格范围增加了内固定额外的稳定性,因此三组模型都未表现出较大的腰椎位移。
3.4 本研究的局限性
材料性质、解剖结构、边界条件等诸多因素都会影响有限元模型预测结果。本研究中螺钉被简化为圆柱体而非螺纹,忽略了肌肉、韧带对腰椎和骨盆的作用力,将多数部件定义为绑定连接,忽略微动,椎间盘的杨氏模量赋值也存在争议等,这些都对运算结果产生影响。此外,假体弹性形变的幅度超出预期,假体杨氏模量的设定可能偏小,影响了模型2与模型3的运算结果。但在本研究中一致的设定条件下,横向比较三种重建方式的生物力学性能差异,仍具有一定的评估价值,可以为全骶骨切除后腰椎-骨盆重建方案提供新思路。
综上,使用3D打印假体重建全骶骨切除后腰椎-骨盆稳定性可以减少内固定系统平均最大应力,降低钉棒断裂的风险,是一种值得推广的重建技术,但假体与钉棒的组合方式仍需继续探索。

