股骨近端髓内钉内固定术和人工全髋关节置换治疗老年股骨转子间骨折患者的效果对比
李燕军,张国亮
(1.范县中医院骨科,河南 濮阳 457500;2.濮阳市油田总医院骨二科,河南 濮阳 457000)
股骨转子间骨折是临床常见骨折,常见于老年群体,其发病率占髋关节骨折的45% ~80%,占全身骨折的3.0%左右[1-2]。既往保守治疗时间长、恢复慢、生存质量差,且患者长期卧床容易出现肺部感染、深静脉血栓等并发症[3]。因此,外科手术成为治疗老年股骨转子间骨折的主要研究方向,外科手术治疗后患者术后恢复快,无需长期卧床,可促进患者更好更快恢复。目前股骨转子间骨折手术治疗方案分为内固定术及髋关节置换术,股骨近端髓内钉内固定术(proximal femoral nail antirotation,PFNA)是一种微创植入术,具有创伤小、出血量少、并发症少等优势,可在最大程度上减少骨量丢失,符合生物力学设计,可提高骨折端固定效果[4]。近年来,随着人工全髋关节置换术用于临床,患者术后可尽快下床活动,利于患者关节功能恢复。目前,已有研究证实两种手术对老年性股骨转子间骨折患者的治疗效果,但何种手术效果更好,临床报道少。鉴于此,本研究比较PFNA和人工全髋关节置换术治疗效果,旨在为手术治疗老年性股骨转子间骨折提供参考。
1 资料与方法
1.1 临床资料本研究为回顾性队列研究。选取2019年1月至2021年6月范县中医院收治的85例老年股骨转子间骨折患者,按手术方法分为两组。PFNA组40例,男23例,女17例;年龄60~82(69.78±3.51)岁;致伤原因高处坠落伤20例,交通意外伤16例,摔伤4例;骨折AO分型A型25例,B型15例。全髋关节置换组45例,男25例,女20例;年龄60~82(70.14±3.48)岁;致伤原因高处坠落伤22例,交通意外伤15例,摔伤8例;骨折AO分型A型28例,B型17例。两组患者一般资料有同质性(P>0.05),可对比。本研究经范县中医院医学伦理委员会审核通过。
1.2 选取标准(1)纳入标准:①确诊为股骨转子间骨折[5];②无骨肿瘤、骨结核等病理性骨性疾病;③无创伤性骨折史;④年龄≥60岁;⑤患者对研究知情,并签署知情同意书。(2)排除标准:①伴血管损伤、脊髓损伤;②患有心、肝、肾等器官疾病;③伴恶性肿瘤、出血倾向、凝血异常;④全身活动性感染、手术切口部位皮肤破溃感染;⑤有手术禁忌证;⑥研究期间主动退出。
1.3 治疗方法两组患者均在术前进行常规超声、CT检查,有效控制血糖、血压变化。为了减少研究结果的变异性,两组患者均由同一组经验丰富、技术娴熟的手术医生操作,并进行相同的康复锻炼。(1)PFNA组。患者取健侧卧位,全麻,患肢固定在牵引床架上,患肢内收外展15°,内外旋转,逐渐伸直患肢,纠正颈干角。患肢复位满意后,于大粗隆顶端上5~10 cm做外侧切口3~5 cm,以大粗隆顶点做进针点,置入1枚导针位于髓腔。C型臂X线机下扩髓,冲洗髓腔,选择合适直径、长度的髓内钉轻微旋入股骨近端,拔出导针。应用侧方瞄准器调整髓内钉插入深度、角度,主钉尖端处于股骨头软骨下5~7 mm,尖端距<25 mm,明确远端锁定螺钉,旋入尾帽。术后常规留置引流管,止血、抗感染等。(2)全髋关节置换组。人工全髋关节置换术:患者麻醉后,采用改良Gibson入路或Moore入路,逐层切开皮下组织,充分暴露大转子、股骨颈等部位、在小转子上1.5 cm部位,前倾5°~10°截断股骨颈,将骨折线与截骨面间的股骨颈、股骨头取出,向上外侧牵出股骨近端。扩髓,连接骨折端,用骨水泥、钢丝捆扎骨折块并固定,股骨髓腔扩髓,前倾15°,准确置入骨水泥型股骨假体柄。术后复位,检查关节活动度,置入引流管。术后穿防旋鞋,肢体锻炼。两组患者出院后定期到院复查,连续复查3个月。
1.4 观察指标(1)手术参数指标:包括手术时间、出血量、透视次数、下地时间及住院时间。(2)髋关节恢复优良率:患者术后3个月到院复查时,采用髋关节Harris评分[6]评价。优为Harris评分90~100分;良为评分在80~89分;可为70~79分;差为评分<70分。(3)术后并发症发生情况:包括患者术后皮下气肿、切口感染、压力性损伤、深静脉血栓等。(4)手术前后生活质量:采用健康简易生活量表(the MOSitem short from health survey,SF-36)[7]评估。于术前发放量表及术后3个月到院复查发放量表,由患者自主回答,医护人员代为填写,主要是对患者生理职能、生理功能、总体健康、活力4项标准进行评估,每项标准计100分,评分越高,生活质量越好。
1.5 统计学方法采用SPSS 23.0统计软件处理数据。符合正态分布的计量资料以均数±标准差(±s)表示,组内比较采取配对样本t检验,组间比较采用独立样本t检验;计数资料以频数和百分数(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组手术参数指标两组手术时长比较,差异无统计学意义(P>0.05);全髋关节置换组术中出血量高于PFNA组,透视次数低于PFNA组,平均住院时长、患肢负重时间、下地时间、切口长度均短于PFNA组,差异有统计学意义(P<0.05)。见表1。
表1 两组手术参数指标比较(±s)
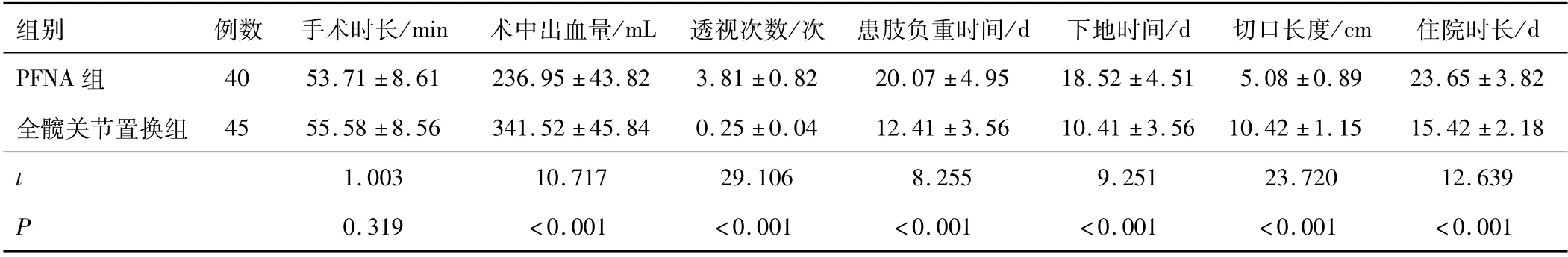
表1 两组手术参数指标比较(±s)
注:PFNA为股骨近端髓内钉内固定术。
组别例数手术时长/min 术中出血量/mL 透视次数/次 患肢负重时间/d 下地时间/d 切口长度/cm住院时长/d PFNA组40 53.71±8.61 236.95±43.82 3.81±0.82 20.07±4.95 18.52±4.51 5.08±0.89 23.65±3.82全髋关节置换组45 55.58±8.56 341.52±45.84 0.25±0.04 12.41±3.56 10.41±3.56 10.42±1.15 15.42±2.18 t 1.003 10.717 29.106 8.255 9.251 23.720 12.639 P 0.319<0.001<0.001<0.001<0.001<0.001<0.0 01
2.2 两组髋关节恢复优良率髋关节置换组术后3个月关节恢复优良率高于PFNA组,差异有统计学意义(P<0.05)。见表2。
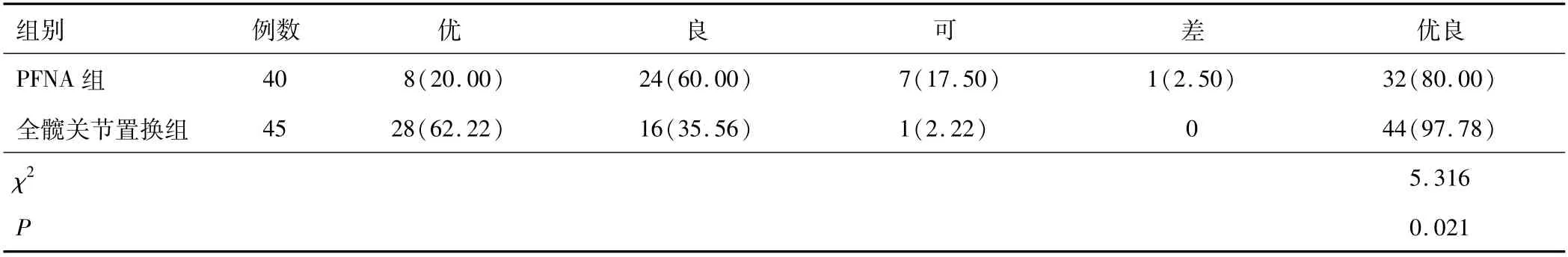
表2 两组髋关节恢复优良率比较[n(%)]
2.3 两组术前、术后3个月关节功能评分两组术前Harris评分比较,差异无统计学意义(P>0.05);两组术后3个月Harris评分高于术前,且与PFNA组比较,全髋关节置换组评分增加,差异有统计学意义(P<0.05)。见表3。
表3 两组术前、术后3个月关节功能评分比较(±s,分)
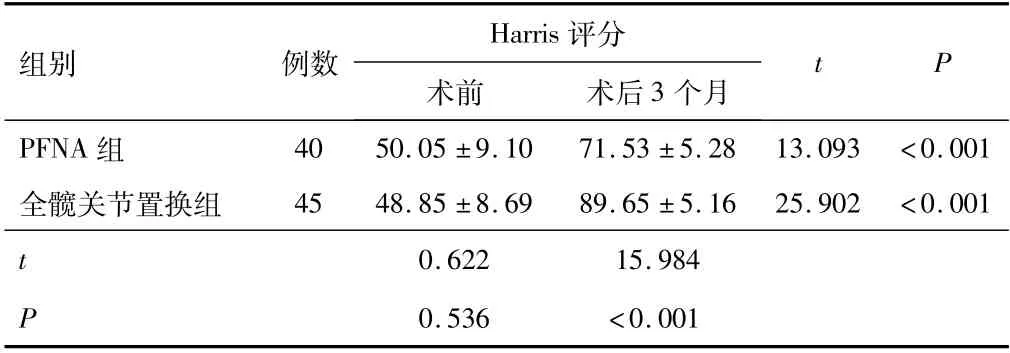
表3 两组术前、术后3个月关节功能评分比较(±s,分)
注:PFNA为股骨近端髓内钉内固定术。
Harris组别例数评分术前术后3个月t P PFNA组40 50.05±9.10 71.53±5.28 13.093 <0.001全髋关节置换组45 48.85±8.69 89.65±5.16 25.902 <0.001 t 0.622 15.984 P 0.536<0.001
2.4 两组并发症发生情况比较全髋关节置换组并发症发生率低于PFNA组,差异有统计学意义(P<0.05)。见表4。
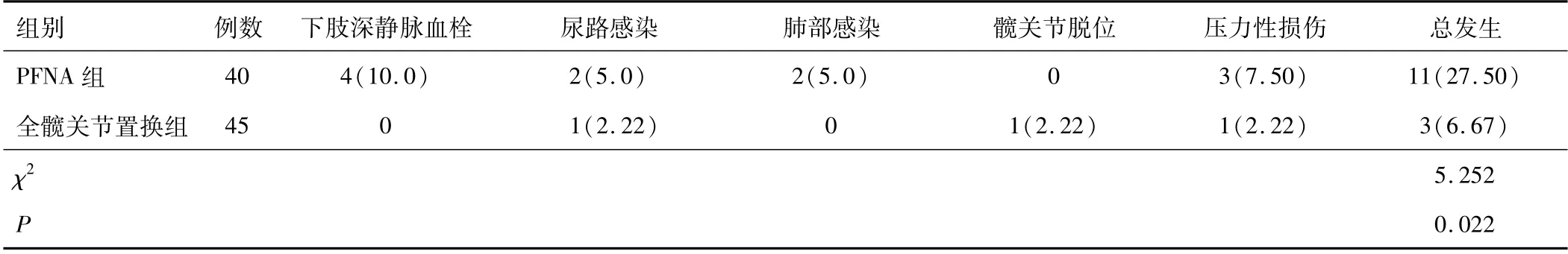
表4 两组并发症发生情况比较[n(%)]
2.5 两组手术前后生活质量两组术前生理职能、生理功能、总体健康、活力评分比较,差异无统计学意义(P>0.05);两组术后3个月生理职能、生理功能、总体健康、活力评分高于术前,差异有统计学意义(P<0.05);全髋关节置换组术后3个月生理职能、生理功能、 总体健康、活力评分高于PFNA组(P<0.05)。见表5。
表5 两组手术前后生活质量评分比较(±s,分)
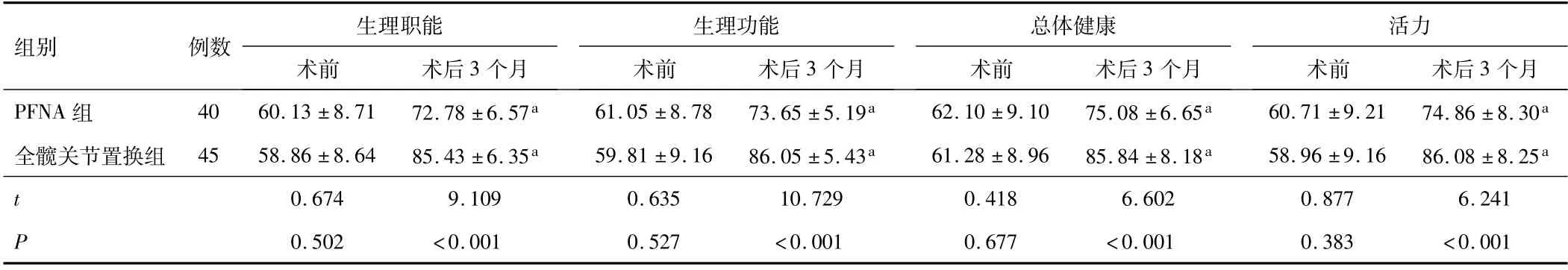
表5 两组手术前后生活质量评分比较(±s,分)
注:与同组术前比较,a P<0.05;PFNA为股骨近端髓内钉内固定术。
组别例数生理职能术前术后3个月生理功能术前术后3个月总体健康术前术后3个月活力术前术后3个月PFNA组40 60.13±8.71 72.78±6.57a 61.05±8.78 73.65±5.19a 62.10±9.10 75.08±6.65a 60.71±9.21 74.86±8.30 a全髋关节置换组 45 58.86±8.64 85.43±6.35a 59.81±9.16 86.05±5.43a 61.28±8.96 85.84±8.18a 58.96±9.16 86.08±8.25a t 0.674 9.109 0.635 10.729 0.418 6.602 0.877 6.2 41 P 0.502<0.001 0.527<0.001 0.677<0.001 0.383<0.001
3 讨论
老年股骨转子间骨折主要是因跌倒、摔落等引起的低能量损伤,与老年骨质疏松症关系密切。该骨折是髋部骨折主要类型,其中35% ~40%骨折为不稳定三或四部分骨折,患者多复位困难,几乎丧失生活自理能力,而且保守治疗效果欠佳,病死率高。因此,手术是治疗老年股骨转子间骨折的首选手段。通过外科手术治疗,可促使患者关节功能恢复到术前健康状态,使患者尽早恢复日常生活能力。PFNA是由股骨近端钉改进而来,保留股骨近端钉的优势,改善其缺点,具有创伤小、操作简单、稳定性高、抗旋转能力高等优势;同时该手术采用闭合复位方法,对骨折端影响小,术中可减少骨量丢失,符合生物力学设计要求,避免髋内翻,能提高骨折端固定效果。人工全髋关节置换术是当前临床常用术式,术中取出碎掉的骨质,置入股骨颈假体,应用骨水泥固定假体;同时可修复及重建髋关节,关节活动度好,患者术后早期下床活动,可避免长期卧床导致的深静脉血栓形成、压力性损伤等并发症的发生[8]。
本研究显示,全髋关节置换组术中出血量高于PFNA组,透视次数低于PFNA组,平均住院时长、患肢负重时间、下地时间、切口长度均短于PFNA组,提示人工髋关节置换术虽然手术创伤大、切口长,但术后患者可尽早下床活动,缩短患肢负重锻炼时间。推测原因是采用PFNA手术,操作简单,切口小,患者均可耐受,但术前复位不良,在打入螺旋刀片时容易导致骨折部位分离;对粉碎性骨折患者,PFNA术后固定效果差,甚至增加骨折不稳定性,故会延长患者住院时间;采用人工髋关节置换术,直接清除破碎骨质,置入股骨假体,可为患者提供早期、稳定的髋关节功能,患者能尽早下床进行负重锻炼,以此缩短患者住院时间。
本研究显示,全髋关节置换组术后3个月关节恢复优良率高于PFNA组,Harris评分高于PFNA组,术后并发症发生率低于PFNA组。李龙天[9]报道髋关节置换术后患者恢复优良率(95.56%)高于PFNA术(82.2%),并发症发生率(4.44%)低于PFNA 术(17.78%),本研究与其之有高度一致性。蔡康等[10]结果论证了较PFNA内固定术,人工髋关节置换术治疗老年不稳定股骨粗隆间骨折,可缩短患者骨折愈合时间,并发症较少。以上多结果均证实了较PNFA术,采用人工髋关节置换术可促进患者髋关节功能恢复,减少术后并发症的发生。推测原因是PFNA术虽然操作简单、创伤小,但患者术后需长期卧床,早期下床时间短,会增加尿路感染、肺部感染等并发症发生;此时采用人工髋关节置换术,置入假体及骨水泥,维持稳定的骨折固定效果;同时患者术后可实现早期下地负重行走,术后恢复快、关节功能恢复好,故能在早期恢复患者关节功能;而且骨水泥保护可减少髋关节重建时的骨质应力,促进骨折愈合,提供稳定的髋关节功能。但本研究研究时间短,未能研究两组术后6、12个月时的髋关节功能,故需要临床进一步探索。
老年股骨转子间骨折患者因肢体活动受限、疼痛,严重影响到老年患者的身心健康,使其生活质量下降。本研究显示,全髋关节置换组术后3个月生理职能、生理功能、总体健康、活力评分高于PFNA组,提示较PFNA术相比,采用人工全髋关节置换术可改善老年患者生活质量。原因在于采用人工全髋关节置换术,患者术后能尽早下床活动,进行肢体功能康复锻炼,可为患者提供早期、稳定的髋关节功能,使其出院后能尽快恢复正常的生活,故能改善患者生活质量。
综上所述,PFNA与人工全髋关节置换术治疗老年股骨转子间骨折患者均有较好效果,与PFNA相比,人工全髋关节置换术后患者髋关节功能恢复好,并发症少,生活质量提高,值得临床进一步探讨。但本研究样本量小,研究时间短,数据可能存在偏倚,仍需展开临床大宗病例、长期随访研究,以此明确老年股骨转子间骨折患者的最佳治疗方法。