UAE联合腹腔镜下吸宫治疗对CSP患者孕酮、β⁃HCG及AMH的影响
王雪 商文金 韩松筠 张红
瘢痕妊娠(Scar pregnancy,CSP)是指具有剖宫产史的孕产妇出现孕囊异常着床的显现,可导致患者出现阴道出血、子宫瘢痕处破裂、大出血等情况出现,严重可威胁患者生命安全[1]。早期诊断并采取正确的治疗方式是减少并发症、挽救患者生育能力的关键。随着腹腔镜技术的发展,腹腔镜下病灶切除治疗在CSP 中优势较多,但有研究显示单独使用此方法治疗时,如果术中出现子宫破裂等情况可导致开腹风险增加,对患者预后有不良影响[2]。子宫动脉阻断(Uterine artery blockage,UAE)是治疗阴道大出血的主要补救手段,对减少出血、降低子宫切除风险有积极意义,在CSP 治疗中也逐渐得到重视[3]。有研究显示腹腔镜下吸宫可直观了解患者宫腔形态,发现宫腔内异常情况,在CSP 治疗有一定的使用价值[4]。本文将分析UAE 联合腹腔镜下吸宫治疗对CSP 患者孕酮、人绒毛膜促性腺激素(human chori⁃onic gonadotrophin,β⁃HCG)及抗苗勒管激素(Anti⁃mullerian hormone,AMH)的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年2月至2020年5月北京市通州区妇幼保健院收治的91 例CSP 患者,分为对照组42例(腹腔镜下吸宫)与观察组49 例(子宫动脉阻断+腹腔镜下吸宫),观察组平均年龄(28.26±2.36)岁,平均分娩次数(1.33±0.68)次;对照组平均年龄(28.35±2.18)岁,平均分娩次数(1.36±0.44)次,两组一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:①经彩超、妇科检查、β⁃HCG 检查确诊,符合《中华妇产科学》中有关CSP 诊断标准[5];②前次剖宫产均为子宫下端横切口位;③同意本研究并签署知情同意书;④CSP 分型均为II 型。排除标准:①合并恶性肿瘤者;②临床资料缺失;③合并盆腔占位性疾病者。本研究经院医学伦理委员会批准通过。
1.2 治疗方法
对照组:使用多普勒超声仪探查患者盆腔,将患者子宫膀胱腹膜打开,并将氯化钠+肾上腺素溶液注入患者子宫下段、膀胱间隙,使用电刀将病灶切除,术毕缝合切口,并肌肉注射甲氨蝶呤100 mg。
观察组:在手术时患者选取仰卧位,行局部麻醉,以Seldinger法从右侧股动脉进行穿刺,选择合适的导管行双侧子宫髂内动脉插管,并通过血管造影检查了解患者的子宫血供走向等情况,依次选择合适的方式置入,将甲氨蝶呤100 mg 注入到双侧动脉,随后进行栓塞,完成后对穿刺部位止血、包扎,并观察子宫内部血供情况,在术后2~3 d进行吸宫手术。
术后两组均常规抗感染治疗,均跟踪随访3 个月,随访截止时间为2020年8月31 号。
1.3 检测指标相应的实验方法
1.3.1 手术前后炎症指标比较
术前1 d 及术后72 h 抽取静脉血液3 mL,使用胶体金免疫层析技术及双抗体夹心法检测降钙素原(Procalcitonin,PCT),试剂由上海凯创生物技术有限公司提供;使用酶联免疫法检测超敏C 反应蛋白(High⁃sensitivity C⁃reactive protein,Hs⁃CRP),试剂盒由上海信裕生物公司提供。
1.3.2 手术前后孕酮、β⁃HCG 水平比较
在术前1 d 及术后7 d 抽取静脉血液5 mL,使用化学发光法检测孕酮、β⁃HCG,检测仪器为罗氏全自动电化学发光免疫分析仪(ECL2010),检测试剂为仪器所配套。
1.3.3 手术前后卵巢功能指标比较
在术前1 d、术后3 个月的月经周期来潮后的第5 d 常规静脉采血,获取静脉血液5 mL,使用酶联免疫法检测卵巢功能。卵巢功能指标包括:促卵泡生长激素(Follicle Stimulating Hormone,FSH)、雌二醇(Estradiol,E2)、AMH、促黄体生成素(Luteinizing hormone,LH)。
1.3.4 两组疾病相关恢复时间比较
包括宫腔肿块消失、月经复潮以及β⁃HCG 转阴时间。
1.4 统计学方法
采用SPSS 20.0 统计软件进行统计分析,计量资料采用(±s)表示,采用t检验;以P<0.05 为差异具有统计学意义。
2 结果
2.1 两组手术前后炎症指标比较
术前两组炎症指标水平比较差异无统计学意义(P>0.05),术后两组炎症指标水平较之前均降低,且观察组术后PCT、Hs⁃CRP 水平低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组手术前后炎症指标比较(±s)Table 1 Comparison of inflammation indexes before and after treatment between the two groups(±s)
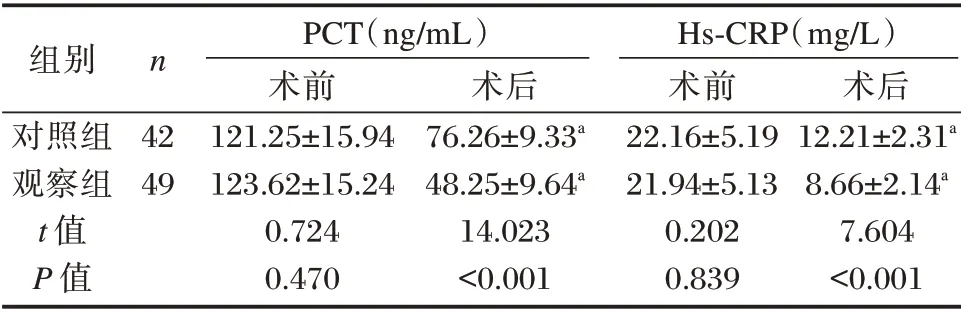
表1 两组手术前后炎症指标比较(±s)Table 1 Comparison of inflammation indexes before and after treatment between the two groups(±s)
注:与同组术前比较,aP<0.05。
组别对照组观察组t 值P 值n 42 49 PCT(ng/mL)术前121.25±15.94 123.62±15.24 0.724 0.470术后76.26±9.33a 48.25±9.64a 14.023<0.001 Hs⁃CRP(mg/L)术前22.16±5.19 21.94±5.13 0.202 0.839术后12.21±2.31a 8.66±2.14a 7.604<0.001
2.2 两组手术前后孕酮、β⁃HCG 水平比较
术前两组孕酮、β⁃HCG 水平比较差异无统计学意义(P>0.05),术后两组孕酮、β⁃HCG 水平明显降低,且观察组术后孕酮、β⁃HCG 水平明显低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组手术前后孕酮、β⁃HCG 水平比较(±s)Table 2 Comparison of changes in levels of progesterone and β⁃HCG before and after treatment between the two groups(±s)
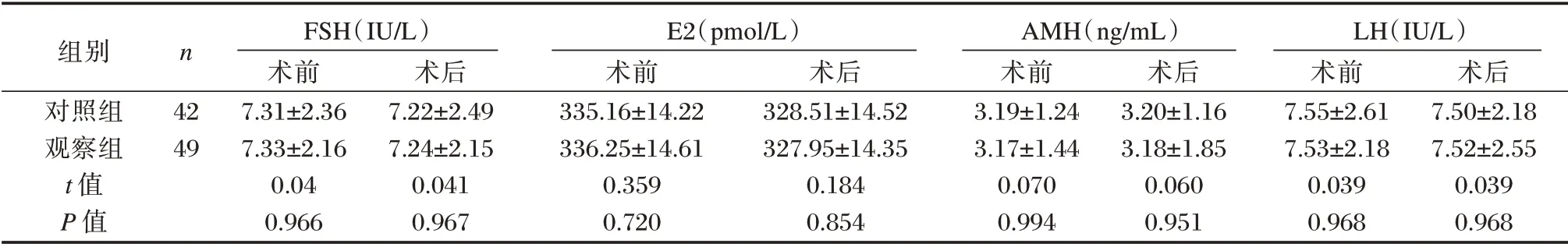
表2 两组手术前后孕酮、β⁃HCG 水平比较(±s)Table 2 Comparison of changes in levels of progesterone and β⁃HCG before and after treatment between the two groups(±s)
注:与同组术前比较,aP<0.05。
组别对照组观察组t 值P 值n 42 49 FSH(IU/L)术前7.31±2.36 7.33±2.16 0.04 0.966术后7.22±2.49 7.24±2.15 0.041 0.967 E2(pmol/L)术前335.16±14.22 336.25±14.61 0.359 0.720术后328.51±14.52 327.95±14.35 0.184 0.854 AMH(ng/mL)术前3.19±1.24 3.17±1.44 0.070 0.994术后3.20±1.16 3.18±1.85 0.060 0.951 LH(IU/L)术前7.55±2.61 7.53±2.18 0.039 0.968术后7.50±2.18 7.52±2.55 0.039 0.968
2.3 两组手术前后卵巢功能指标比较
手术前后两组卵巢功能指标FSH、E2、AMH、LH 比较比较差异无统计学意义(P>0.05)。见表3。
表3 两组手术前后卵巢功能指标比较(±s)Table 3 Comparison of ovarian function indexes before and after treatment between the two groups(±s)
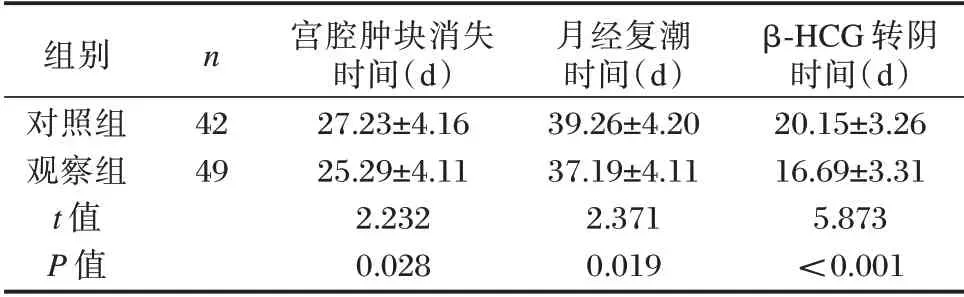
表3 两组手术前后卵巢功能指标比较(±s)Table 3 Comparison of ovarian function indexes before and after treatment between the two groups(±s)
组别对照组观察组t 值P 值n 42 49宫腔肿块消失时间(d)27.23±4.16 25.29±4.11 2.232 0.028月经复潮时间(d)39.26±4.20 37.19±4.11 2.371 0.019 β⁃HCG 转阴时间(d)20.15±3.26 16.69±3.31 5.873<0.001
2.4 两组疾病相关恢复时间比较
观察组宫腔肿块消失时间、月经复潮时间、β⁃HCG 转阴时间短于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组疾病相关恢复时间比较(±s)Table 4 Comparison of disease⁃related recovery time and complications between the two groups(±s)
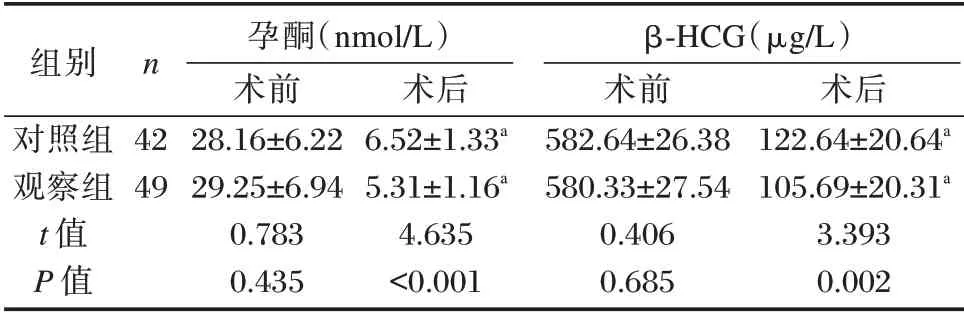
表4 两组疾病相关恢复时间比较(±s)Table 4 Comparison of disease⁃related recovery time and complications between the two groups(±s)
注:与同组术前比较,aP<0.05。
组别对照组观察组t 值P 值n 42 49孕酮(nmol/L)术前28.16±6.22 29.25±6.94 0.783 0.435术后6.52±1.33a 5.31±1.16a 4.635<0.001 β⁃HCG(μg/L)术前582.64±26.38 580.33±27.54 0.406 0.685术后122.64±20.64a 105.69±20.31a 3.393 0.002
3 讨论
临床治疗CSP 需要在保证患者生命安全的前提下尽最大能力保留生育能力。女性机体卵巢储备功能主要是由卵巢内卵泡数量、质量决定,而其中性激素及AMH 分泌水平可对卵巢内卵泡数量、质量产生影响。研究显示,FSH、LH、E2 水平可作为评价卵巢储备功能和反映女性生育能力的重要指标[6]。有研究发现,对Ⅲ型CSP 患者中使用腹腔子宫动脉栓塞联合吸宫治疗安全有效,术后7 d患者FSH、E2、AMH、LH 均有所下降,3 个月后水平恢复正常,提示两者联合治疗对患者远期卵巢储备功能影响较小[7]。杨淑萍[8]研究发现,腹腔镜下子宫动脉阻断术用于子宫肌瘤剔除术的效果良好,此外术者可以较清楚地观察妊娠部位的详细情况,进一步提高了治疗的安全性,且对患者卵巢功能影响小。本研究中,两组手术前与术后的3 个月FSH、E2、AMH、LH 比较差异无统计学意义,与上述研究结果相符,提示UAE 联合腹腔镜吸宫治疗对患者卵巢功能影响小,分析原因与两组均在腹腔镜下进行病灶切除,创伤较小有关[9]。
孕酮也可称为黄体酮,是促进女性生殖系统、胸腺生长的重要激素,也是维持孕妇妊娠的重要激素[10]。以往研究发现,高浓度的孕酮具有抑制子宫收缩的作用,可促进胎儿安全生长[11]。β⁃HCG与孕酮一样属于孕激素,主要由胎盘滋养层细胞所分泌,在妊娠终止后,孕妇血液中的β⁃HCG 会降至正常的水平,如果宫腔内存在残留的滋养细胞,血液中β⁃HCG 水平会持续升高,在临床中可用于检测CSP 的治疗效果[12]。以往研究显示,通过子宫动脉阻断术联合吸宫治疗CSP 患者,不仅可以切除子宫瘢痕处的妊娠组织,还可以去除原剖宫产后的愈合缺陷或可能引起瘢痕妊娠的瘢痕组织,创伤小,视野清晰,可完全清除CSP 病灶,使β⁃HCG 水平迅速恢复到正常[13]。本研究中,术后两组血液中孕酮、β⁃HCG 均明显降低,提示单独吸宫治疗或联合UAE 治疗均可有效清除患者病灶,而观察组孕酮、β⁃HCG 降低程度更大,可能与其联合治疗将病灶清除更彻底有关,与上述研究结果相符。
手术治疗可引起子宫内膜及其他组织损伤,即使是宫腔镜手术也无法避免。PCT、Hs⁃CRP 均为机体炎症反应的介导物质,前者可促进机体其他炎症因子水平升高,促进氧自由基堆积,导致炎症反应加重;后者则是评估手术创伤程度的重要标志物[14⁃15]。本研究中,观察组术后PCT、Hs⁃CRP 水平低于对照组,提示联合治疗对患者创伤较小。观察组宫腔肿块消失时间、月经复潮时间、β⁃HCG 转阴时间短于对照组,提示UAE 联合腹腔镜吸宫治疗CSP 临床疗效佳,可更彻底清除妊娠组织,对促进患者康复有积极意义。
综上所述,UAE 联合腹腔镜吸宫治疗CSP 可有效清除病灶,从而降低孕酮和β⁃HCG 水平,对患者卵巢功能影响小,临床应用价值高。

