北京市某综合医院呼吸科病房肺结核患者特征及转诊情况分析
郭华征 邢振川
发现肺结核患者并转诊至结核病防治所或结核病定点医院是疫情防治工作的核心环节之一。2010年我国第五次结核病流行病学抽样调查报告显示,综合医院是发现有症状肺结核患者的主要机构[1],提高综合医院医师结核病发现能力有助于疫情防控。本研究通过收集2018—2020年首都医科大学附属北京潞河医院呼吸科病房收治的肺结核患者资料,并与同期非肺结核患者进行比较,分析其临床特点和诊断转诊情况,为综合医院临床医师早期发现肺结核患者并转诊至结核病防治机构(简称“结防机构”)提供帮助。
资料和方法
一、研究资料
2018年5月至2020年1月,北京潞河医院呼吸科病房出院诊断为肺结核并上报《传染病报告卡》的患者共68例(包括疑似患者4例,临床诊断患者24例,确诊患者40例)。出院后进行随访,其中6例(疑似患者3例,临床诊断患者3例)转诊至结核病诊治定点医院,最终排除肺结核;2例(均为临床诊断患者)未按要求到结防机构做进一步诊治;3例(疑似患者1例,临床诊断患者2例)为临时来京人员,联系失败,转诊情况不详。最终有57例患者转诊至结防机构诊断为肺结核并接受正规抗结核治疗。将出院后确诊的57例肺结核患者作为观察组,选取同期呼吸科病房收治的114例(从同期呼吸科病房收治的3875例患者中通过随机数字表法选择)非肺结核肺病患者作为对照组,对两组间的临床特征进行比较。
二、诊断及判读标准
1.肺结核诊断及分类标准:严格按照《WS 196—2017结核病分类》[2]和《WS 288—2017肺结核诊断》[3]标准执行。
2.延误诊断标准:(1)就诊延误:从出现症状至首次到医疗机构就诊的时间间隔超过14 d;(2)诊断延误:从首次就诊至被确诊为肺结核的时间间隔超过14 d。
3.肺结核相关症状[4]:(1)肺结核主要局部症状:咳嗽、咳痰≥2周,咯血或血痰;(2)肺结核常见的全身症状:胸闷、胸痛、低热、盗汗、乏力、食欲减退和体质量减轻等。
4.结核菌素皮肤试验判读标准:注射PPD后72 h观察反应结果,如有特殊情况可在48~96 h内观察,以皮下局部硬结平均直径为准。硬结平均直径<5 mm或无反应者为阴性;硬结平均直径≥5 mm 者为阳性。
三、观察指标
收集纳入研究患者的临床资料,包括性别、年龄、职业、学历、症状、就诊时间、入院诊断、确诊时间、伴随疾病、实验室检查结果、影像学检查结果、肺结核诊断方法及院外转诊情况等。
四、统计学处理
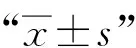
结 果
一、肺结核患者情况
1.基本资料:本研究同期呼吸病房总患者例数为3875例,病房肺结核患病率为1471/10万(57/3875)。57例肺结核患者中,确诊患者40例,临床诊断患者17例;男性33例,女性24例,男∶女=1.4∶1;年龄范围为20~93岁,平均年龄(62.2±18.2)岁,20~59岁22例(占38.6%),≥60岁35例(占61.4%);本地常住居民49例(占86.0%),临时来京人员8例(占14.0%);职业分布:农民19例(占33.4%),无业11例(占19.3%),个体经营9例(占15.8%),职员8例(占14.0%),工人8例(占14.0%),学生2例(占3.5%);文化程度:初中及以下37例(占64.9%),高中及以上20例(占35.1%)。
2.临床症状:57例患者中,有症状者55例(96.5%),无症状者2例(3.5%)。以呼吸道症状为主,主要为咳嗽、咳痰、胸闷气短和乏力,具体见表1。
2.3 hsPDA组和nhsPDA组早产儿在宫内情况比较 对hsPDA组及nhsPDA组早产儿的宫内情况进行单因素分析:胎膜早破、胎盘病变、羊水异常与hsPDA相关联,两组差异均有统计学意义(P<0.05);宫内窘迫和脐带异常均与hsPDA无关联,两组差异无统计学意义(P>0.05)。见表3。

表1 57例肺结核患者临床症状分布特征
3.入院诊断构成情况:入院诊断构成比由高到低依次为胸腔积液性质待查(29.8%,17/57)、肺炎(28.1%,16/57)、肺内阴影待查(26.3%,15/57)、咯血待查(5.3%,3/57)、肺不张待查(5.3%,3/57)、发热待查(1.8%,1/57)、喘息待查(1.8%,1/57)及胸椎压缩性骨折(1.8%,1/57)。
4.主要伴随疾病:91.2%(52/57)的肺结核患者伴随各种疾病,主要包括低蛋白血症(血清白蛋白<35 g/L)20例(占35.1%)、贫血(成年男性Hb<120 g/L,成年女性Hb<110 g/L)15例(占26.3%)、2型糖尿病15例(占26.3%)。其他伴随疾病包括:肝病13例(占22.8%)、肺基础疾病11例(19.3%)、肾功能不全5例(8.8%)、恶性肿瘤4例(7.0%)。
5.肺结核诊断方法:包括胸部CT检查、病原学检查和其他检查。
1)胸部CT检查:检测率为100.0%,报告肺结核3例,报阳率为5.3%。具体影像特点见表2。

表2 两组患者CT影像特征比较
2)病原学检查:57例肺结核患者中,26例(45.6%)特殊细菌涂片检查可见抗酸杆菌,24例(42.1%)结核分枝杆菌核酸检测呈阳性。具体情况为:(1)细菌学:特殊细菌涂片抗酸杆菌染色检测率为100.0%,阳性率为45.6%(26/57):其中痰液检测率为80.7%(46/57),检测次数为1~7次,中位数(四分位数)为2.0(1.8,2.0)次,阳性6例,阳性率为13.0%;胸腔积液检测率为35.1%(20/57),检测次数为1~3次,中位数(四分位数)为1.0(1.0,1.0)次,阳性0例;支气管镜刷片检测率为71.9%(41/57),检测次数为1次,阳性7例,阳性率为17.1%;支气管肺泡灌洗液检测率为40.4%(23/57),检测次数为1次,阳性15例,阳性率为65.2%。(2)分子生物学:结核分枝杆菌核酸检测率为54.4%(31/57),阳性率为77.4%(24/31),其中痰标本3例,检测次数为1次,阳性3例,阳性率为100.0%;胸腔积液6例,检测次数为1次,阳性2例,阳性率为33.3%;支气管肺泡灌洗液23例,检测次数为1次,阳性19例,阳性率为82.6%。根据检测样本不同,病原学检查阳性率由高到低分别为支气管肺泡灌洗液[阳性率为91.3%(21/23)]、痰液[阳性率为19.6%(9/46)]、支气管镜刷片[阳性率为17.1%(7/41)]和胸腔积液[阳性率为10.0%(2/20)]。
3)其他:(1)免疫学:胸腔积液腺苷脱氨酶:检测率为35.1%(20/57),≥45 U/L者11例,发生率为55.0%;结核菌素皮肤试验:检测率为70.2%(40/57),阳性26例,阳性率为65.0%;外周血结核感染T细胞斑点试验(T-SPOT.TB):检测率为75.4%(43/57),阳性39例,阳性率为90.7%;结核分枝杆菌抗体试验:检测率为61.4%(35/57),阳性6例,阳性率为17.1%。(2)支气管镜刷片检测率为71.9%(41/57),支气管镜病理检查提示性诊断结核病9例,其中抗酸杆菌染色阳性5例,阴性4例;胸腔镜检测率为19.3%(11/57),提示性诊断肺结核8例,其中抗酸杆菌染色阳性2例,阴性6例;锁骨上淋巴结活检1例,病理提示性诊断肺结核,抗酸杆菌染色阴性。见表3。

表3 57例肺结核患者结核相关诊断方法检出情况
6.延误诊断情况:(1)首次出现呼吸道症状(或体检发现肺部病变)至首次到医疗机构就诊时间≤14 d者43例(75.4%),时间中位数(四分位数)为4.0(1.0,8.0) d;>14 d者(即就诊延误)14例(24.6%),其中≥60岁者10例,20~59岁者4例,女性9例,男性5例,延误时间中位数(四分位数)为29.0(20.5,56.0) d。(2)首次就诊至确诊为肺结核的时间≤14 d者32例(56.1%),时间中位数(四分位数)为8.0(4.8,12.0) d;>14 d者(即诊断延误)25例(43.9%),其中≥60岁者13例,20~59岁者12例,女性11例,男性14例,延误时间中位数(四分位数)为20.0(17.0,25.0) d。
7.转诊情况:出院诊断为肺结核的68例患者均已上报《传染病报告卡》,其中疑似患者4例,临床诊断患者24例,确诊患者40例。出院后随访,57例患者转诊至结核病定点医院(54例)或结核病防治所(3例),诊断为肺结核(包括临床诊断患者及确诊患者)并接受正规抗结核治疗,6例(疑似患者3例,临床诊断患者3例)转诊至结核病定点医院排除肺结核,2例本地居民(均为临床诊断患者)因临床症状较轻,出院后未到结防机构进一步诊治,3例(疑似患者1例,临床诊断患者2例)为临时来京人员,电话联系失败,转诊情况不详。
二、肺结核组与非肺结核组比较分析
对照组患者结核病筛查情况:胸部CT检查率为100.0%;痰特殊细菌涂片染色检查86例,检测率为75.4%,与观察组检测率(80.7%)比较,差异无统计学意义(χ2=0.598,P=0.493)。观察组年龄中位数(四分位数)为[65.0(50.5,75.5)岁]与对照组年龄中位数(四分位数)为[71.0(62.0,80.0)岁]比较,差异无统计学意义(Z=-2.319,P=0.200)。
两组患者在性别、学历、临床症状、实验室检查和胸部CT特征等方面进行比较,结果显示:观察组在消瘦、胸痛、单侧胸腔积液、肺内实变影和气管狭窄等方面均高于对照组,差异均有统计学意义。见表2,4~5。

表4 两组患者一般情况和临床症状的比较

表5 两组患者实验室检查结果的比较
讨 论
北京市是全国结核病疫情最低的地区之一,但每年均发生多起结核病聚集性疫情,且肺结核仍呈相对高发态势[5]。及时发现肺结核患者并转诊至结核病定点医疗机构是防治工作的核心环节。 综合医院作为患者发现的第一道关口,承担着疑似肺结核及肺结核患者的发现、报告及转诊职责。本研究通过调查我院呼吸科病房患者资料,分析我院肺结核患者诊断及转诊现状,并通过与同期住院的非肺结核患者进行比较,分析其临床特点。
一、呼吸科病房肺结核患者特征
1.一般情况:本研究中同期呼吸科病房总患者例数为3875例,病房肺结核患病率为1471/10万,高于我国人群平均患病率(459/10万)[6],符合实际情况。肺结核患者男性多于女性,职业以农民和无业人员为主,文化程度以低学历为主等特点与我国第五次结核病流行病学抽样调查结果一致[1]。年龄分布显示,≥60岁患者占61.4%,明显高于第五次全国结核病流行病学抽样调查显示的48.8%,考虑与老年肺结核患者症状及肺部影像不典型,更容易因误诊漏诊被收入病房,以及随着我国人口老龄化程度加深,老年结核病患者数量有一定程度的增多有关。
2.临床症状:57例肺结核患者中有症状者55例(96.5%),无症状者2例(3.5%)。临床表现多样化,以咳嗽、咳痰、胸闷气短等呼吸道症状为主,但呼吸科病房主要收治呼吸系统疾病患者,且大部分为高龄伴有慢性肺部疾病的患者,因此难以通过临床症状识别肺结核。91.2%的肺结核患者伴随各种疾病,最常见的为低白蛋白血症、贫血和2型糖尿病。
二、肺结核的筛查、上报及转诊情况
1.对肺结核可疑症状者筛查情况:《北京市结核病防治工作规范(2020年版)》要求,综合医疗机构医生发现肺结核可疑症状者时,需对其行胸部影像学和痰结核分枝杆菌病原学(包括细菌学和分子生物学)检查[5]。本研究中,观察组和对照组患者均存在结核相关症状,两组患者在咳嗽、咳痰、胸闷气短、乏力、食欲不振、发热、盗汗、咯血等临床症状上差异均无统计学意义。两组患者胸部CT扫描的检测率均为100.0%,观察组和对照组痰涂片抗酸杆菌染色检测率分别为80.7%和75.4%,经比较两组间差异无统计学意义。痰检未达到100%,考虑与患者无咳痰症状或痰液量过少无法留取合格痰标本有关。上述2项针对肺结核可疑症状者的筛查工作表明,我院呼吸科病房落实情况理想。
2.肺结核或疑似肺结核患者上报情况:出院诊断为肺结核患者(包括疑似患者、临床诊断患者和确诊患者)共68例,所有患者均在诊断后的24 h内完成了网络直报及《传染病报告卡》填写工作,符合《中华人民共和国传染病防治法》乙类传染病报告要求。
3.转诊情况:出院诊断肺结核的68例患者中,63例(92.6%)明确转诊到位,2例(2.9%)常住居民自觉症状轻,出院后未到结防机构进一步诊治,3例(4.4%)临时来京人员通过电话联系失败,具体转诊情况不详。临床医生应加强对患者及家属的肺结核防治知识的健康教育,尤其关注轻症和流动性人口肺结核患者,提高肺结核患者转诊工作质量。
三、肺结核诊断方法
肺结核诊断方法主要包括影像学、病原学和其他方法。具体讨论如下。
1.影像学:57例肺结核患者均进行了胸部CT检查,但仅有3例报告肺结核,报阳率低,结合呼吸科病房患者特点,考虑与高龄患者居多、伴随基础疾病等导致肺部影像不典型有关,但单侧胸腔积液、气管狭窄及实变影等影像特点仍对临床鉴别具有一定参考价值。
2.病原学检查:病原学阳性是早期发现肺结核的关键,我院病原学检测方法仅有特殊细菌涂片染色。研究中肺结核患者涂片镜检的检测率为100.0%,检测标本包括痰液、胸腔积液、支气管镜刷片和支气管肺泡灌洗液,其中支气管肺泡灌洗液的阳性率(65.2%)明显高于支气管镜刷片(17.1%)和痰液(13.0%),而胸腔积液阳性率最低,送检的20份样本均未检测到抗酸杆菌,因此在进行常规涂片镜检不能获得病原学阳性结果时,可积极尝试支气管肺泡灌洗以获得高质量的呼吸道标本,提高病原学阳性率以早期诊断[7]。结核分枝杆菌核酸检测是另一项帮助临床早期发现肺结核的重要病原学检查手段,此方法快速、敏感,阳性即可明确结核分枝杆菌感染,相对于抗酸杆菌染色方法不能鉴别活菌和死菌,亦不能鉴别结核分枝杆菌和非结核分枝杆菌的局限性,核酸检测具有明显优势[5]。我院虽然未开展此项目,仍尽可能留取标本送检疾病预防控制机构或由家属携带标本送至结核病定点医疗机构进行检测。57例肺结核患者中结核分枝杆菌核酸的检测率为54.4%,检测标本包括痰液3例、胸腔积液6例和支气管肺泡灌洗液23例,各标本检测的阳性率均高于涂片镜检,分别为100.0%、33.3%和82.6%。但外送标本存在样本污染和泄露风险,且手续复杂,影响临床送检率,随着医院实验室建设,自身开展结核分枝杆菌核酸检测项目,必能提高标本送检率,帮助临床早期识别肺结核[2-3,8-10]。分枝杆菌分离培养可检测样本中存活的分枝杆菌,是目前诊断肺结核的金标准,但由于我院未开展此项检查,且此方法周期较长,因此临床并未将此法作为肺结核早期筛查手段。
3.其他方法:对于病原学阴性的疑似肺结核患者,通过支气管镜、胸腔镜或外周组织结核病病理学检查[11]及PPD试验、T-SPOT.TB、结核分枝杆菌抗体等免疫学检查有助于疾病鉴别,帮助临床诊断。
四、延误诊断情况
就诊延误作为患者本身因素,57例肺结核患者就诊延迟率为24.6%,延误时间中位数(四分位数)为29.0(20.5,56.0) d,延迟者中≥60岁患者占71.4%(10/14)。徐静等[12]研究显示,老年肺结核存在就诊延迟率高的特点,考虑与老年人结核病防治意识不足有关,需要坚持开展结核病防治健康教育以提高肺结核可疑症状者就诊意识。诊断延误作为医务人员因素,诊断延误率为43.9%,延误时间中位数(四分位数)为20.0(17.0,25.0) d。研究中我院呼吸科病房针对肺结核可疑症状者进行胸部影像学和痰涂片抗酸杆菌染色的筛查情况理想,但仍存在较高的诊断延迟率,考虑与我院结核病病原学检查手段单一和外送标本手续繁琐且检测时间较长有关。随着实验室网络建设,医疗机构未来将开展更多病原学检查项目,尤其是结核分枝杆菌核酸检测技术,将帮助临床医师提高肺结核患者发现效率。
综上所述,综合医院呼吸科病房肺结核患者以老年人为主,通过胸部CT影像筛查肺结核阳性率低,消瘦、胸痛、单侧胸腔积液、肺内实变影,以及气管狭窄等特征对临床鉴别具有一定参考价值,但肺结核诊断依据主要为病原学,尽早对肺结核可疑症状者进行结核病原学检查,尤其是结核分枝杆菌核酸检测,可提高临床医师对肺结核的早期发现效率。对于出院诊断肺结核的患者,尤其是流动性人口和轻症的肺结核患者,需加强宣教和管理工作,提高转诊工作质量以确保出院后能转诊到位。
本研究的局限性:样本来源于一家医疗机构,仅能反映医疗机构所在地区呼吸科病房肺结核特点。另外,样本量偏少,可能不能完全反映出呼吸科病房肺结核特点。未来可在此基础上扩大样本量,扩大样本来源,得出更详尽的结论。
利益冲突所有作者均声明不存在利益冲突

