硬膜外脂肪增多症合并Charcot足一例
杨少强 何志伟 包倪荣 钱红波
病人,男性,55岁。因左足反复破溃流脓3个月余于2021年4月22日入院。病人于5个月前因左足底囊肿于当地医院就诊,行左足囊肿切除术,术后1周伤口出现红肿伴流脓,行左足感染病灶清除+负压封闭引流术,术后伤口又出现皮肤破溃伴流脓。自发病以来,病人无低热及盗汗,食欲正常,睡眠正常,体重无明显变化,大小便正常。既往史:痛风病史二十余年,自诉有长期急性发作期口服激素治疗史(具体不详),现恢复尚可;高血压病2年;否认糖尿病、梅毒病史。无长期吸烟及饮酒史,无其他手术外伤史。
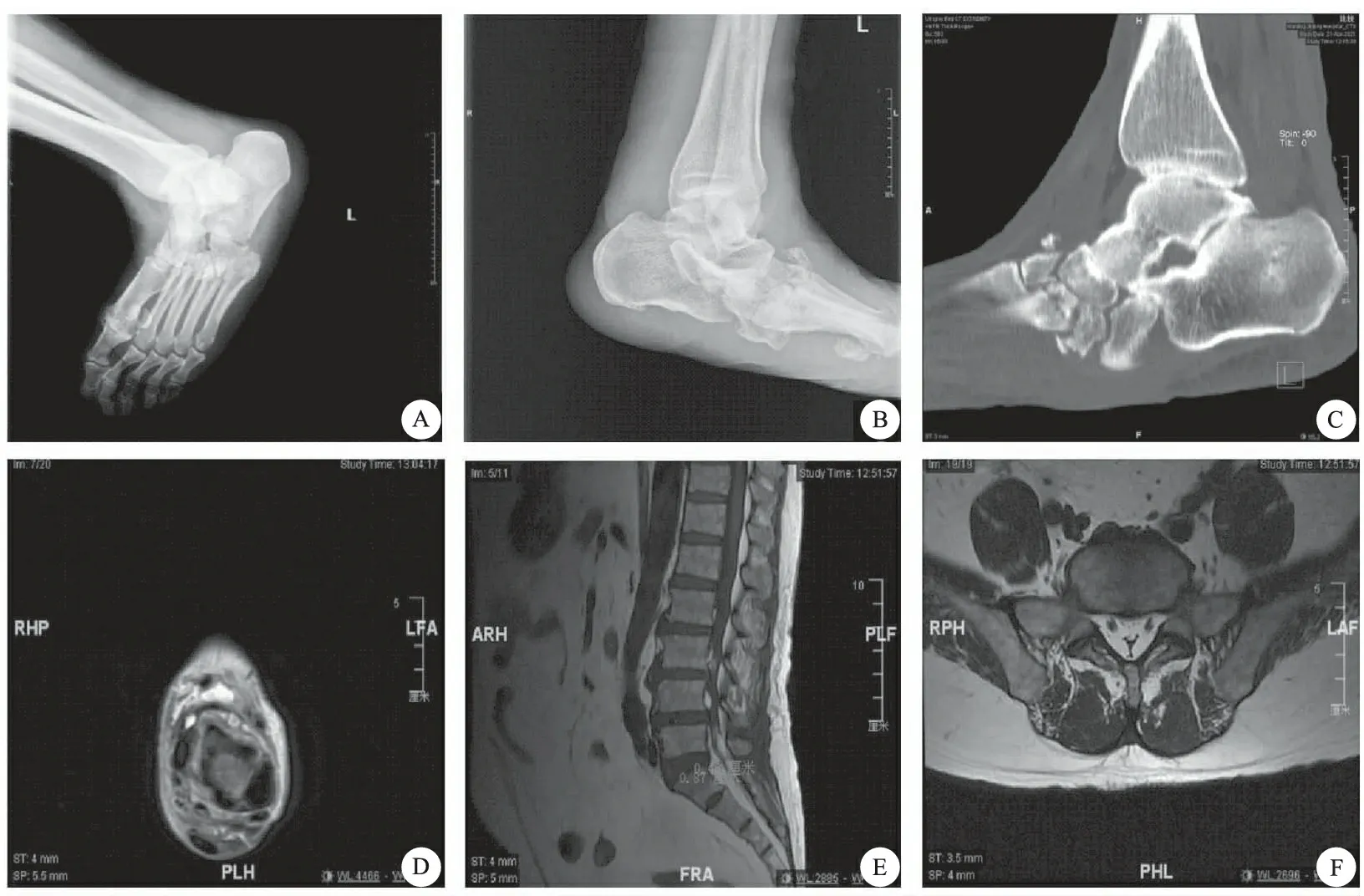
A~C:左足X线、CT示左足跗跖关节多发骨折、脱位,足弓塌陷,骰骨下移,周围软组织轻度肿胀;D:左足轴位T2W1示左踝后外侧窦道未累及骨质;E:腰椎矢状位T1W1示L5-S1硬膜囊和神经受脂肪压迫;F:腰椎轴位T2W1示硬膜囊受压呈“Y”形
体格检查:脊柱外观正常无畸形,棘突间隙、椎旁无固定压痛,各椎体无叩痛。左足外踝处可见一处皮肤破溃,直径1 cm左右,有淡黄色脓性液体流出,无明显异味,左足破溃周围皮肤増厚并伴有角质化,轻度肿胀。右足第一足趾外翻畸形,右足第一跖趾关节处明显膨隆,未触及肿块。左足皮温不高,左足背、外侧及足底痛温觉明显减退。余肢体无畸形,无下肢静脉曲张,双足足背动脉搏动正常,四肢肌力Ⅴ级,肌张力正常,双侧膝反射正常,双侧跟腱反射未引出,Babinski征、Hoffmann征、Kernig征阴性。左足X线、CT检查提示:左足多发跗骨、跖骨近端骨质破坏,并跗跖关节间隙变窄,周围软组织肿胀(图1A~C)。腰椎MRI检查:L5-S1椎管内占位,硬膜囊受压(图1E~F)。实验室检查:血常规:白细胞6.43×109/L,淋巴细胞计数1.10×109/L,降钙素原0.098 μg/L,C反应蛋白45.2 mg/L,尿酸286 μmol/L,3次空腹血浆葡萄糖结果分别为:6.5/6.2/3.9 mmol/L,梅毒螺旋体抗体阴性。影像学检查见图1。结合病人症状、体征及辅助检查,入院诊断为:(1)左足感染;(2)硬膜外脂肪增多症(SEL)合并左足夏柯氏关节病;(3)痛风。完善术前检查后行左足踝清创探查术。术中见左足踝后方、足底及内踝前方肿胀组织内有腔隙,内有脓液及炎性肉芽组织增生,各空腔相连通,未累及骨与关节。病变组织病理检查:炎性肉芽组织显著增生,伴大量急慢性炎性细胞浸润及多核巨细胞反应。
讨论夏柯氏关节病(Charcot’s neuroarthropathy,CN)是由于中枢或周围神经病变引起关节慢性进行性破坏的疾病,受累关节因失去感觉神经保护,在长期负重或过度使用下产生无痛性破坏,最终导致关节脱位、畸形[1]。CN好发于40~60岁,男女比例约为3∶1,单侧发病较常见。CN发病部位与原发病密切相关,Charcot足最常见的原发病为糖尿病,尤以2型糖尿病多见,且80%病人至少有10年以上糖尿病病程。其他中枢和外周神经系统疾病包括脊髓空洞症、脊柱裂、Chiari畸形、慢性酒精中毒、三期梅毒等都可能引起CN。目前,CN的发病机制并不明了,神经创伤理论与神经血管理论的结合可能更为准确[2]。Charcot足分型中被广泛接受的是改良Eichenholtz分型[3],该分型将Charcot足自然病程分为4期。0期为炎症期,临床表现为足部发热、发红和肿胀,常无疼痛,此时X线示阴性,MRI检查可显示出骨髓及软组织水肿、关节积液及微骨折等早期征象;1期为发展期,查体可发现足踝红肿热及韧带松弛,X线可见受累部位因骨量减少所致骨折及关节破坏,关节周围可见骨碎片、关节呈脱位或半脱位状态(常见于跗跖关节);2期为融合期,红肿热等症状减少,X线可见碎骨吸收及融合、骨硬化等征象;3期为重塑期,红肿热等症状消失,X线检查显示骨赘形成,关节间隙狭窄,足弓塌陷形成“摇椅底”畸形,骨突出皮肤形成溃疡等。本例病人左足跗跖关节严重破坏,且与自觉症状极不相符,结合查体及影像学表现可诊断为Charcot足。
本例病人无糖尿病病史,行脊髓MRI检查发现病人L5-S1椎管内被脂肪组织填充。SEL是一种由于椎管硬膜外脂肪组织弥漫性过度生长,导致脊髓受压和神经功能受损的罕见椎管内占位性病变,部分病人可无症状,当脂肪组织较大压迫脊髓或神经根时可引起相应层面症状和体征。SEL的病因包括外源性类固醇激素的使用、内源性激素类固醇激素分泌过多的疾病、肥胖、手术诱导、特发性等[4]。MRI检查是诊断SEL的主要诊断手段,当硬膜外脂肪>7 mm,轴位出现典型“Y”字征、星征、线征等有助于SEL诊断[5];排除急性硬膜外血肿、腰椎滑脱、硬膜外血管瘤等诊断,结合症状和MRI,本例病人不难诊断为SEL。腰椎SEL病人可表现出腰背痛、下肢疼痛或无力、间歇性跛行、被压迫神经支配区域感觉减退甚至消失,肌力减退,腱反射消失或亢进,也可能存在病理反射等[6]。硬膜外脂肪堆积增加了硬膜外压力,压迫神经根或触发神经根症状,从而引起感觉神经功能紊乱,对应层面感觉障碍进一步引发关节病变。
本例病人合并痛风且伴术后感染,需与下列疾病鉴别:(1)骨髓炎:Charcot足急性活动期临床症状和与影像学表现与骨髓炎非常相似,且病程中也可以伴随感染、蜂窝织炎、骨髓炎,此时感染炎性指标难以发挥鉴别作用,但足骨髓炎常累积单一骨并有弥漫性骨髓受累,好发于趾骨、跖骨头与跟骨的承重面,而Charcot足好发于关节周围,常累及数个骨与关节;Charcot足发病过程中畸形可伴随骨碎片一起出现,而骨髓炎通常不会出现畸形[7-8]。本例病人左足虽有溃疡,但溃疡只累及到软组织,并未累及骨质(图1D),术中探查也已证实。且病人左足病变主要位于跗跖关节,左足多骨严重破坏与病人自觉症状极不相符,综合考虑为Charcot足合并术后感染。(2)痛风性关节炎:好发于下肢,如足背、单踝、膝关节等,50%病人首次发生于第一跖趾关节。血尿酸长期升高未受控制可进展为慢性痛风性关节炎,表现为受累关节肿痛、压痛、畸形和功能障碍,可造成关节骨质破坏、关节周围痛风结节等[9]。本例病人虽合并有痛风,但多年未发作,血尿酸检查正常,结合左足无痛性破坏的特点,主要诊断为Charcot足。
CN治疗重点在于早发现,早诊断,积极治疗原发病;其次是对病变关节的保守治疗,包括固定、限制负重减缓关节破坏进程等,当关节破坏进展到晚期可采取手术治疗[10]。SEL无症状或症状较轻可根据病因采取保守治疗,如减重、减量或停用激素等。当有脊髓或神经压迫症状时,可采取手术治疗。

