基于横断面研究血液透析患者睡眠障碍的相关因素分析
刘小聪* 吕华丽 马婉芬 杨 帆 邵思南
(厦门大学附属第一医院肾内科,福建 厦门 361003)
终末期肾脏病(end-stage renal disease,ESRD)发病率的增长,透析治疗的高成本和患者症状负担重,需要更多研究来改善血液透析(hemodialysis,HD)患者的临床结局和生活质量[1]。睡眠障碍是透析患者及其照顾者突出的困扰问题。睡眠不足不仅与虚弱、认知障碍和生活质量下降有关,还会增加透析患者发生心血管并发症和病死率。2019年新冠疫情对透析患者产生了巨大影响。除增加透析患者的发病率和病死率的担忧外,与需要定期前往透析中心的就诊压力、经济不稳定、以及日常生活的改变都有可能加剧睡眠困难[2]。但目前关于透析患者睡眠障碍的发病机制不清楚,影响因素存在争议,本研究通过问卷调查COVID-19流行期间我院HD患者睡眠障碍的患病情况,并探讨其影响因素。
1 资料与方法
1.1 一般资料 选取2021年3月在我院门诊规律血液透析患者作为研究对象纳入研究。入选标准:①愿意和有能力参与。②接受慢性透析大于3个月。③年龄在18周岁以上的患者。其中238例HD患者符合纳入标准,36例患者因拒绝、并发疾病、过去4周内有住院史、精神障碍或认知功能障碍被排除。
1.2 研究方法
1.2.1 临床资料收集 我们通过电子病历数据系统和质量部门回顾了每位患者的特征、实验室和诊断检查。所有实验室的数据为调查当月最近一次检查结果。①一般资料:包括年龄、性别、体质量指数(body mass index,BMI)等资料和透析龄、原发病因。②实验室指标。③是否伴有尿毒症瘙痒。
1.2.2 睡眠质量及尿毒症瘙痒调查 由于参与者的健康状况和持续的透析治疗,同时因为ESRD患者的多重共病通常抱怨睡眠障碍、情绪波动和日常生活活动减少,我们认为问卷是一个合适的数据收集工具。匹兹堡睡眠质量指数(PSQI)是一种有效的工具,用于衡量成人的睡眠质量和模式,总分>5分者提示睡眠质量差。尿毒症瘙痒采用视觉模拟量表(Visual Analogue Scale,VAS)评估。入组患者在透析期间或等待治疗期间完成我们的问卷调查,同时向患者解释调查问卷,并在需要时提供阅读和理解问题的帮助。
1.3 统计分析 数据采用SPSS 26.0软件进行统计分析。正态分布的计量资料以(±s)表示,采用Shapiro-Wilktest进行正态性检验。组间比较使用t检验。非正态分布的计量资料以中位数(Q1-Q3)的形式进行描述,采用Mann-Whitney U秩和检验进行两组间比较。分类资料以[n(%)]描述,采用χ2检验进行组间比较。基于双变量分析的P<0.10的变量,或那些在文献中描述为相关的变量,被纳入对影响睡眠障碍的多因素逻辑回归分析,P<0.05表示有统计学意义。
2 结果
2.1 一般情况 参与研究的202例患者均已独立配合完成研究。患者中位年龄56(46~66)岁,119例(58.91%)为男性。透析龄的中位数是4.27(1.55~7.71)年。在我们的样本中,慢性肾小球肾炎115例(56.93%)是终末期肾脏疾病的主要原因,其次是糖尿病肾病56例(27.72%)。根据VAS评估结果,202例研究患者中,77例(38.12%)为瘙痒者。患者透析时间安排:上午81例(40.10%),下午75例(37.13%),晚上46例(22.77%)。所有研究参与者的人口学和临床特征见表1。
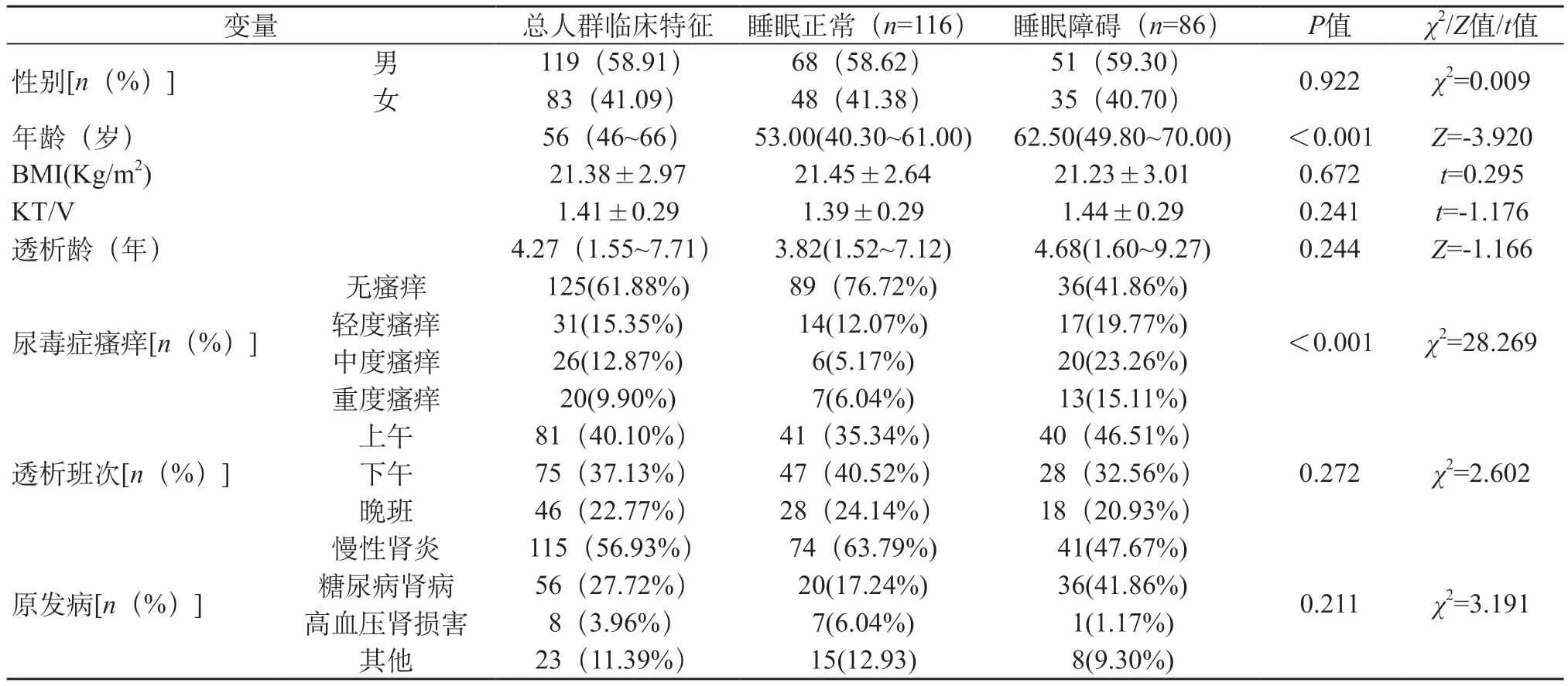
表1 两组患者一般情况比较
2.2 两组血液生化指标比较 与睡眠良好的ESRD患者相比,睡眠障碍患者的年龄、PTH、ALP、铁蛋白[62.50(49.80~70.00)岁、228.00(156.80~327.05)pg/mL、86.02(69.05~116.50)U/L、410.65(274.14~539.03)μg/L] 均高于睡眠良好的患者[53.00(40.30~61.00)岁、159.00(119.33~268.06)pg/mL、76.52(63.20~97.07)U/L、368.84(220.71-504.50)μg/L],差异均有统计学意义(Z=-3.920、-3.335、-2.464、-2.046,均P<0.05)。见表2。

表2 研究群体及两组患者生化指标的比较
2.3 影响睡眠障碍的因素分析 经单因素回归分析,睡眠障碍患者的年龄、CRP、铁蛋白、ALP、PTH及尿毒症瘙痒与睡眠良好患者差异均有统计学意义(Wald值=14.119、5.322、5.652、5.126、7.657、20.958,均P<0.05)。见表3。在上述结果的基础上,基于双变量分析的P<0.10的变量,或那些在文献中描述为相关的变量,被纳入我们对影响睡眠障碍的多因素逻辑回归分析,年龄越大、PTH越高、伴有尿毒症瘙痒(Wald值=5.951、6.309、11.390,均P<0.05)是HD患者睡眠障碍的独立危险因素。见表4。
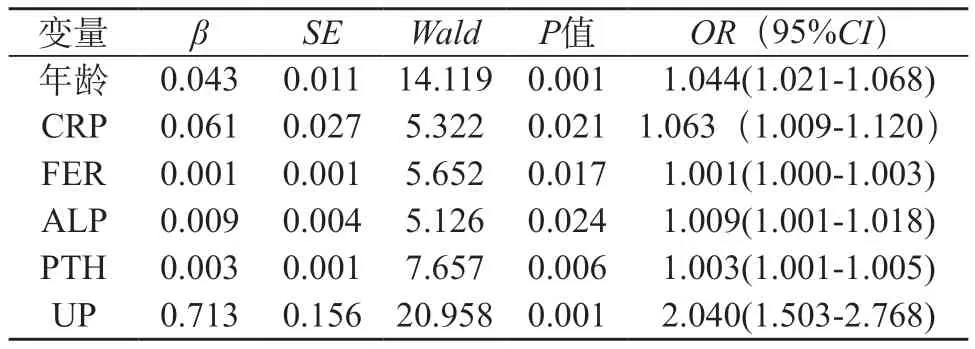
表3 维持性血液透析患者睡眠障碍的影响因素单因素分析
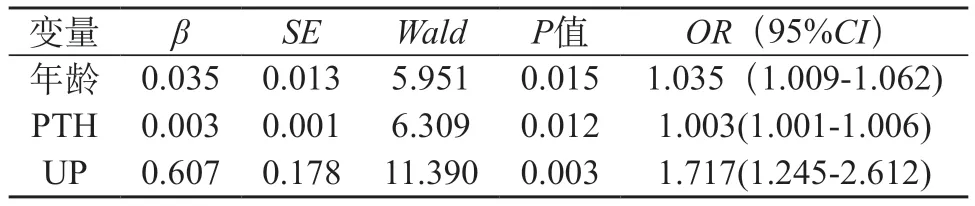
表4 维持性血液透析患者睡眠障碍的多因素Logistic回归分析
3 讨论
新型冠状病毒感染目前呈现全球大流行态势,关于新冠病毒感染合并急性肾损伤(acute kidney injury,AKI)问题也日益受到业内的高度重视,AKI的发生率与基础肾脏疾病相关。有多项研究显示,慢性肾脏病(CKD)患者是新冠肺炎的高发人群,增加终末期肾脏病及肾脏替代治疗的风险[3]。严重肾功能损害,特别是接受维持性血液透析(MHD)的患者症状负荷重,如睡眠障碍、疼痛、疲乏、焦虑、抑郁及便秘,因此患者生活质量低下,接受血液透析治疗的患者将睡眠障碍列为其生活质量的主要威胁之 一[4-5]。Ricardo等在431名慢性肾功能不全(CRIC)队列研究中,发现睡眠时间短和睡眠质量差与CKD进展有关[6]。睡眠障碍可能是ESRD患者特别关注的问题,因为失眠与疲劳和整体生活质量差有关,并可能导致各种其他并发症,包括抑郁、免疫反应受损和心血管并发症的高风险。来自透析结局和实践模式(DOPPS)的大型研究描述自我报告睡眠障碍的患病率为49%,睡眠质量差与较低的生活质量评分和死亡风险增加相关[7]。睡眠障碍甚至可以出现在CKD的早期阶段,透析前CKD患者患病率为31%~43%,对于ESRD患者患病率为45%~80%[8-9]。在HD患者中,多项研究报道有40.6%~87%的患者存在睡眠障碍。He等报道,经PSQI评分,大于40岁的维持性HD患者中有63.6%存在睡眠障碍。有报道持续不卧床腹膜透析患者睡眠障碍的患病率为47.6%。本研究中86例伴有睡眠障碍,发生率为42.6%,与以往研究的报道结果相似。总之,睡眠障碍在接受透析的患者中很常见,应引起从事肾脏病专业的临床医务人员的重视并及时筛查评估。
在一般人群中,年龄越大,睡眠质量越差。正常衰老与启动和维持睡眠的能力下降有关,而睡眠中断是“正常衰老”的常见并发症。高龄与非透析CKD患者的睡眠障碍有关。在HD患者中,有研究也发现了这种联系。本研究也提示睡眠障碍组的年龄明显高于睡眠良好的HD患者,进一步行单因素及多因素逻辑回归分析均证实年龄越大是睡眠障碍的独立预测因子。究其原因可能是年龄的增长及其伴随的变化(有多种合并症及并发症、多种药物的使用、情绪低落、生活方式的改变)似乎影响了老年血液透析患者的睡眠质量。然而,老年透析患者的睡眠障碍很少受到关注。此外,许多老年人不太可能报告睡眠问题,因为他们认为这些问题是衰老的正常组成部分,因此,对于老年的透析患者应注意询问及评估睡眠情况。
CKD相关瘙痒作为ESRD患者的一种痛苦症状,具有多种不良风险。此外,有研究提示,与无CKD相关瘙痒症的患者相比,CKD相关瘙痒症患者的睡眠质量更差[10]。值得注意的是,许多危险因素与终末期肾病透析患者瘙痒有关,尽管结果相互矛盾[11-12]。既往有研究提示血液透析患者因瘙痒引起睡眠障碍占56.5%,入睡困难占8.7%。Tessari等进行一项横断面研究,提示有瘙痒症状的患者中59.1%抱怨睡眠困难[13]。同样,Weiss等研究发现54.5%的患者抱怨睡眠质量差,且睡眠质量受损与瘙痒有显著关系[14]。我们的研究提示尿毒症瘙痒的患病率为38.1%,中重度瘙痒占比达22.8%。在我们的研究结果中,根据logistic回归分析,发现尿毒症瘙痒是睡眠障碍的独立预测因子,与既往研究结论一致。Mathur等研究显示尿毒症瘙痒强度降低20%足以显著改善睡眠质量[15]。同样,意大利学者Tessari等研究发现瘙痒与睡眠质量差的显著增加有关。因此,对于维持性血液透析患者,特别是有睡眠障碍的,需进行评估有无尿毒症瘙痒症状,以便采取适当的措施减轻疾病负担,改善睡眠质量。
一些尿毒症状态的内在病理生理因素被认为是ESRD患者睡眠障碍的促成因素。多项研究提示继发性甲状旁腺功能亢进时,透析患者的睡眠质量更差,经过行甲状旁腺切除术后,睡眠质量明显好转,提示睡眠质量差可能与继发性甲状旁腺功能亢进有关。Ma等研究也提示,ESRD患者PTH升高、PSQI评分升高之间存在相关性。我们也发现睡眠障碍的患者PTH高于睡眠正常组,且PTH升高是HD患者睡眠障碍的危险因素。机制上考虑为丘脑代谢变化在ESRD患者睡眠质量下降的神经病理机制中起重要作用。继发性甲状旁腺功能亢进是尿毒症的主要相关因素之一,与ESRD患者丘脑代谢物异常密切相关,揭示了肾损害与脑功能之间的串连过程[16]。有报道PTH会影响褪黑素的分泌,导致失眠,昼夜节律的改变和白天的损 害[17]。因此有必要评估患者的生化指标,并跟踪血清甲状旁腺素水平,更好地控制和优化矿物质和骨骼疾病的管理可能改善患者的睡眠质量。
关于血液透析患者睡眠质量与透析班次的关系最近成为研究人员感兴趣的话题,但是结论不一致。Wang等报道上午进行血液透析的患者睡眠质量好,与此相反,一些研究报道上午接受血液透析的患者睡眠质量差,抑郁症患病率高,而晚上进行血液透析的患者有更好的睡眠质量。同样也有许多研究未发现睡眠质量与血液透析班次之间存在显著关系[18],我们也进行透析班次与睡眠质量的关系分析,也未发现之间有联系。同样透析患者的睡眠障碍与性别之间的相关性引起了一定程度的争论。一项筛查164例HD患者中,发现女性是睡眠不良的独立预测因素。然而,我们未发现性别与睡眠障碍的相关性,同样也一些试验认为二者之间无相关性。总之,需要多中心更大样本及设计严谨的临床研究进一步探讨透析班次及性别对睡眠质量的影响。
在新冠肺炎流行期间,透析中心睡眠障碍的患者常见。睡眠障碍与血液透析时间班次无相关性。尤其是年龄越大、伴有尿毒症瘙痒及继发性甲状旁腺功能亢进的患者饱受睡眠障碍的困扰,严重影响他们的幸福感及生存质量。在临床工作中应当着重加强对患者的综合治疗干预,减少睡眠障碍给患者带来的不良影响。但由于本研究纳入的研究对象均为本中心的维持性血液透析患者,还有待今后扩大透析中心及各种透析人群进一步研究。

