血清降钙素原检测对新生儿败血症的临床诊断价值及分析
叶小红
关键词:血清降钙素原;新生儿败血症;诊断价值
【中图分类号】R722.13+1 【文献标识码】A 【文章编号】1673-9026(2022)08--02
新生儿败血症是新生儿常见的一种严重性感染疾病,即指致病菌入侵新生儿血液循坏系统,并生长繁殖、产生毒素,从而引起全身炎症反应综合症[1-2]。新生儿败血症是威胁新生儿生命的危重疾病。但由于新生儿败血症早期症状不明显,即使部分可表现出嗜睡、反应差等症状,但也不具有特异性,从而增加临床早期诊断难度。而新生儿败血症若不及时处理,则会导致新生儿休克、多器官衰竭,甚至死亡[3]。因此,早期有效诊断新生儿败血症具有重要意义。目前临床诊断败血症的方式很多,如血培养、CRP或PLT等敏感指标。虽然这些诊断方式具有一定的辅助性诊断价值,但各自存在局限性[4-5]。因此,我院对212例新生儿患儿进行了研究,分析PCT检测的临床价值,具体如下。
1.资料与方法
1.1临床资料
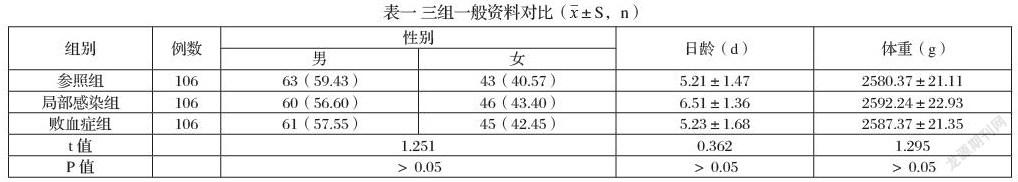
从我院2019年1月-2021年11月所收治的新生儿患儿中,抽取212例作为本次研究的对象。根据新生儿感染程度分为局部细菌感染组与败血症组,每组均为106例。纳入标准:(1)符合新生儿败血症诊断指标[6]。(2)具有中毒感染症状,如发热、皮疹以及寒战等,病情严重者表现为休克、多器官功能衰竭。(3)血小板计数在100X109/L以下。(4)患儿家属均知晓本次研究内容,并签署知情同意书。排除标准:(1)合并严重器质性疾病,如先天性心脏病等。(2)重度窒息史。(3)发病时间在72h以上。(4)致命性畸形。(5)研究者认为不符者。并选取106例健康新生儿作为参照(即PCT、CRP以及PLT检测显示无异常者)。三组一般资料无对比意义,P>0.05。见表一。
表一 三组一般资料对比(x±S,n)
组别 例数 性别 日龄(d) 体重(g)
男 女
参照组 106 63(59.43) 43(40.57) 5.21±1.47 2580.37±21.11
局部感染组 106 60(56.60) 46(43.40) 6.51±1.36 2592.24±22.93
败血症组 106 61(57.55) 45(42.45) 5.23±1.68 2587.37±21.35
t值 1.251 0.362 1.295
P值 >0.05 >0.05 >0.05
1.2方法
所有新生儿均采集静脉血5ml,常规抗凝后,置于3500r/min離心机中离心5min,取上清液备用。采用电化学发光仪(产商:新产业)检测PCT。采用免疫比浊法测定CRP。采用血细胞计数仪(迈瑞BC6800)测定PLT,PLT参考值(100-300)×109/L。同时将血液标准送检,采用3D全自动血培养仪(安图BC120)、BD全自动微生物鉴定系统对血培养进行检测。阳性则取样涂片镜检。
1.3观察指标
观察三组PCT、CRP、PLT检测结果及各指标阳性检出率。并对比败血症组治疗初期及恢复期PCT、CRP、PLT水平。
1.4统计学分析
采用SPSS 21.0对数据处理,使用X2/t校检;P<0.05表示有统计学意义。
2.结果
2.1三组PCT、CRP、PLT检测结果对比
败血症组PCT、CRP水平更高于其他两组,而PLT水平低于其他两组,P<0.05。详见表1。
2.2三组各指标阳性检出率对比
败血症组PCT阳性率91.51%,高于CRP的80.19%、PLT的49.06%、血培养的48.11%,P<0.05。而局部感染组以CRP阳性率最高,P<0.05。败血症组各指标阳性检出率高于其它两组,P<0.05。详见表2。
3.讨论
新生儿败血症即指低于28日龄婴儿的一种全身性感染综合症,也是常见的一种严重疾病。新生儿败血症具有高患病率及死亡率,虽然随着医疗事业的不断发展,大大的提高了新生儿存活率。但也因为抗生素、留置针的广泛应用,导致致病菌耐药性不断增加。而这无疑增加了新生儿感染几率。其中在众多致病菌中,以大肠埃希菌、B族链球菌最为常见,而葡萄球菌为医院感染主要致病菌之一。在我国新生儿败血症发生率可达9.7%,尤其是在早产儿中,其发生率甚至更高。低体质量儿发生率约为正常儿的5倍,且男婴儿发生率是女婴儿的2倍[7]。新生儿败血症是导致新生儿死亡的重要因素,主要是由于新生儿败血症易发生并发症,如并发肾炎、脑膜炎以及骨髓炎等。而这些并发症极其危险,稍有不慎,则会导致新生儿死亡。即使治疗有效也会遗留后遗症。而由于早期新生儿败血症并无明显表现,尤其是在早产儿中,甚至无少吃、少哭、少动及体温正常,从而导致疾病极易发生漏诊,使病情进一步发展,出现肝脾肿大、出血以及休克等严重症状,危及新生儿生命安全,存活者有相当一部分发生后遗症,应高度重视。因此,及时诊断出败血症对临床治疗及新生儿预后均具有重要意义。从数据中可以看出,败血症组PCT、CRP水平更高于其他两组,而PLT水平低于其他两组,P<0.05。且局部感染组PCT、CRP、PLT水平与参照组相比,也存在明显差异,P<0.05。
血培养是临床诊断新生儿败血症的“金标准”[8]。通过将新鲜血液标本接种于培养基中,使细菌在特定的环境生长繁殖,从而有效的确定致病菌种类。但由于血培养耗时较长,一般需要36-48h,使其无法快速检出疾病,可能延误疾病的最佳治疗时间,所以血培养存在一定滞后性。而临床医师为了降低漏诊率,常在检验未出具结果前,多根据其临床经验使用广谱抗生素治疗,再根据检验结果对治疗方案进行调整,从而极大增加抗菌药物使用的不合理性,促使抗菌药物耐药性的产生,甚至引发一系列并发症,从而影响新生儿整体预后。此外血培养检查结果易受操作人员技术水平、血液标本等外界因素影响,从而并不利于败血症的早期治疗。CRP是由肝脏合成的一种急性蛋白,能有效激活补体,加强吞噬细胞功能,并可清除外界病原菌。当致病菌侵入后,其水平会急剧上升,所以可根据其水平变化反应机体是否存在感染情况。但由于新生儿身体各脏器发生尚未成熟,导致CPR在严重感染时,其水平可能仅出现轻度或缓慢升高,从而导致诊断假阴性率增加。相关文献表明,超敏-C反应蛋白(hs-CRP)诊断灵敏度要高于普通CRP。但在新生儿感染性疾病中仍缺乏较高灵敏度,可能与hs-CRP半衰期较短或新生儿肝脏合成功能不成熟等有关。此外hs-CRP在检测过程中,反应到达峰值时间较长,所以也具有一定滞后性,并不足以完全应付临床急诊。相关文献表示,PLT在临床诊断败血症中,其敏感度、特异性与CRP较为相似,均较低。但PLT在评估临床疗效以及预测预后上有重要价值。能及时反馈新生儿病情严重程度,因此,是一个有效的客观指标。血小板低提示预后不良,以≤100×109/L为异常[9]。PCT是一种降钙素前肽物质,在健康个体当中降钙素原的浓度非常低。当发生严重感染时,PCT水平会显著的升高,而在病毒感染时其水平则不会升高,经有效抗生素治疗后,PCT水平迅速降低。所以PCT诊断新生儿是否存在细菌感染、真菌感染以及寄生虫感染中具有重要意义。从数据中可以看出,败血症组PCT阳性率91.51%,高于CRP的80.19%、PLT的49.06%、血培养的48.11%,P<0.05。而局部感染组以CRP阳性率最高,P<0.05。败血症组各指标阳性检出率高于其它两组,P<0.05。PCT不仅能准确、及时反映败血症新生儿细菌毒素侵入状态、病情进展状态,同时也能有效评价临床治疗疗效,为制定治疗方案提供依据。从数据中可以看出,在治疗初期败血症组PCT高达15ng/mL以上,CRP高达35mg/L以上,PLT在100×109/L以下。恢复期PCT、CRP均下降至5ng/mL或5mg/L左右,PLT在100×109/L以下。与治疗初期相比,组间数据均存在明显差异,P<0.05。
综上所述,在新生儿败血症临床诊断中,血清PCT水平检测的临床价值巨大,具有高敏感度及特异性,能准确诊断早期患儿是否有细菌感染,并可指导临床治疗方案的实施。因此,血清PCT水平检测值得临床推广。
参考文献:
[1]龙俞宇.白细胞、C-反应蛋白、血清降钙素原检测对晚发型新生儿败血症早期诊断的临床意义[J].吉林医学,2021,42(02):348-350.
[2]郑蕊.血清降钙素原、可溶性细胞间黏附分子-1检测对新生儿败血症早期诊断治疗及病情评估的临床意义[J].中国现代医药杂志,2020,22(05):49-51.
[3]鲁淑婷.血清降钙素原及高敏C反应蛋白联合检测诊断新生儿败血症的临床价值分析[J].临床医学工程,2019,26(10):1393-1394.
[4]王月娇,晁爽.检测血小板计数、体积及血清降钙素原在新生儿败血症中的临床意义[J].血栓与止血学,2019,25(04):596-598.
[5]袁燕.血清降钙素原与超敏C反应蛋白联合检测在诊断早期新生儿败血症方面的价值[J].当代医药论丛,2018,16(06):110-111.
[6]赵纬,王乐,张士发.血清降钙素原对新生儿败血症诊断价值的Meta分析[J].皖南医学院学报,2017,36(03):280-283.
[7]唐云芳,姚钧平.血清降钙素原检测对新生儿败血症早期诊断和治疗的意义[J].中国基层医药,2015,22(04):608-610.
[8]魏曄,刘超.血清降钙素原检测在新生儿败血症早期诊断中的价值[J].交通医学,2014,28(05):490-491+494.
[9]赵正言.儿科疾病诊断标准解读.第1版.人民卫生出版社,2018,30-32.

