18F-PSMA-1007 PET/CT显示前列腺癌及浸润范围与临床病理的对照研究
沈 聪,李运轩,郑安琪,董伟璇,李 阳,段小艺
(西安交通大学第一附属医院PET/CT室,陕西西安 710061)
前列腺癌在男性恶性肿瘤中发病率全球排名第2位,约占所有恶性肿瘤的15%,多见于老年男性[1]。我国前列腺癌发病率位列男性恶性肿瘤的第6位,死亡率位列第10位,且有进一步上升趋势[2]。对前列腺癌的精确评估是选择治疗方案的关键所在,影像学在其中发挥重要作用。
20世纪90年代就有研究发现,前列腺上皮细胞膜蛋白在前列腺癌及转移灶中的表达明显升高。针对该前列腺癌特异性膜抗原(prostate cancer specific membrane antigen,PSMA)的靶向PET/CT成像被证实在检出前列腺原发灶或转移灶中比传统影像学手段具有更高的灵敏度和特异度[3-5]。近年我院引入的新型分子探针18F-PSMA-1007合成效率高、稳定性好、半衰期适宜、尿液清除率低、图像空间分辨率好、信噪比高,更适合临床推广应用[6-9]。
由于18F-PSMA-1007为新推出的显像剂,其优势及应用价值还需更多临床研究证实。基于此,本研究前瞻性收集我院因前列腺癌行根治性手术的患者,分析PET/CT成像结果与术后病理指标的相关性,评价18F-PSMA-1007 PET/CT对前列腺癌原发灶及邻近组织浸润范围评估的诊断效能,为PET新型分子探针的临床推广应用提供依据。
1 研究对象与方法
1.1 研究对象
连续收集2019年3月至2021年6月在西安交通大学第一附属医院泌尿外科因怀疑或确诊前列腺癌行18F-PSMA-1007 PET/CT全身成像的患者。纳入标准:①经前列腺穿刺或术后病理证实为前列腺癌,一般临床资料完整;②检查前未行内分泌治疗、电切手术、根治性手术、放化疗等任何治疗;③检查后1周内行根治性手术,取材完整,病理资料齐全,包括原发灶的大小、病理类型、Gleason评分以及是否浸润包膜、双侧精囊腺、前列腺尖部或基底部切缘、上下尿道切缘、膀胱颈及远端尿道切缘。排除标准:①PSMA检查和根治性切除手术之间行辅助性化疗、内分泌治疗(n=7);②合并两种以上原发性肿瘤患者(n=2)。病例的纳入与排除见图1,最终共纳入研究对象51例,年龄54~88岁,中位年龄70岁。本研究已通过西安交通大学伦理委员会审查(批准号:2019LSYZD-J1-H),临床注册号为NCT 04521894。所有患者检查前均签署知情同意书。
1.2 18F-PSMA-1007 PET/CT成像
成像设备为荷兰PHILIPS公司Gemini TF64 PET/CT扫描仪。18F-PSMA-1007由我院自行制备,在美国GE公司MINI trace小型回旋加速器及多功能合成模块上合成,其放化纯度>99%,内毒素及细菌学检测均阴性,符合放射性药品使用要求。
显像前通过肘静脉注射18F-PSMA-1007(3.7 MBq/kg),90 min后行全身PET/CT扫描,扫描范围自颅顶至股骨中上段。CT扫描管电压120 kV,自动毫安秒,矩阵512×512,重建层厚5 mm。PET采集7~10个床位,1.5 min/床位。通过CT对PET图像进行衰减校正,迭代法重建。
1.3 图像分析
在Extended Brilliance Workspace工作站显示MIP、PET、CT及PET/CT融合图像,由两名高年资PET/CT诊断医师采用双盲法对图像进行判读,阳性病灶定义为前列腺及邻近组织局灶性核素摄取增高。
1.3.1 前列腺癌原发灶的代谢参数的半自动测量使用EBW自带的感兴趣区(region of interest,ROI)定位工具,勾画前原发灶40%最大标准化摄取值(maximal standardized uptake value,SUVmax)的ROI(图2)。同时自动获得该ROI的平均标准化摄取值(mean standardized uptake value,SUVmean)和肿瘤代谢体积(metabolic tumor volume,MTV),将二者的乘积定义为肿瘤负荷(total lesion metabolic,TLM)。
1.3.2 肿瘤对周围组织侵犯的判断通过视觉判断前列腺癌对周围组织浸润与否及浸润程度,观察范围包括前列腺包膜、双侧精囊腺、膀胱及直肠(图2、图3)。借鉴盆腔磁共振对前列腺癌包膜侵犯的判断标准[10],若存在前列腺局部轮廓不规则或凸出、前列腺精囊角消失、直肠前列腺角闭塞、任一侧精囊腺侵犯且局部核素摄取增高等肿瘤向包膜外扩散征象,则判断为前列腺癌包膜受侵犯。

图2 原发灶ROI的勾画与测量以及肿瘤侵犯精囊腺示例Fig.2 Delineation and measurement of ROI of primary tumor and seminal vesicle gland
1.4 病理学指标
病理学指标:肿瘤的最大径(单位:cm)、肿瘤累及前列腺的范围(一侧叶/双侧叶)、Gleason评分(6、7、8、9、10分)、肿瘤分级分组(1、2、3、4、5级)、包膜侵犯(有/无)、双侧精囊腺侵犯(有/无)、前列腺各个切缘侵犯(有/无)、膀胱颈及远端尿道侵犯(有/无)。
根据新版WHO分类中的分级分组系统[11],将前列腺癌原发灶分为5个级别。①1组:Gleason评分≤6分;②2组:Gleason评分3+4=7分;③3组:Gleason评 分4+3=7分;④4组:Gleason评分=8分;⑤5组:Gleason评分=9分或10分。
1.5 统计学分析
使用SPSS 22.0(IBM,New York,USA)进行数据分析,计量资料符合正态分布,使用平均数±标准差表示,不符合正态分布,使用中位数(P25~P75)表示。计数资料使用例数[(n%)]表示。使用Spearman相关系数评价PSMA PET/CT成像参数(SUVmax、SUVmean、TLM)与病理学评分(Gleason评分及分级分组)及PSA水平之间的相关性,以及MTV与病理学估算的肿瘤最大径的相关性,r≥0.75为高度相关,0.45<r<0.75为中度相关,r≤0.45为低度相关。使用相关样本的McNemar检验评估PET/CT的原发灶、前列腺包膜、双侧精囊腺及膀胱的侵犯与组织病理学发现之间的一致性,得到PSMA PET/CT的敏感性、特异性和准确性。P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料
51例患者的年龄中位数为70岁。所有患者的前列腺肿瘤标志物、病理资料及PSMA PET/CT成像参数见表1。4例患者由于进行了治疗后病理评估,无法得到原始的Gleason评分及分级分组。31例患者做了淋巴结清扫术,其中1例发现有转移,其余未见转移。部分患者未进行前列腺包膜、尖部、基底部、上下尿道、膀胱颈及远端切缘的侵犯与否的评估,见表1。

表1 研究对象的一般资料T ab.1 General information of the subjects
2.2 PET/CT成像参数与PSA水平及病理评分的相关性
SUVmax(r=0.671,P<0.001)、SUVmean(r=0.660,P<0.001)、TLM(r=0.642,P<0.001)与PSA水 平 明 显 正 相 关;SUVmax、SUVmean、TLM与Gleason评分均未见相关;仅SUVmean与肿瘤分级分组正相关(r=0.306,P=0.041,图4)。

图4 影像学代谢参数与PSA及病理评分的相关性Fig.4 Correlation of metabolic parameters with PSA and pathological scores
2.3 肿瘤原发灶的影像-病理对照
术后通过切片厚度估算的肿瘤最大径与PSMA PET/CT结果中肿瘤代谢体积呈中等程度相关(r=0.479 2,P=0.002 7,图5)。由McNemar检验可知,使用PSMA-PET/CT评估肿瘤对前列腺的侵犯范围与病理学结果无统计学差异(χ2=0.900,P=0.343),检测灵敏度、特异度、准确度分别为72.00%、88.46%、80.39%(表2)。使用PSMA PET/CT评估肿瘤对包膜的侵犯与病理学结果无统计学差异(χ2=0.050,P=0.823),灵敏度、特异度、准确度分别为64.71%、33.33%、52.94%(表3)。

表2 肿瘤累及前列腺一侧或双侧叶的影像-病理对照Tab.2 Imaging-pathological comparison of the tumor involving one or both sides of the prostate

表3 肿瘤是否侵犯包膜的影像-病理对照Tab.3 Image-pathological comparison of whether the tumor invaded the capsule
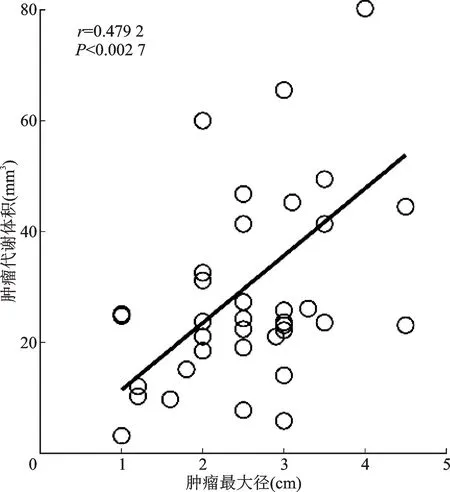
图5 病理测量肿瘤最大径与肿瘤代谢体积的相关性Fig.5 Correlation between the tumor’s maximum diameter and metabolic volume
2.4 肿瘤对周围脏器侵犯的影像-病理对照
PSMA PET/CT判断肿瘤对双侧精囊腺侵犯的灵敏度、特异度、准确度分别为83.33%、84.61%、86.27%(表4)。进一步分析显示,对精囊腺侵犯的单/双侧或左/右侧的累及中,病理与PET/CT影像不完全一致。在10例病理与PET/CT均提示为有精囊腺侵犯的患者中,7例PET/CT与病理结果完全一致(其中4例左侧精囊腺受侵,2例双侧精囊腺受侵,1例右侧精囊腺受侵),2例病理提示双侧精囊腺侵犯,PET/CT提示单侧精囊腺侵犯,1例病理提示左侧精囊腺侵犯,PET/CT提示双侧精囊腺侵犯。6例病理未提示精囊腺侵犯,而PET/CT提示精囊腺侵犯。病理提示1例双侧精囊腺侵犯和1例右侧精囊腺侵犯者,PET/CT显示阴性。
PSMA PET/CT评估肿瘤对膀胱的侵犯与病理学结果间差异无统计学意义(χ2<0.001,P=0.100),诊断灵敏度、特异度、准确度分别为25.00%、95.74%、90.19%(表4)。所有根治性切除术的前列腺癌患者PSMA-PET/CT未显示直肠受侵。PSMA PET/CT评估淋巴结转移的灵敏度、特异度、准确度分别为50.00%、100.00%、96.77%(表4)。
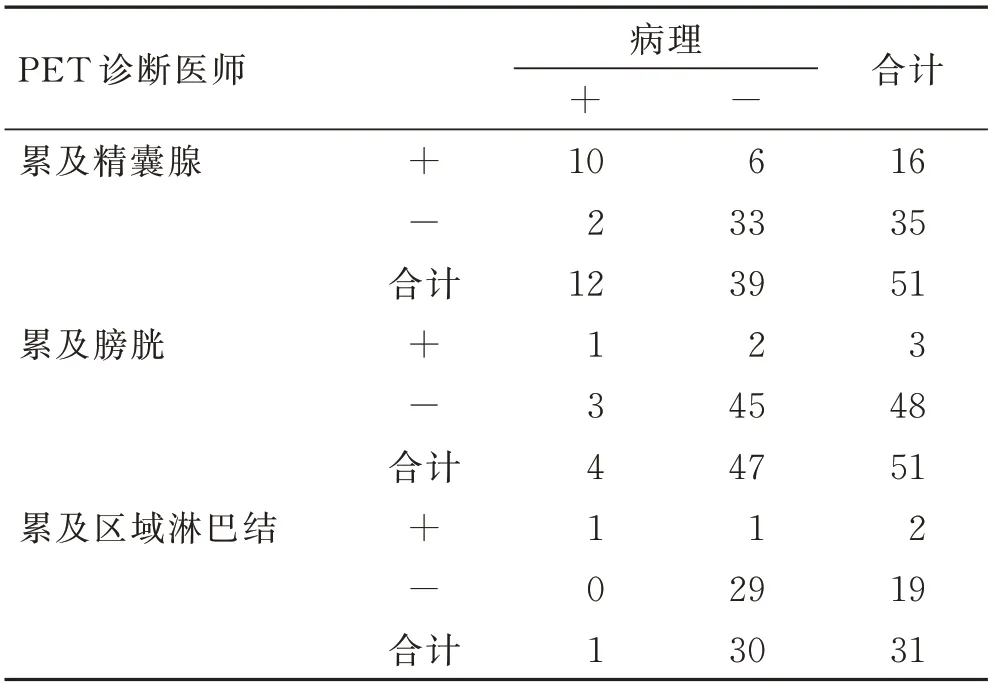
表4 肿瘤侵犯精囊腺、膀胱、区域淋巴结的影像-病理对照T ab.4 Imaging-pathological comparison of the tumor invading seminal vesicle gland,bladder,and regional lymph nodes
3 讨 论
18F-PSMA-1007 PET/CT作为一种高灵敏度和特异性的分期手段,在前列腺癌初发初治的人群中具有广阔的应用前景。根据现行的欧洲前列腺癌指南,保留神经手术的禁忌证是临床分期>cT 2c或cT 3,Gleason评分>7分,但可以为低包膜外侵犯风险(T 1c,Gleason评分<7分和PSA<10 ng/mL)的患者提供保留神经手术[12]。本研究前瞻性收集前列腺癌患者术前18F-PSMA-1007 PET/CT成像结果,并与术后病理学资料进行对比分析,证实了其在原发性肿瘤局部分期中具有重要价值,为临床治疗决策提供帮助。
本研究进一步证实,PET/CT半定量参数SUVmax、SUVmean、TLM与前列腺癌患者血清PSA水平呈正相关,与既往研究结果基本一致[13];肿瘤最大径与肿瘤负荷呈中等程度相关。但Gleason评分与SUVmax、SUVmean、TLM均未见相关,温健男等[14]使用68Ga-PSMA-11 PET/CT显像,发现全身肿瘤负荷与血清PSA呈正相关,而与反映原发灶分化程度的Gleason评分不相关,与本研究的结果基本符合。VON KLOT等[15]将68Ga-PSMA-11 PET/CT成像结果与病理结果进行对照,发现肿瘤负荷与术前PSA和组织病理学上的肿瘤体积具有相关性,与本研究结果相近。
前列腺癌对包膜与邻近组织的侵犯程度与手术方式的选择密切相关,并且还是影响患者预后(局部复发或转移)的重要因素[16]。国内有研究显示,68Ga-PSMA-11 PET/CT判断前列腺癌累及前列腺单/双侧叶、侵犯包膜、侵犯精囊腺和发生区域淋巴结转移的准确度分别为60.0%、57.8%、75.6%、84.4%[17]。VON KLOT等[15]发现,单个前列腺叶肿瘤浸润的敏感性、特异性分别为94.7%、75.0%,侵犯精囊腺的分别为75.0%、100.0%,包膜外侵犯的分别为90.0%、90.9%。本研究中使用新型分子探针18FPSMA-1007评估肿瘤对前列腺的单/双侧叶、包膜侵犯、精囊腺侵犯、膀胱侵犯的灵敏度分别为72.00%、64.71%、83.33%、25.00%,特异度分别为88.46%、33.33%、84.61%、95.74%,准确度分别为80.39%、52.94%、86.27%、90.19%,略低于既往研究结果。
本研究的不足之处在于病例数偏少,纳入的患者多数分期较早,影响结果的准确性。下一步拟扩大样本量,以期获得更为准确的结论。总之,本研究结果提示,18F-PSMA-1007 PET/CT在前列腺癌局部浸润和邻近器官受侵的评价中具有较高的准确度,推荐临床常规应用。

