虚拟现实训练在弱视患儿中的应用效果及其对视觉诱发电位的影响*
李超颖 杨成明 聂晓梅
弱视是指在视觉发育过程中由于功能性因素引起的单眼或双眼视力下降,是发育期儿童常见的眼科疾病。据不完全统计,儿童弱视的发病率为2%~4%[1-2]。弱视患儿主要表现为单眼或双眼视力下降,而临床检查并未有器质性的损害,如不及时加以治疗,患儿的视功能发育会随着疾病的发展进一步减退,甚至可能导致视觉丧失,给患儿的生活或成长带来严重的负面影响[3-5]。弱视的治疗是一个缓慢的过程,需要家长和儿童的密切配合。因此,寻求一种见效快、儿童依从性高的治疗方法是眼科医师关注和研究的一个热点问题。本研究通过对2019年12月-2020年12月来南方科技大学医院治疗的80例患儿进行对比研究,旨在探讨虚拟现实训练对弱视患儿的临床效果,现总结报告如下。
1 资料与方法
1.1 一般资料
选取2019年12月-2020年12月本院治疗的80例弱视患儿为研究对象。纳入标准:单眼弱视患儿;符合文献[6]中华医学会眼科学会全国弱视防治学组1996年制定的弱视和文献[7]2011年弱视诊断专家共识诊断标准。排除标准:本身伴有其他眼部器质性病变;精神异常;治疗依从性差;有其他全身性疾病或严重急慢性感染。采用随机分组的方式将其分为对照组和观察组,各40例。对照组男20例,女20例;年龄4~9岁,平均(4.21±0.58)岁;轻度弱视24例,中度弱视12例,重度弱视4例。观察组男19例,女21例;年龄4~9岁,平均(4.33±0.47)岁;轻度弱视25例,中度弱视12例,重度弱视3例。两组患儿的年龄、性别一般资料比较,差异无统计学意义(P>0.05),有可比性。本次研究已通过医院医学专家伦理委员会审核且患儿及家属对本次研究有知情权并自愿签署知情同意书。
1.2 方法
两组患儿在治疗前均进行详细的眼科检查后给予10 g/L阿托品眼用凝胶散瞳,3次/d,连用5 d后进行验光。
对照组采用传统的弱视训练方法:根据患儿年龄、视功能状态等个体情况给予治疗个性化的治疗方法,包括,(1)配镜;(2)遮盖:将健侧眼用眼罩盖上,强制性多使用患侧眼睛;(3)功能训练:根据患儿年龄、视力等情况让患儿用弱视眼睛多做一些精细工作,比如穿珠子、剪纸等,2次/d,10 min/次;(4)弱视综合治疗仪和同视机视功能训练。按说明书在医师指导下采取针对性训练,比如对融合力不足的患儿进行融合训练,对低于正常儿童立体视范围的患儿进行立体视训练。3次/周,10 min/次,3个月为1个疗程。观察组在对照组治疗的基础上采用虚拟现实(VR)训练进行在线动态治疗,治疗时配戴VR设备(北京文骏科技有限公司)进行训练,训练内容包括跑马神灯、打气球、鹰出没等游戏,通过让患儿体验虚拟世界的模式,达到对患儿的视觉反应、色彩辨识、视觉追随等的训练目的,15 min/次,3次/周,3个月为1个疗程。
两组患儿均连续治疗2个疗程,每1个月复查一次,根据复查情况调整治疗方案。
1.3 观察指标及评价标准
(1)临床疗效:参考第16届全国斜视与小儿眼科学术会议征文制定的标准评定临床效果[8]。包括痊愈、显效、好转和无效四个等级。痊愈:治疗后经视力表测试患眼视力>0.8;显效:治疗后视力表测试患眼视力提高3行或以上但仍未超过0.8;好转:治疗后视力表测试患侧视力增进2行;无效:患眼视力未有明显改善,甚至退步;总有效率=(痊愈+显效+好转)/总例数×100%。(2)视觉诱发电位(P-VEP):测定P-VEP,用眼科多功能检查仪分别测定两组治疗前、治疗1个月、3个月和6个月的P-VEP,以P100潜伏期和P100波幅为指标。(3)视力变化:分别测试并比较两组治疗前、治疗1、3、6个月后的视力情况。(4)不良反应:观察两组治疗期间不良反应。
1.4 统计学处理
采用统计分析软件SPSS 20.0对所得数据进行统计学处理,计量资料以(±s)表示,采用t检验,计数资料以率(%)表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较
观察组临床治疗总有效率(97.50%)高于对照组(80.00%)(P<0.05),见表 1。

表1 两组临床疗效比较
2.2 两组视觉诱发电位比较
两组治疗前P100潜伏期和P100波幅比较差异均无统计学意义(P>0.05);治疗1、3、6个月后两组P100潜伏期逐渐缩短,P100波幅逐渐增大,观察组治疗1、3、6个月后P100潜伏期均短于对照组,P100波幅均大于对照组(P<0.05),见表2。
表2 两组视觉诱发电位比较(±s)
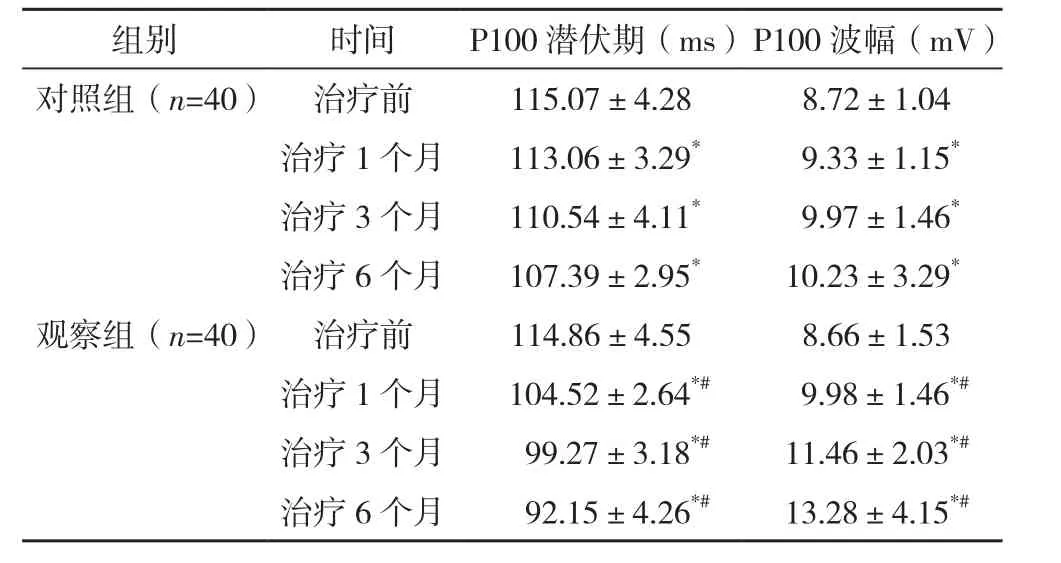
表2 两组视觉诱发电位比较(±s)
*与本组治疗前比较,P<0.05,#与对照组同期比较,P<0.05。
组别 时间 P 1 0 0潜伏期(m s)P 1 0 0波幅(m V)对照组(n=4 0) 治疗前 1 1 5.0 7±4.2 8 8.7 2±1.0 4治疗1个月 1 1 3.0 6±3.2 9* 9.3 3±1.1 5*治疗3个月 1 1 0.5 4±4.1 1* 9.9 7±1.4 6*治疗 6 个月 1 0 7.3 9±2.9 5* 1 0.2 3±3.2 9*观察组(n=4 0) 治疗前 1 1 4.8 6±4.5 5 8.6 6±1.5 3治疗 1个月 1 0 4.5 2±2.6 4*# 9.9 8±1.4 6*#治疗 3个月 9 9.2 7±3.1 8*# 1 1.4 6±2.0 3*#治疗 6个月 9 2.1 5±4.2 6*# 1 3.2 8±4.1 5*#
2.3 两组视力变化比较
两组治疗前视力比较差异无统计学意义(P>0.05),观察组治疗1、3、6个月后的视力均高于对照组(P<0.05),见表 3。
表3 两组视力变化比较(±s)

表3 两组视力变化比较(±s)
组别 治疗前 治疗1个月后 治疗3个月后 治疗6个月后对照组(n=40) 0.41±0.11 0.42±0.15 0.53±0.17 0.69±0.18观察组(n=40) 0.41±0.12 0.49±0.13 0.71±0.16 0.82±0.11 t值 0.927 2.230 4.877 3.898 P值 >0.05 <0.05 <0.05 <0.05
2.4 两组不良反应
两组治疗期间均未发生任何不良反应。
3 讨论
弱视是学龄儿童常见的一种以功能性因素引起的眼科疾病,多数与屈光不正、斜视有关[9-10]。据健客网报道,目前,我国儿童弱视的发病率大约在3%,如果不及时治疗,最终会损害儿童视功能的建立,影响患儿的生活、学习,为日后患儿的生活质量带来许多障碍[11]。近年来,随着人们对健康生活方式的逐步重视,儿童的眼部健康也越来越受到家长和临床医师的重视。传统的治疗弱视的方法为单侧遮盖法、视觉刺激疗法、精细操作训练等,但传统的这些治疗模式相对较为单一,尤其对于不同年龄段及不同类型的患儿缺乏针对性[12-15]。患儿往往对这种单纯的一种或两种精细操作训练感到枯燥乏味,长时间很难保持兴趣及专注力,故治疗的依从性较低,患儿往往达不到治疗所要求的时间和强度,进而影响治疗效果。
虚拟现实训练是借助计算机技术与其他相关技术结合而形成的一种高度模拟真实环境的一种训练方式,用户只需要借助特定的装备就可以在数字化环境中与相关对象进行视、听、触感等方面的交流[16-18]。虚拟现实训练作为一种新型的知觉训练方式,在治疗弱视时通过动画、色彩、图形等元素给患儿呈现出生动有趣的画面,不仅有利于帮助患儿刺激视觉通道,进一步增强患儿视觉的敏感性,而且可以让患儿在轻松、有趣的状态下配合完成治疗,提高患儿治疗的依从性,从而提高治疗效果,缩短治疗时间[19-20]。本组研究结果发现,观察组临床治疗总有效率为97.50%,而对照组的临床治疗总有效率为85.00%,统计分析结果显示,观察组的治疗总有效率显著高于对照组(P<0.05),且对两组患儿治疗1、3、6个月后的视力变化情况进行追踪发现,观察组治疗1、3、6个月后的视力均高于对照组(P<0.05),这进一步证实了虚拟现实训练更有助于弱视患儿的视力恢复。
视觉诱发电位检测是检查患儿视觉功能的常用方法之一。其电位的幅度及潜伏期能够敏感地反映出视网膜感觉层对外界信号的敏感性。由于弱视患儿年龄较小,进行视力检测对弱视的程度及准确性描述可能有所偏差,视觉诱发电位可以客观地反映弱视指标,其中波幅代表患儿视觉敏感性,潜伏期代表患儿视觉神经传导功能[21-22]。本次研究笔者以P100潜伏期与P100波幅为代表,对两组患儿治疗前后的视觉诱发电位变化进行比较发现,两组治疗前P100潜伏期和P100波幅比较差异均无统计学意义(P>0.05);治疗1、3、6个月后两组P100潜伏期逐渐缩短,P100波幅逐渐增大,观察组治疗1、3、6个月后P100潜伏期均短于对照组,P100波幅均大于对照组(P<0.05),说明虚拟现实训练更加有助于改善弱视患儿的视觉敏感度和视神经传导功能。
综上所述,虚拟现实训练治疗小儿弱视更有助于改善患儿视觉敏感度及视神经传导功能,提高治疗效果,临床上值得推广。

