四肢原发性骨淋巴瘤的临床及影像分析
冯强强 李新彤 钱占华 程晓光 张薇 宫丽华 于爱红
淋巴瘤可分为结内淋巴瘤和结外淋巴瘤。原发性骨淋巴瘤 ( primary bone lymphoma,PBL ) 属于结外淋巴瘤的一种,是少见的恶性肿瘤,约占恶性骨肿瘤的 3%。按病理类型可分为霍奇金淋巴瘤和非霍奇金淋巴瘤,其中绝大多数为非霍奇金淋巴瘤。PBL 可发生于全身骨骼,以四肢长骨、脊椎和盆骨最为常见。PBL 发病率低,临床表现及体征缺乏特异性,易误诊。本研究收集了 12 例病理证实的四肢 PBL,通过影像和临床综合分析,总结其相关特点,以增加对四肢 PBL 认识。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 2013年 1 月至 2020年 12月,经北京积水潭医院病理证实为骨淋巴瘤的患者;( 2 ) 原发肿瘤位于四肢骨骼者;( 3 ) 临床和影像学等其它检查排除骨骼外其它部位淋巴瘤存在者;( 4 ) 骨内病灶经病理组织学确诊 6 个月,骨外仍未发现其它淋巴瘤病灶者;( 5 ) 病理组织形态学及免疫组织化学符合淋巴瘤诊断者。
2. 排除标准:( 1 ) 继发性淋巴瘤患者;( 2 ) 未经病理组织学确诊者。
二、方法
本研究共纳入 12 例,均行 CT 检查,其中 3 例行 MR 检查。CT 采用东芝 320 排 CT 机 ( AQUILION ONE TSX301A ) 进行螺旋扫描,扫描参数,120 kV、200~350 mA;矩阵 512×512,螺距 1.0,层厚0.5 mm;对直接扫描横断图像进行常规冠状、矢状及轴位多平面重建 ( multiplanar reconstruction,MPR ),包括骨窗和软组织窗重建。增强扫描对比剂采用优维显 370 mg / ml。MR 使用飞利浦 3.0T ingenia scanner ( Ingenia 3.0T ),扫描序列:轴位TWI、TWI、短时反转恢复序列 ( short TI inversion recovrey,STIR )。扫描参数:TWI TR 455~520 ms,TE 15~22 ms;TWI TR 2500~3000 ms,TE 95~102 ms;STIR TR 3000~3500 ms,TE 50~70 ms。层厚 3~4 mm,层间距 0.3~0.4 mm,FOV 220 mm×220 mm~380 mm×380 mm。并根据病变部位行常规冠状位及矢状位扫描。
三、影像诊断方法
由 2 位高年资肌骨系统影像学诊断医师对图像进行分析。分别观察病灶部位、骨质破坏类型、软组织肿块、骨膜反应、CT 密度和 MR 信号特点。
结 果
一、一般资料
本组 12 例,男 9 例,女 3 例,男女比例 3∶1;年龄 10~67 岁,其中 50 岁以上 8 例 ( 66.7% ),平均年龄 45.7 岁。临床症状为无明显诱因局部疼痛 5 例( 41.7% ),运动后局部疼痛 6 例 ( 50.0% ),发热 1 例( 8.3% )。病程 1 个月至 3年不等。12 例均为非霍奇金淋巴瘤,其中弥漫大 B 细胞淋巴瘤 9 例。
二、发病部位
本组 12 例,共 14 个病灶。单发病灶 10 例( 83.3% ),其中肱骨 2 例,桡骨 1 例,股骨 6 例,跟骨 1 例;多发病灶 2 例 ( 16.7% ),分别为股骨和胫骨1 例、股骨和肱骨 1 例 ( 表 1 )。13 个病灶位于长管状骨 ( 92.9% ),其中 1 个病灶为儿童 ( 7.1% ),12 个病灶为成人 ( 85.7% )。儿童患者病灶位于干骺端。成人患者中 5 个病灶位于骨干 ( 35.7% ),6 个位于骨端 ( 42.9% ),2 个同时累及骨干、骨端 ( 14.3% )。

表1 四肢 PBL 发病部位Tab.1 Locations of primary bone lymphoma of the extremities
三、骨质破坏类型
将骨质破坏分为三种类型:( 1 ) 溶骨型骨质破坏病灶 7 个 ( 50% ),表现为局部大片溶骨性骨质破坏;( 2 ) 浸润型骨质破坏 5 个 ( 35.7% ),表现为一定范围内弥漫的浸润性、虫蚀状骨质破坏,边界不清;其中皮质虫蚀样破坏 3 个 ( 21.4% ) ( 图 1 );( 3 ) 混合型骨质破坏 2 个 ( 14.3% ),表现为骨质破坏区内或边缘出现成骨性改变。14 个病灶中 7 个病灶( 50.0% ) 呈偏心性破坏 ( 图 2 ),其中偏向内侧 5 个( 35.7% )。2 个病灶 ( 14.3% ) 表现为“浮冰征”,即骨质不同程度的多发断裂,但骨质轮廓完整,骨破坏区类似刚刚融化的浮冰 ( 图 3 )。

图1 患者,男,75 岁,右侧肱骨干淋巴瘤 CT 图像 a、b:分别为轴位和矢状位骨窗图像,肱骨干上段浸润型骨质破坏,皮质局部变薄,内缘呈“虫蚀样”改变;c:轴位软组织窗图像显示肱骨干髓内可见稍低软组织密度影,为淋巴瘤的髓内浸润Fig.1 CT images of a 75-year-old man with lymphoma of the right humeral shaft a - b: The axial and sagittal bone window images showed infiltrating bone destruction in the upper part of the humeral shaft, locally thinner cortex and eroded edge; c: The axial soft tissue window image showed a slightly lower soft tissue density in the humeral shaft, which was an intramedullary infiltration of lymphoma
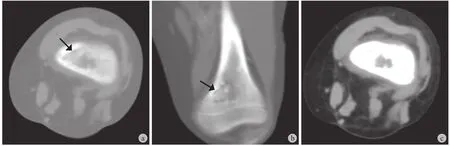
图3 患儿,男,10 岁,左侧股骨干骺端淋巴瘤 CT 图像 a、b:分别为轴位和冠状位骨窗图像,股骨干骺端混合型骨质破坏,骨质轮廓完整,病灶边缘可见硬化,呈“浮冰征”样表现 ( 箭头 );c:轴位软组织窗图像显示骨质破坏区域可见稍低软组织密度影Fig.3 CT images of a 10-year-old boy with left femoral metaphyseal lymphoma a - b: The axial and coronal bone window images showed mixed bone destruction of the femoral metaphysis with visible sclerosis at the edge of the lesion ( floating ice manifestation ); c: The axial soft tissue window image showed a slightly lower soft tissue density in the bone destruction area
四、骨旁软组织肿块和骨膜反应
7 个病灶 ( 50% ) 出现骨旁软组织肿块,其中5 个病灶 ( 35.7% ) 软组织肿块大于骨质破坏范围( 图 2 )。2 个病灶 ( 14.3% ) 有骨膜反应,其中 1 个表现为层状连续的骨膜反应,另一个为局部轻微骨膜反应。

图2 患者,男,56 岁,右侧股骨远端淋巴瘤 CT 图像 a:为冠状位骨窗图像,股骨远端偏心性溶骨型骨质破坏,局部皮质不连续;b、c:分别为轴位平扫骨窗和软组织窗图像,股骨远端内侧溶骨型骨质破坏,骨旁形成软组织肿块,边缘见斑片状致密影,软组织肿块明显大于骨质破坏的范围;d:轴位增强软组织窗图像,可见软组织肿块轻度强化Fig.2 CT images of a 56-year-old man with lymphoma of the right distal femur a: Eccentric osteolytic bone destruction of the distal femur and local discontinuous cortex; b - c: The axial images of the bone window and the soft tissue window showed osteolytic bone destruction of the medial distal femur; The soft tissue masse was obviously larger than the range of bone destruction; d: A axial enhanced soft tissue window image showed mild enhancement of soft tissue masses
五、CT 密度和 MRI 信号特点
14 个病灶 CT 主要表现为低密度为主的骨质破坏。7 个病灶 ( 50% ) 存在骨旁软组织肿块,软组织肿块呈等密度或混杂密度,混杂密度灶存在低密度坏死区域,增强扫描病灶实性成分可见轻中度强化,坏死区域不强化。3 例患者的 3 个病灶进行了MRI 检查,均呈 TWI 等信号;在 TWI 上呈稍高信号 1 例,呈混杂信号 2 例 ( 图 4 )。
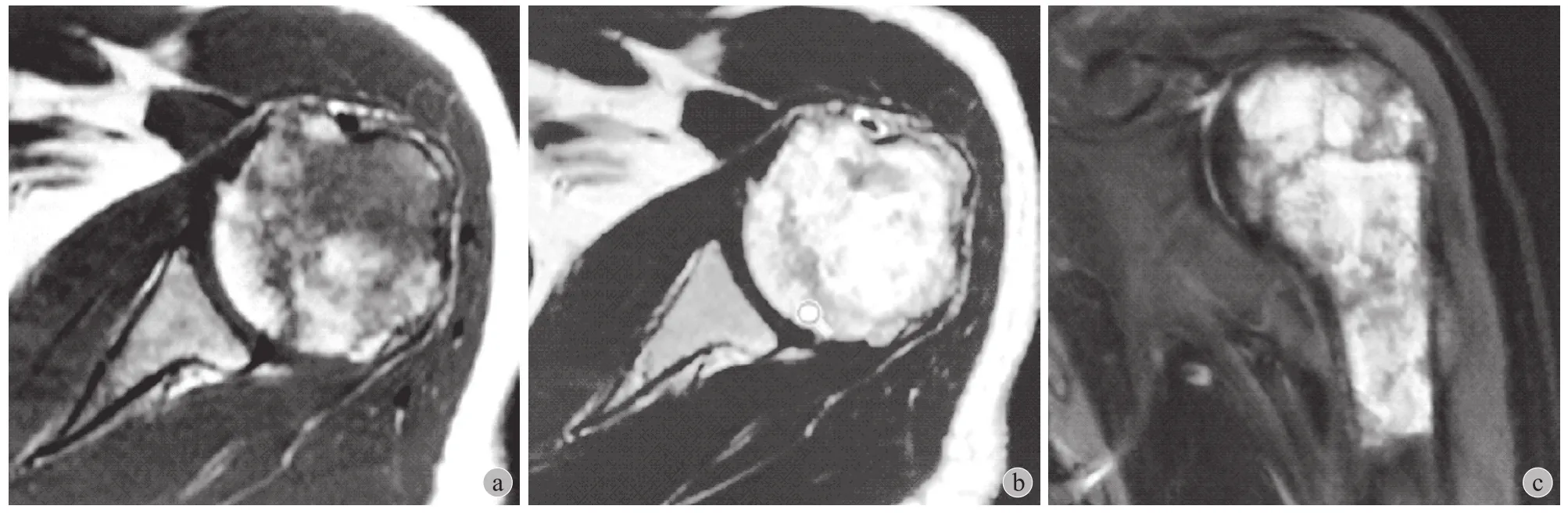
图4 患者,女,55 岁,左肱骨近端淋巴瘤 MRI 图像 a:轴位 T1WI,病灶呈等信号,边界不清;b:轴位 T2WI,病灶呈以高信号为主的混杂信号;c:冠状位 STIR,可见病灶主要在髓腔内蔓延生长,局部向外侧浸润,已经超出肱骨干外侧轮廓Fig.4 MRI images of a 55-year-old women with lymphoma of the left proximal humerus a: On the axial T1WI, the lesion showed isointensity with unclear boundaries; b: On the axial T2WI, the lesion showed mixed signals; c: On coronal STIR, lesions mainly spread and grew in the medullary cavity, exceeding the outer contour of the humeral shaft
讨 论
一、临床特点
淋巴瘤以原发于淋巴结最多见,而 PLB 属于结外淋巴瘤,较少见。PLB 起源于骨髓淋巴组织,绝大多数为非霍奇金淋巴瘤,其中弥漫大 B 细胞淋巴瘤最多见。PLB 可发生于任何年龄,但以中老年多见。男女比例不同研究存在一定差异;Liu等研究中男女比例为 0.957∶1;而多数学者认为男性多于女性。临床症状主要以局部疼痛为首诊症状,临床征象不典型,易误诊。在本次研究中,四肢 PBL 均为非霍奇金淋巴瘤,弥漫大 B 细胞淋巴瘤占 75%。50 岁以上患者为 66.7%,男性多于女性,临床症状除 1 例发热为首诊外,均为局部疼痛。本组 12 例无霍奇金淋巴瘤,可能与病例数较少有关。
二、影像学特点
PBL 的影像学表现为不同类型骨质破坏,以溶骨型破坏多见。在本次研究中,四肢 PBL 骨质破坏可见溶骨型、浸润型和混合型,其中溶骨型破坏最多见,与上述文献结果一致。本组 14 个四肢骨 PBL 病灶中,7 个病灶呈偏心性骨质破坏,即骨质破坏明显偏向一侧;并且在其它研究中也发现PBL 在管状骨中多沿骨干长轴蔓延,多呈偏侧性生长,因此偏心性骨质破坏具有一定的特征性,有助于四肢骨 PBL 的诊断。此外,于宝海等认为“浮冰征”是见于 PBL 的较为特殊的征象,对 PBL的诊断具有一定提示意义;但是发病率不高。本组14 个病灶中也仅有 2 个病灶呈“浮冰征”表现,约占所有病灶的 14.3%。
一般认为骨质破坏伴有软组织肿块形成,是恶性肿瘤的特征。有研究显示软组织肿块范围大于骨质破坏范围对 PBL 的诊断具有一定的提示作用。这种征象可能与 PBL 产生细胞因子,激活破骨细胞,破骨活动增强,穿过皮质,从而形成明显软组织肿块有关。在本次四肢骨 PBL 研究中7 个病灶出现骨旁软组织肿块,其中 5 个病灶中软组织肿块大于骨质破坏范围,进一步验证了这一征象对 PBL 诊断的提示作用。软组织肿块在 MRI 上表现为骨皮质坏区域的信号异常;在 TWI 中表现为等或稍低信号,在 TWI 中可以表现为多种信号,包括低信号、等信号和混杂信号,与本次研究结果类似。
PBL 可出现骨膜反应,但出现率较低,主要表现为层状骨膜反应。在本组 14 个四肢骨 PBL 病灶中,仅有 2 个出现骨膜反应,其一表现为层状骨膜反应。
三、鉴别诊断
PBL 需要与 Ewing 肉瘤、骨转移瘤、骨髓瘤和未分化多形性肉瘤等进行鉴别。而四肢 PBL 须与未分化多形性肉瘤、转移瘤进行鉴别。未分化多形性肉瘤好发年龄与 PBL 类似,多位于四肢的长骨干骺端或骨端,影像学以溶骨性破坏为主要表现,伴有软组织肿块,较难鉴别,确诊仍需病理诊断。转移瘤好发年龄也与 PBL 类似,有原发肿瘤病史,常多发,易累及脊柱;如首诊为四肢骨的单发病灶,无明确肿瘤病史,仍难与四肢 PBL 鉴别。
总之,“浮冰征”、偏心性骨质破坏以及大于骨质破坏范围的软组织肿块,对诊断四肢 PBL 具有一定特征性。

